腎機能評価の10の鉄則
◆連載◆腎機能評価の10の鉄則 7日目
7日目です。腎機能推算式はほとんどが血清Cr値(例外的にシスタチンCもありますがこれについては後述します)を用いて腎機能を推算しています。Crは筋肉を構成しているクレアチン(体内に約120g程度存在します)から筋肉で代謝されて1日約1%が老廃物であるCrが産生されています。Crは代謝されず血漿タンパクと結合しないため、100%糸球体濾過され、再吸収もされませんが、20~30%程度尿細管分泌されるため糸球体濾過量(GFR: 正常値100mL/min)よりも高く、CCrの正常値は120~130mL/minになります。
血清Cr値は筋肉量と相関するため男性で高く、女性で低いなど筋肉量による個人差があります。またこの血清Cr値を基に推算される推算CCrやeGFRは痩せた患者では血清Cr値が低いため腎機能がよいとみなしてしまうために腎機能を過大評価し、腎排泄性薬物の過剰投与から副作用の原因になります。
一方、蓄尿して得られる実測CCrは尿細管分泌されるため0.715をかけてGFRとして評価することができる非常に正確に腎機能マーカーになります。ただしこれは蓄尿が正確に行われていないと正確な評価ができません。蓄尿し忘れは腎機能を低く見積もられ、腎排泄型薬物が効果を示さないことが危惧されます。またシスタチンCを測定してeGFR(mL/min)を算出するのもよい方法ですが、これについては後述します。
【 鉄則5 】
高齢者のフレイルなど、腎機能予測式では正確な評価ができない症例には24時間畜尿による実測CCrenz×0.715によりGFRとして評価すると正確な腎機能が得られる。畜尿CCrは畜尿忘れがないよう「畜尿忘れがあれば必ず伝えてください。正直に言ってくれないと薬が効かなくなる恐れがあります」と指導する。
CG式による推算CCrもeGFRも血清Cr値を基にした予測式です。血清Cr値に影響を与えるものの中に栄養状態(筋肉量)、筋肉疾患、食事摂取内容、薬剤の併用による相互作用などが考えられます。高齢者で血清Crが低値であるということは腎機能が非常に良いというよりも、ほとんどの場合、筋肉量が少ない栄養状態が不良の患者、つまりフレイル症例と考えてよいでしょう。
栄養状態の不良な患者あるいは筋肉量の少ない患者では血清Cr値は低値です。血清Cr値の基準値は男性で0.6~1.2mg/dL、女性で0.4~1.0mg/dLで、男女差があります。Crは筋肉を構成しているクレアチンの最終代謝産物ですから、筋肉量の少ない人では血清Cr値が低いため、これらの推算式では腎機能がよいと推算されてしまいます。一般的には長期臥床の高齢者がこれにあたります。痩せた高齢者のeGFRが150mL/minだったからと言って、健常青年よりも腎機能がよいなんて判断はしないでください。
その他に筋ジストロフィーなどの筋肉の委縮する疾患では0.1mg/dL以下の顕著な低下を示すため、eGFRが1,000mL/minなどの健常者の10倍くらいの値になることもありますが、これもあり得ないことです。これらの患者で腎機能を正確に把握する必要があるときには蓄尿CCrまたはイヌリンクリアランスを測定する必要があります。あるいはシスタチンCを測定しeGFRcysによって判断するのもよい方法です(後述)。
栄養状態が悪く痩せた長期臥床高齢者では筋肉量が少ないため、eGFR、推算CCrがともに高く見積もられる症例が多くあります。このような症例に対しては蓄尿による実測CCr×0.715をGFRとして投与設計するとよいでしょう。ただし高齢男性では前立腺肥大による排尿困難患者が多いため、短時間畜尿は適していません。24時間蓄尿が推奨されます。
蓄尿し忘れると腎機能を過小評価してしまいます。「絶対に蓄尿を忘れてはいけませんよ」と言われれば「忘れると怒られる」という心理が働きます。「蓄尿を忘れないほうがよいのですが、忘れることはよくあります。もしも忘れたら正直におっしゃって下さい。もしも正直に言ってくれなかったら、腎機能が悪いとみなされ、薬の量が減ります。そうするとあなたの飲んでいる薬が効かなくなる恐れがあります」というように説明しましょう。

「今日はここまで、それではまた次回お楽しみに!」
◆連載◆腎機能評価の10の鉄則 6日目
6日目です。前日のイントロでも触れましたように臨床上、Cockcroft-Gault(CG)式は最も優れたCCr推算式と言えます。ただし肥満患者では腎機能を過大評価するため、薬物投与設計にCG式を用いると過量投与の原因になるため、「肥満患者では理想体重または標準体重を入力する必要がある」というルールを認識していない医療従事者が多いので、これは要注意です。標準体型の方にCG式はそのまま用いて構いませんが、明らかな肥満患者ではCG式には理想体重または標準体重を代入しましょう。
【 鉄則4 】
肥満患者の推算CCr算出のための体重は理想体重または標準体重を用いる。
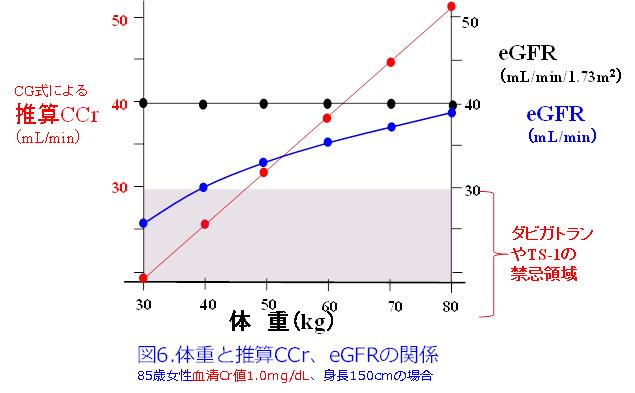
CG式は薬物投与設計に使えますが、計算式に必要なデータは血清Cr値、年齢、体重、性別だけです。身長が考慮されていないため、肥満患者で体重が2倍になれば腎機能も2倍に推算される欠点があります(図6)。そのため肥満患者では理想体重を用いる必要があります。体表面積未補正eGFR(mL/min)では身長体重が考慮されているため、そのまま使用しても構いませんが、CG法による推算CCrでは理想体重を使用します。
理想体重(男性)=50+{2.3×(身長−152.4)}/2.54
理想体重(女性)=45+{2.3×(身長−152.4)}/2.54
ややこしい式ですので、標準体重(kg)=身長(m)×身長(m)×22でも構いません。
eGFR(mL/min/1.73m2)算出に必要なデータはCG式に比しさらに少なく、血清Cr値、年齢、性別だけです。体重も入っていないということは、体が大きい人でも小さい人でも同じ腎機能に推算されるため(図6)、薬物投与設計には使えないことが理解できます。このように体格補正されていないため、薬物投与設計ではeGFR(mL/min)を用いるべきなのです。この式は肥満の影響も受けないためCG式よりも正確度が高いですが、痩せた高齢者では高く推算されることが欠点です。

「今日はここまで、それではまた次回お楽しみに!」
◆連載◆腎機能評価の10の鉄則 5日目
5日目です。CCr推算式は多くの専門家によってかなりの種類のものが作成されていますが、Cockcroft-Gault(CG)式はその中で唯一、現在でも使われ続けています。ということは、臨床上、最も優れたCCr推算式と言えるかもしれません。ただし肥満患者では理想体重または標準体重を入力する必要があり(後述)、高齢者では低く見積もられるのが問題と思われます。
入院患者では入退院を繰り返すような虚弱(フレイル)な高齢者が多い、そしてそのような患者では腎機能が低下しやすい、そして栄養状態が悪く免疫能の低下した患者が院内感染に罹患しやすく、腎排泄性薬物の多い抗菌薬の投与設計に適していた。これらは私の推測ですが、これらの理由からCG式が高齢者に適合しやすい理由かもしれません。確かに長期臥床の痩せた高齢者ではeGFRよりもCG式のほうが腎機能の予測性が高いことがよくあります。
【 鉄則3 】
CG式による推算CCrEnzは薬物投与設計には原則として用いないが、血清Cr値の低い痩せた患者にeGFRcreat推算式を使うと過大評価してしまう。そのため後期高齢者やがん末期などのフレイル症例にはeGFRcreatよりもCG式による推算CCrEnzが適していることがある。
CG式では1年に約1mL/minずつ低下しますが、実は平均的な日本人の腎機能は加齢によってそんなには低下しないことが分かりました(図5、グリーンで示す線)。この図で注目していただきたいのはもともと腎機能の低い患者では加齢に伴い腎機能が悪化しやすいということです(図5、赤色で示す線)。入退院を繰り返している症例はこのような脆弱なフレイル症例に多いと考えられます。eGFR(mL/min)は推算CCrに比し、身長が考慮されているため、一般的にはより正確に腎機能を把握できます。しかし痩せた栄養不良の高齢のフレイル症例ではeGFR(mL/min)、eGFR(mL/min/1.73m2)はともに腎機能を過大評価しやすくなります。一方、推算CCrは加齢とともに腎機能を過小評価する傾向があるため(附則2の図9を参照)、痩せた高齢者ではeGFRよりも予測精度は高くなることがあります。一方、若年者ではCG式による推算CCrはGFRより高値になるので0.789倍し、GFRとして評価します。
院内感染症などの栄養状態が不良の特殊な症例を除けば、薬物の投与設計ではeGFRの方がCG式よりも優れていますが、入院している高齢者はやはり生理機能が低下している脆弱な状態であるため、通常の高齢者よりも腎機能は低めになりやすいことも考慮しておきましょう。
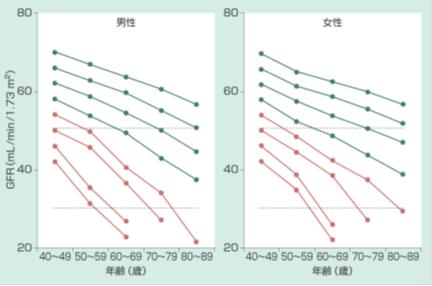
図5. 加齢に伴う腎機能(GFR)低下のシミュレーション
(Imai E at el. Hypertens Res 31:433-441,2008 より引用;この図はCKD診療ガイド2012より引用)

「今日はここまで、それではまた次回お楽しみに!」
◆連載◆腎機能評価の10の鉄則 4日目
4日目です。添付文書の腎機能は多くはCCrで表されていますが、実はこの添付文書のCCrは我々が日常使っているCCrとは異なるのです。そのためこの違いに気づいていないと、抗がん薬のカルボプラチンによる血小板減少、TS-1による骨髄抑制、ダビガトランによる出血といったハイリスク薬による重篤な副作用を招くことになります。
【 鉄則2 】
今までの添付文書の腎機能として記載されているCCrはほとんどJaffe法による血清Cr値測定による。CCrJaffeはGFRと近似するため、薬物投与設計時の患者の腎機能は酵素法によるCCrenzは用いずeGFR(mL/min)を使うか、CG式の血清Crに患者の(血清CrEnz+0.2)を代入して求めた推算CCrを使う。
CCrJaffeとはJaffe法によって測定したCr値を基に実測したCCrまたはCockcroft-Gault法によって算出した推算CCrと定義させていただきます。添付文書に示される腎機能表記はGFRではなくCCrで記載されることがほとんどですが、ほとんどの医薬品の治験が欧米で行われていた多くの添付文書に記載されている腎機能はCCr≒GFRと考えて構いません。なぜならわが国の血清Cr値は正確な酵素法によって測定されているのに対し、欧米の血清Cr値は0.2mg/dL高めに測定されるJaffe法(この方法では血清に含まれるピルビン酸、アスコルビン酸などにも反応するので、やや高値になる)によって測定されているためです。尿中にはピルビン酸などが含まれていないのでJaffe法によるCr濃度は酵素法と同じ値で血清Cr値のみ20~30%高めの値になっているため、実測CCrを測定するための以下の式は
実測CCr(mL/min)=尿中Cr濃度(mg/dL)×尿量(L/日)/血清Cr濃度(mg/dL)となり
健常成年男子で酵素法で測定したとして、1例を示すと
80mg/dL×1.5L/日/1.0 mg/dL =120mL/min となります。
ただしJaffe法では血清Cr値のみ0.2mg/dL高く測定されるので、蓄尿による実測CCr=GFRの1.2~1.3倍=(尿中Cr濃度×尿量/分)/(血清Cr濃度×1.2~1.3倍)になるため、Jaffe法では蓄尿による実測CCr≒GFRになります。先ほどの男性の実測CCrはJaffe法では
80mg/dL×1.5L/日/(1.0+0.2) mg/dL =100mL/min≒GFR
したがって、ほとんどの添付文書の記載でCCrになっていてもGFRとして扱うべきです。ただし新しい薬物で日本でのみ治験された薬物や2011年以降、IDMSに準じた正確なCr測定法に変更後の米国・カナダで治験された薬物に関しては、添付文書にGFRで記載されていれば他の添付文書と同様に扱ってよいのですが、CCrで記載されている場合の正常値は100mL/minではなく120~130 mL/minと1.2~1.3倍にするべきです。そしてCrの測定法によって腎機能の解釈が異なるようでは抗がん薬や抗凝固薬などのハイリスク薬を正確に投与設計できません。そのため今後の添付文書の腎機能表記は正常値が100mL/minと血清Cr測定法による差がないGFR(mL/min)で統一すべきだと考えます。
がん薬物療法時の腎障害診療ガイドライン2016にはCockcroft-Gault法が紹介されており、以下の式で表されています。推算CCr (mL/分)=(140-年齢)×体重(kg) ÷{72×血清Cr(mg/dL)} (女性はこの式に0.85を乗ずる)
そして「血清Cr値はJaffe法で測定された値を用いるが、酵素法で測定されたCr値には、0.2を加える」となっています。もちろん日本は全施設で酵素法によって測定されており、Jaffe法は使われていませんが、この記載はダビガトランやTS-1の副作用が日本では起こっているのに、全く同じ記載をしている欧米の添付文書では副作用が起こっていない問題点を解決するための妙案だと思います。日本腎臓学会に敬意をもって拍手を送りたいです。

「今日はここまで、それではまた次回お楽しみに!」
◆連載◆腎機能評価の10の鉄則 3日目
3日目です。いよいよ鉄則1です。検査せんに最近載るようになってきたeGFR(mL/min/1.73m2)は薬物投与設計には使えません。なぜかというと・・・・
【 鉄則1 】
eGFRcreat、 CCrでmL/min/1.73m2は薬物投与設計に使わない。mL/minを使うが、抗菌薬・抗がん薬などで投与量がmg/kgやmg/m2となっている場合にはmL/min/1.73m2を使う。
eGFR, CCrで単位がmL/min/1.73m2になったものはCKDの重症度分類に用いる診断指標として用いるものであり、実際に腎機能を表していないため、これを用いて薬用量を決めるには問題があります。薬物投与設計にはeGFR(mL/min/1.73m2)は標準体型の男性以外では使えません。Du Boisの式を使って体表面積を求めたうえで体表面積を外したeGFR(mL/min)を使います。
体表面積(BSA)算出式(Du Bois式)1)
BSA(m2)=体重(kg)0.425×身長(cm)0.725×0.007184
体表面積未補正eGFR算出式
eGFR(mL/min)=eGFR(mL/min/1.73m2)×BSA/1.73m2
eGFRやCCrを薬物投与設計に用いる場合で、推奨用量が体格にかかわらず固定用量が定められている薬物については、体表面積の補正はしない腎機能(mL/min)を用いるのが鉄則です。
体表面積未補正eGFR(mL/min/1.73m2)は、「体表面積がもしも1.73m2であったなら」という仮の値です。1.73m2は身長170cm、体重63kgに相当しますが、高齢女性ではこんな身長・体重の方はほとんどいません。したがって平均的な体格の男性患者以外ではeGFR補正値(mL/min/1.73m2)を用いて投与設計をしてはいけないのです。ちなみに身長160cm、体重70kgの人、身長180cm、体重57kgの人も1.73m2と計算されます。
CKDの重症度分類に体表面積補正値を用いる理由は、小柄な体格の方は体格なりの小さなGFRで十分なのに、体表面積未補正値を用いると腎機能を過小評価してCKD患者になってしまったり、あるいはより重症のCKDに分類されてしまうことを防ぐためです。かつては日本人の体表面積は1.49m2が用いられていましたが、国際的に1.73m2が用いられるようになったため、1.73m2が採用されたのだと思います。一般的な日本の入院患者さんを想定すると1.49m2の方が妥当かもしれません。eGFR(mL/min)は体表面積補正がされていない、患者さんの腎機能そのものを表します。腎機能が低ければ腎排泄性の薬物は減量しなければなりません。ですから薬物投与設計に用いることができます。
ただしeGFR(mL/min)や推算CCr(mL/min)にはもともと体重が変数に含まれています。そのため抗菌薬・抗がん薬などで推奨投与量がmg/kg(アミノグリコシド系抗菌薬のように薬物により理想体重を入力すべきものもあります)やmg/m2で規定されている薬物用量の場合に、たとえば体重が小さい症例でeGFR(mL/min)や推算CCr(mL/min)を用いると体表面積と腎機能の両方で減量してしまうことになります。そのため投与量がmg/kgやmg/m2で表されている場合には例外的に血清クレアチニン値によって求められたeGFRcreat(mL/min/1.73m2)またはCCr(mL/min/1.73m2)を用います。
引用文献
1)Du Bois D, Du Bois EF; A formula to estimate the approximate surface area if height and weight be known. Nutrition 1916; 5: 303-313.

「今日はここまで、それではまた次回お楽しみに!」
◆連載◆腎機能評価の10の鉄則 2日目
2日目ですね。最初に各種腎機能パラメータにはどのようなものがあり、どのよう使い分ければよいのかについてまとめてみたいと思います。
腎機能の見誤りによって腎排泄性経口抗凝固薬による出血死、腎排泄性抗がん薬による骨髄抑制による敗血症死など、重篤な有害反応が現れることがあります。あるいは腎毒性のある抗菌薬の過量投与によって腎機能が急激に悪化し透析導入になることもあります。腎機能の正しい見積もりは中毒性副作用によって死に結びつく腎排泄性ハイリスク薬の投与設計はもちろん、高度腎機能低下患者・末期腎不全患者の中毒性副作用腎毒性の防止、あるいは「腎障害に禁忌」の腎機能を正しく判断する際にも必ず身につけておきたいものです。
AUCで表す薬物の血中濃度は投与量が同じであれば総クリアランス(CLtotal)に依存します。
投与量=CLtotal×AUC
腎排泄型薬物のクリアランスは患者の腎機能、つまりGFR(mL/min)と相関します。すなわちGFR(mL/min)が低下すれば腎排泄型薬物の血中濃度が上昇し、中毒性副作用が起こりやすくなります(図1)。腎機能低下患者では腎機能が低いほど、または薬物(活性体)の尿中排泄率が高いほど、1回投与量を減量するか投与間隔を延長する必要があります。そのため患者の腎機能を正確に評価し、薬物の活性体の尿中排泄率を把握することは非常に重要です。
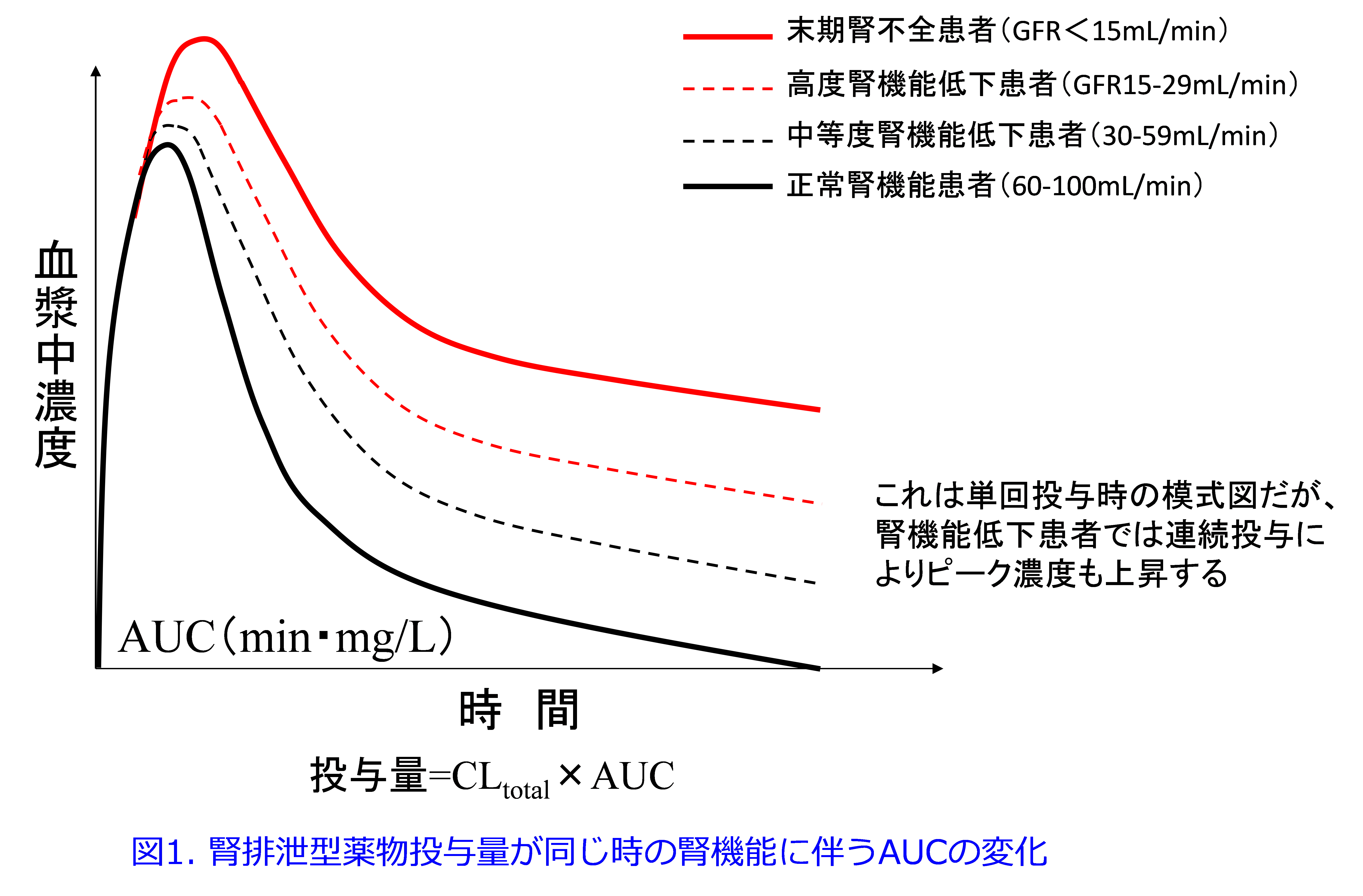
腎臓は1個100~150g程度と体重の1%に満たないのに循環血(心拍出量5L/min;7,200L/日)の20%、つまり約1,500L/日の血流量があります。そのうち10%が細動脈から成る糸球体で濾過されて、つまり約150L/日の原尿が産生されます。そのうち99%の水分、必要な栄養素を再吸収し、不必要な生体内物質を尿細管分泌して1.5L/日の不要な濃縮尿を生産しています(図2)。
時間当たりの原尿の産生速度が腎機能、すなわち糸球体濾過量(GFR: glomerular filtration rate)として表されます。つまり150L/日≒6L/hr=100mL/min=GFRとなり、GFRの正常値は100mL/minです。イヌリンクリアランス(GFR)で用いるイヌリンは生体内で代謝されず、タンパクと全く結合せず、完全に糸球体濾過され、尿細管で全く再吸収も分泌もされないため糸球体濾過量のgold standardになります。チオ硫酸Naや造影剤のイオヘキソールなどでもほぼGFRに近い値が得られますが、クレアチニン(Cr)は生体内物質のため、薬物を静注投与する必要がないのでより簡便に腎機能を測定できます。またCrは産生速度が一定で、代謝されることなく、タンパクと結合せず完全に糸球体濾過され、尿細管で再吸収されますが、わずかに尿細管分泌されるため、GFRよりも20~30%高めの値になります(図3)。
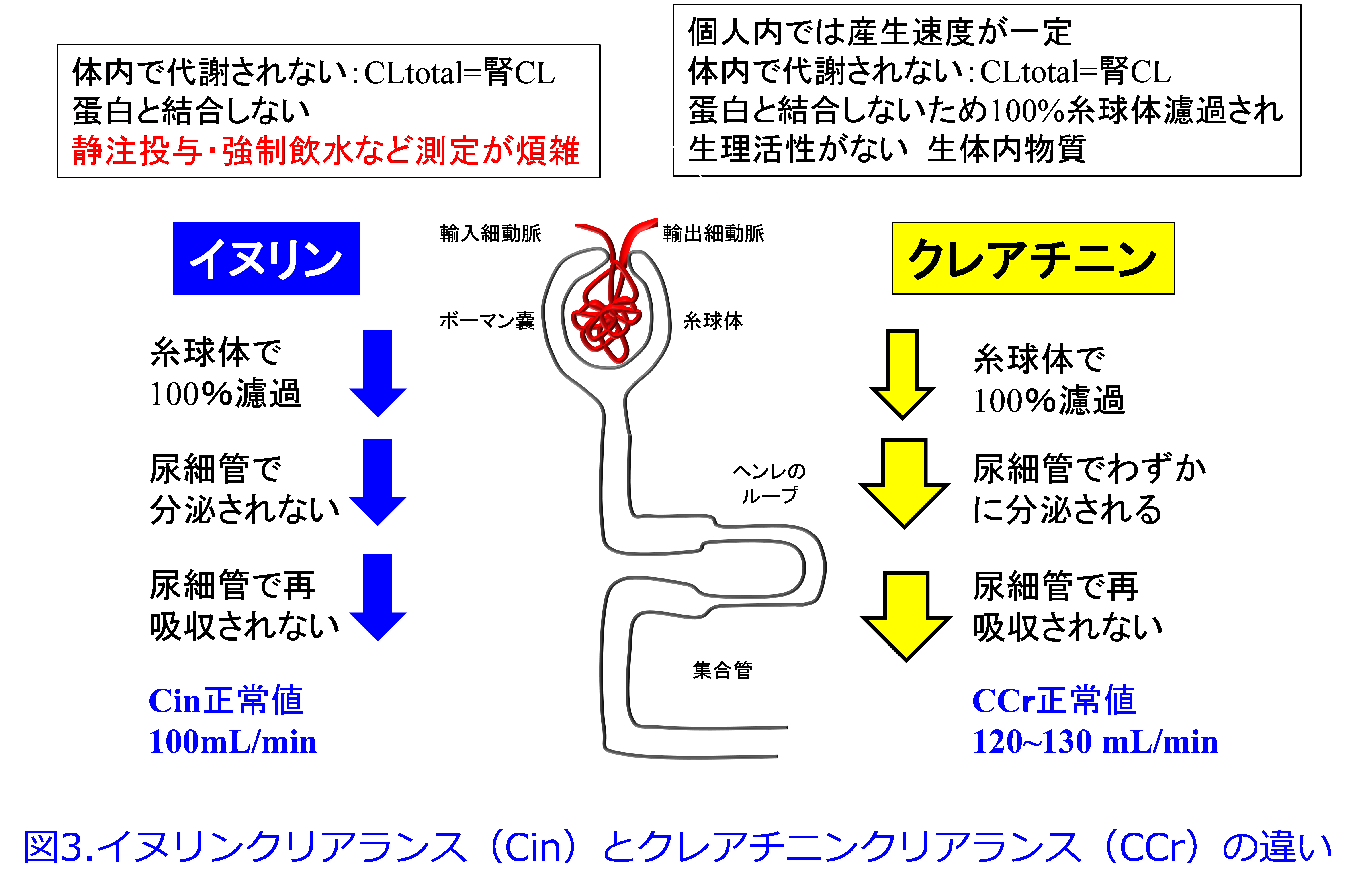
古い論文や教科書ではCrは腎機能が悪化すればするほど尿細管分泌の寄与が増すと言われていましたが、実際にはその寄与は小さく、腎機能が悪化すればゼロに収束するため、投与設計上、大きな問題にはなりません。しかしCockcroft & Gault(CG)式による推算CCrはGFRより高値になるので0.789倍し(若年者のみ)、 GFRとして評価できます。
一般的に、簡易に腎機能を評価するには日本人向けGFR(糸球体濾過量)推算式が用いられます1)。ただし通常、検査箋に書かれている推算GFR(eGFR)の単位はmL/min/1.73m2になっており、これはCKDの診断指標のために作られたものです(たとえばeGFRが40mL/min/1.73m2であればCKDステージG3bというように(図4))。
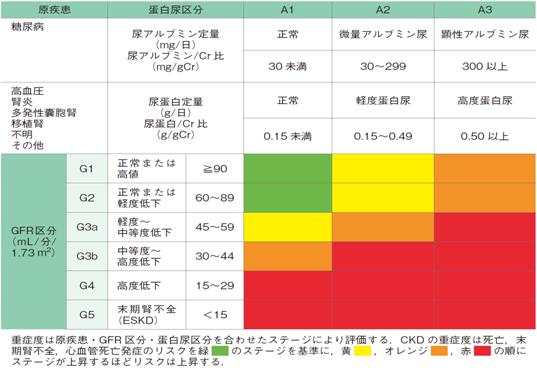
図4. CKDの重症度分類 (CKD診療ガイド2012)
薬物投与設計に用いる腎機能は日本人向けGFR推算式で体表面積補正を外したもの、あるいはCG式を用いた推算CCrを用います。
日本人向けGFR推算式(18歳以上の成人が対象であり、小児には適用できません)。
eGFR (mL/min/1.73m2)=194×Cr-1.094×Age-0.287×0.739(女性)
CG式を用いると2)
薬物投与設計にはeGFR(mL/min/1.73m2)の体表面積補正を外すために、患者の体表面積を算出して補正を外し、eGFR (mL/min)として評価する必要があります。また逆に実測CCr(mL/min)は体表面積されていないので、日本の多くの病院の検査室や検査センターではCKD診断指標にするため、患者の体表面積を算出して体表面積補正CCr(mL/min/1.73m2)とする慣習が今もなお残っています。これも薬物投与設計時には未補正値にする必要があるのと、0.715倍するとGFRに換算して評価できます3)。
体表面積を算出するDu Boisの式4)
BSA(m2)= 体重(kg)0.425 × 身長(cm)0.725 ×0.007184
体表面積未補正eGFRは以下の式で求められます。
体表面積未補正eGFR=体表面積補正eGFR×BSA/1.73
引用文献
1)Matsuo S, Imai E, Horio M, Yasuda Y, Tomita K, Nitta K, et al: Revised equations for estimated GFR from serum creatinine in Japan. Am J Kidney Dis 2009; 53: 982-992.
2)Cockcroft DW, Gault MH: Prediction of creatinine clearance from serum creatinine. Nephron 16: 31-41, 1976
3)日本腎臓学会編: 腎機能の評価:成人. CKD診療ガイド2012, P1-4東京医学社, 東京, 2012
4)Du Bois D, Du Bois EF; A formula to estimate the approximate surface area if height and weight be known. Nutrition 5: 303-313, 1916
ただし以下の2項目は予測式の元になる血清Cr値に影響しますので、覚えておいてください。
①血清Cr値には10%程度の日内変動があり(朝が高い)、0.1mg/dLの差が推算値ではCCrやGFRで10mL/min前後の差になることがある(特に血清Cr値が低いときに推算値の差が大きくなる)。
②血清Cr値は肉の大量摂取時には上昇し、蛋白摂取制限時には低下する。
表.各種腎機能パラメータの正確性と特徴


「今日はここまで、それではまた次回お楽しみに!」
腎機能を正しく評価するための 10の鉄則 1日目
最近、薬剤師サロンへの問い合わせ、また私自身に来る講演依頼で最も多いのが「腎機能の評価の仕方について」です。ただし「腎機能を評価するのはCockcroft式を使ってCCrを求めたらいいじゃない?」という考えは腎排泄性のハイリスク薬に関して通じません。腎機能を正しく評価することはそんなに簡単ではありません。そこで・・・
本日より「腎機能を正しく評価するための10の鉄則」について連載したいと思います。
この作成には熊本済生会病院薬剤部の柴田啓智先生、熊本中央病院の宮村重幸先生にもお知恵を拝借しております。ではまず本日、1日目は「腎機能を正しく評価するための10の鉄則」の要約です。
◆10の鉄則
【 1 】 eGFRcreat、 CCrでmL/min/1.73m2は薬物投与設計に使わない。mL/minを使うが、抗菌薬・抗がん薬などで投与量がmg/kgやmg/m2となっている場合にはmL/min/1.73m2を使う。
【 2 】 今までの添付文書記載の腎機能として記載されているCCrはほとんどJaffe法による血清Cr値測定による。CCrJaffeはGFRと近似するため、薬物投与設計時の患者の腎機能は酵素法によるCCrEnzは用いずeGFR(mL/min)を使うか、CG式の血清Crに患者の(血清CrEnz+0.2)を代入して求めた推算CCrを使う。
【 3 】 CG式による推算CCrEnzは薬物投与設計には原則として用いないが、血清Cr値の低い痩せた患者にeGFRcreat推算式を使うと過大評価してしまう。そのため後期高齢者やがん末期などのフレイル症例にはeGFRcreatよりもCockcroft-Gault(CG)式による推算CCrEnzが適していることがある。
【 4 】 肥満患者の推算CCr算出のための体重は理想体重または標準体重を用いる。
【 5 】 高齢者のフレイルなど、腎機能予測式では正確な評価ができない症例には24時間畜尿による実測CCrEnz×0.715によりGFRとして評価すると正確な腎機能が得られる。畜尿CCrは畜尿忘れがないよう「畜尿忘れがあれば必ず伝えてください。正直に言ってくれないと薬が効かなくなる恐れがあります」と指導する。
【 6 】 血清Cr値が0.6mg/dL未満の高齢フレイル症例の腎機能推算式の血清Cr値として0.6mg/dLを代入すると予測性が高くなることが多い。ただし自分の目で症例の体格を確認すること。まれに痩せているがフレイルではなく活動的な症例の場合、腎機能がよい可能性がある。
【 7 】 60歳以下の腎機能正常者で全身炎症(SIRS)によりICU管理下で血管作動薬・輸液の投与を受けている患者ではeGFRが150~160mL/min/1.73m2に上昇することがある。これは過大腎クリアランス(ARC)により腎機能が高くなっており、血清Cr値は0.6未満になることもあるが、腎機能推算式や0.6mg/dLを代入するラウンドアップ法を使わず実測CCrの測定による腎機能の正確な把握が望まれる。
【 8 】 ST合剤、シメチジン、コビシスタットは尿細管におけるCrの尿細管分泌を阻害するため腎機能の悪化がなくても血清Cr値がわずかに上昇する。
【 9 】 軽度~中等度腎機能低下症例にはシスタチンCによるeGFRcysも推奨される。
【 10 】 上記の記載は腎機能低下患者にハイリスク薬を投与するとき、あるいは腎機能低下に伴いハイリスク薬になる薬を投与するときに考慮すべきものである。安全性の高い薬物では患者の腎機能にCCrEnzを用いても大きな問題はない。
◆附則
① ネフローゼ症候群などによる低アルブミン血症や糖尿病患者ではCrの尿細管分泌が増加し、腎機能を過大評価してしまう。
② 高齢者のeCCrEnzに0.789をかけない。 eCCrEnzに0.789をかけるのは若年者のみである。
eGFRcreat: Crを基にしたeGFR, eGFRcys: シスタチンCを基にしたeGFR, CCrJaffe: Jaffe法によって測定したCCr, CCrEnz: 酵素法によって測定したCCr

「今日はここまで、それではまた次回お楽しみに!」

