2022年11月
第21回 薬剤師塾 開催案内
第21回 基礎から学ぶ薬剤師塾 2023年1月14日(土)13:30から15:30まで の申し込みを始めます。
登録していただいた方には再放送を繰り返し視聴できるようになりました。ただし、再放送は質疑応答のQ&Aはありません。今回のテーマは「薬剤性腎障害を防ぐ~Quadruple whammyを防げ~」です。
加齢とともに服用薬剤数が増え、それによる薬剤性腎障害が起こりやすくなります。そしてその対処が遅れれば腎機能は不可逆的に悪化して透析導入に、なんてこともあり得ます。今までに言われていたtriple whammyはNSAIDs、利尿薬、RAS阻害薬による3重攻撃ですが、今回は閉経後骨粗鬆症でよく投与される活性型ビタミンDを加えたQuadruple whammy、つまり4重攻撃についてです。この処方による薬剤性腎障害を防ぐキーパーソンは薬剤師ではないでしょうか?その具体的な防止対策、服薬指導について薬剤師塾で考えてみたいと思います。
参加を希望される方は 申し込みフォーム に記入のうえ、送信してください。

薬剤師塾となっていますが、医師・看護師など医療従事者であれば参加可能です。ただし薬剤師塾への参加者は、ぜひ学会発表を目指している方に参加していただきたいと思います。そしてその先には原著論文を書くんだという大きな夢を持つ人になっていただきたいと思います。300名まで参加可能ですが、最近の登録者数は200名を超えていますので、早めに登録してください。
第19回 基礎から学ぶ薬剤師塾 Q&A
第 19回 基礎から学ぶ薬剤師塾 Q&A
腎機能悪化を防ぐこれからのtriple therapy
~SGLT2阻害薬、ARNI、MRAの適正使用について考える~
講演中にいただいた質問
I&H株式会社 那須裕之先生
Q1.心不全患者にSGLT2阻害薬を投与する際の「こまめな飲水」は具体的には何時間おきにすればいいのですか?
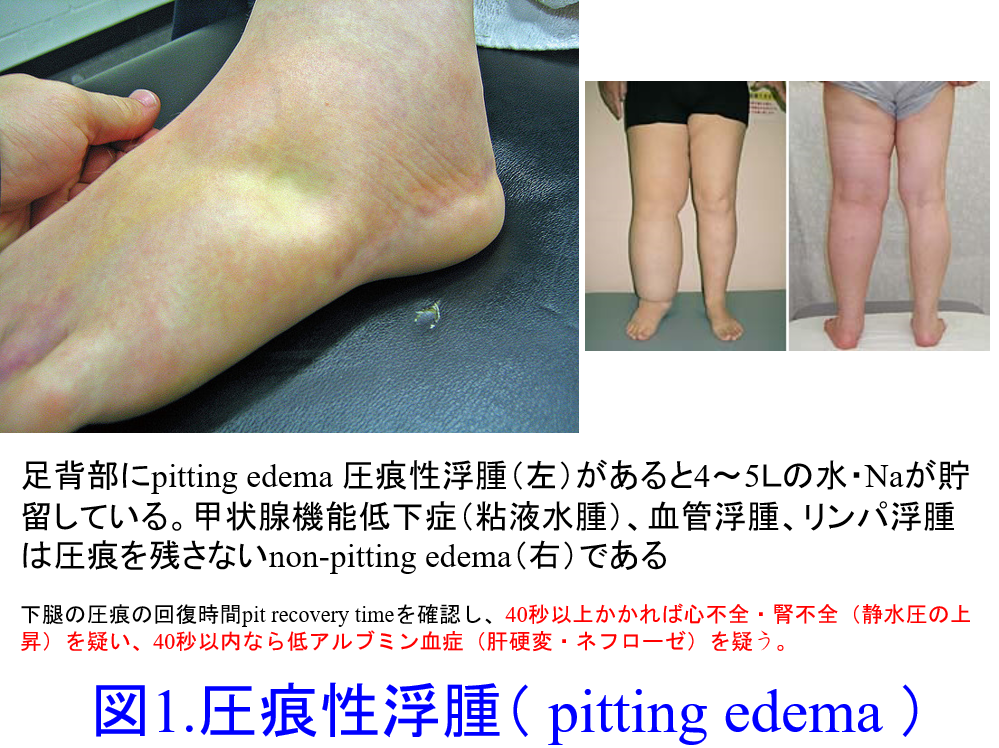
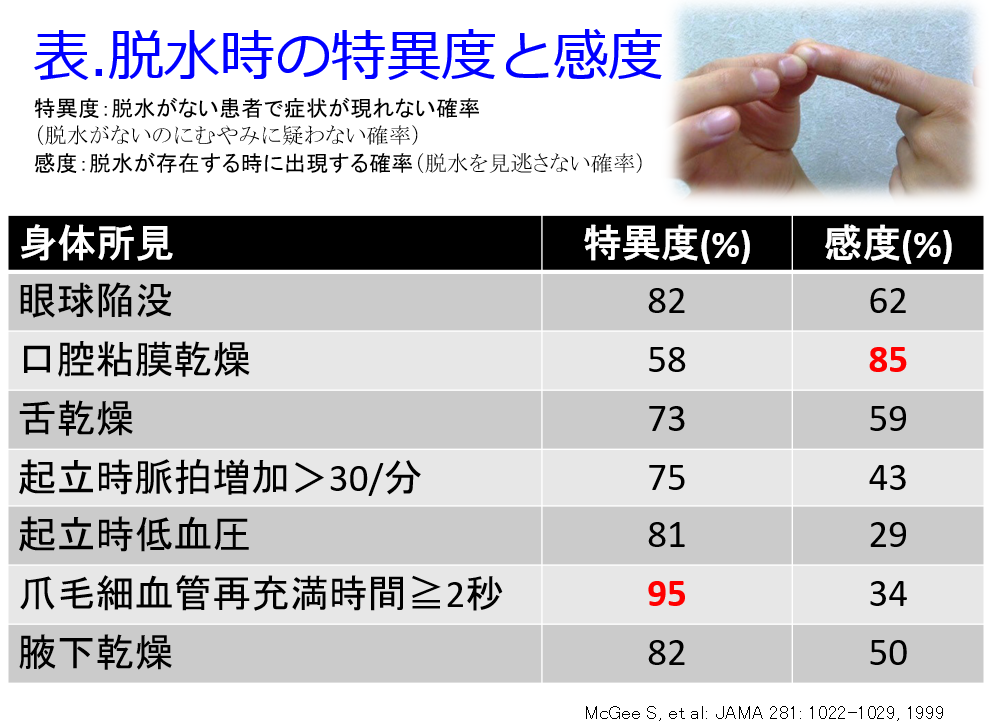
A.重症の心不全では心不全患者の心不全悪化による入院理由で溢水による呼吸困難などはよくあることで、ループ利尿薬を投与して症状が軽減したら退院します。このような症例に対して、飲水励行はしません。ただし心不全患者の多くが高齢者(口渇中枢の機能が低下している)であることを考慮すると、飲水量は少なめであっても「こまめな飲水」をしてもらわないと、SGLT2阻害薬の副作用である脱水(とそれに伴う腎機能悪化)、性器感染症、糖尿病性ケトアシドーシスになりやすくなりますので、医師の指示した1日飲水量、例えば冬では1日1.2L程度、発汗の多い夏にはより多め水をのどが乾いていなくても少量ずつ飲んでいただくことになります。具体的に1~2時間おきでしょうか。起床時やお風呂上がりにも飲んでいただきましょう。むくみ(足背部の圧痕性浮腫pitting edema:図1)、体重増加、息苦しさがあれば飲水量を少なめに、逆に脱水(皮膚の張り:図2、口腔内乾燥のチェック、爪毛細血管再充満時間≧2秒(表)など)、体重減少などがあれば多めの飲水を心がけてもらってもよいでしょう。

Q2.SGLT2阻害薬による尿糖排泄作用はずっと持続するはずなのに、カナグルⓇの利尿作用は1日のみなのはなぜですか?
A.SGLT2阻害薬後の尿量変化の報告が少ないので、明確ではないのですが、カナグルⓇに関しては初日にプラセボに比し、尿量の増加が認められましたが、この効果は2日目以降には消失したと報告されており1)、カナグリフロジン、ダパグリフロジン、エンパグリフロジンともに投与1日目には尿量が増加するものの、7日目には投与前と同じになる(7日以内に利尿が消失しているのは確かだがいつ利尿作用が消失したかは不明)という報告もあります2)。ダパグリフロジン投与後尿中グルコース排泄量は1週間かけて有意に増加し、尿量は、尿中Na排泄量、尿中Cl排泄量は0日目に比し、2日目に増加したものの、7日目には元に戻った3)。ダパグリフロジン投与後の尿量は7日間にわたり数値的に増加した4)など、報告によって異なります。一方、エンパグリフロジン投与後、800~900mL/日の増加5)がみられた、あるいはエンパグリフロジンの利尿はフロセミド併用によって6週間後も続く6)ことが報告されていますが、これらはいずれもループ利尿薬が併用されています。ループ利尿薬との併用効果は尿中Na排泄量の増加を伴わずに24時間尿量を有意に増加させたことが報告されており6)7)、SGLT2阻害薬とループ利尿薬の併用時の尿中Na排泄分画(FENa)の増強は、単剤投与時に比べて4倍以上であったことも報告されていることから、SGLT2阻害薬とループ利尿薬は相乗作用を示すと考えられ6)、SGLT2阻害薬投与初期及びループ利尿薬併用時には脱水に要注意と思われます。ということでSGLT2阻害薬の利尿作用、Na排泄作用は一過性であるが、薬によってその持続時間は異なるかもしれません。ただしSGLT2阻害薬投与後の尿糖排泄促進作用は持続します。Na利尿は投与初期には認められますが、早期に減弱します。例えばエンパグリフロジン、ダパグリフロジンのNa排泄促進作用は3日以内6)、7日以内には消失します3)。
まとめますと投与2日を超えると7日目でほぼ利尿作用がなくなるという報告もあれば、1か月くらい利尿作用が続く症例もあるようです。概してSGLT2阻害薬投与初期にみられた尿量増加は、持続的にはみられないことが多く、SGLT2阻害薬投与時の尿量は飲水量が規定因子となるため、飲水量や回数を過度に増やすことは頻尿や尿量増加につながります。脱水の副作用は8つのRCTのメタ解析で8)、SGLT2阻害薬群で有意となった副作用の1つであり、発症率も高いため、利尿作用がどれくらい持続するかは重要な問題ですが、今のところ尿量の持続に関する報告は限られています。
SGLT2阻害薬の利尿作用が持続しないメカニズムについては動物実験ではありますが、髄質の尿素増加9)とアクアポリン210)およびバソプレシンV2受容体のタンパク質発現量が増加11)してバソプレシンを介した水再吸収によって、SGLT2阻害薬を継続投与すると、その利尿作用は持続しないと考えられています。Na利尿に関しても近位尿細管でSGLT2阻害薬がNaの再吸収を阻害しても、遠位部でNaを再吸収して低ナトリウム血症になるのを防いでいるのだと思われます。ただしブドウ糖については近位尿細管以外に再吸収部位がないため、糖利尿は持続するのだと思います。
引用文献
1)Tanaka H, et al,: Adv Ther 2017; 34: 436-51
2)Nakagaito M, et al: Circ Rep 2019;1:405-413
3)Masuda T, et al: POJ Diabetes Obes 1: 1-8, 2017
4)Ohara K, et al: Nephrology. 2019 ;24:904-911.
5)Damman K, et al: Eur J Heart Fail. 2020 Apr;22(4):713-722. doi: 10.1002/ejhf.1713.
6)Mordi M, et al: Circulation 2020; 142:1713-1724.
7)Damman K, et al: Eur J Heart Fail. 2020 Apr;22(4):713-722. doi: 10.1002/ejhf.1713.
8)Qui M, et al: Diab Vasc Res Mar-Apr 2021;18(2):doi: 10.1177/14791641211011016.
9)Marton A, et al: Nat Rev Nephrol 17: 65–77
10)Chung S., et al: Front Physiol 10, 271. 10.3389/fphys.2019.00271
11)Masuda T, et al: Physiol Rep 8 , e14360. 10.14814/phy2.14360
沼津市民病院 平野雄一先生
Q.フィネレノン投与時に注意すべき点は?
A.フィネレノンはMRAの中では高カリウム血症を最も起こしにくいと言われていますが、やはりMRAなので、高カリウム血症です。投与初期の腎機能悪化initial dippingはSGLT2阻害薬と比べると非常に軽度ですし、降圧作用・利尿作用も弱いので、ARNIのように過降圧や利尿作用による脱水もあまり問題にはなりません。
講演後のアンケートでいただいた質問
平成横浜病院 廣瀬里美子先生
Q.CKD以外の腎機能の低くなりつつある人たちにもSGLT-2阻害薬は効果があるのであれば、日常症状を感じないのに健康診断で腎機能があまりよくない予備軍の人たちは受診して服薬していくという未来もあるのでしょうか。これで日本の、医療や世界の医療費が軽減するなんて感動します。
A.SGLT2阻害薬は蛋白尿またはアルブミン尿があって腎機能が低下した症例で、腎保護作用が非常に強力になるとされますので、それのない疾患、つまり高血圧が持続すれば腎機能が低下しますが、そのような腎硬化症予備軍が加齢に伴いCKDになっても大きな効果を示しにくいかもしれません。ただしSGLT2阻害薬は長寿遺伝子を活性化させる作用や酸化ストレスを軽減し抗炎症作用を持つなど、腎疾患、心疾患を持たない方にとっても様々な健康増進作用が期待できるかもしれません。
北見赤十字病院 加藤理愛先生
Q.ARNIの腎保護効果はアルブミン尿と関係しないのはなぜでしょうか?
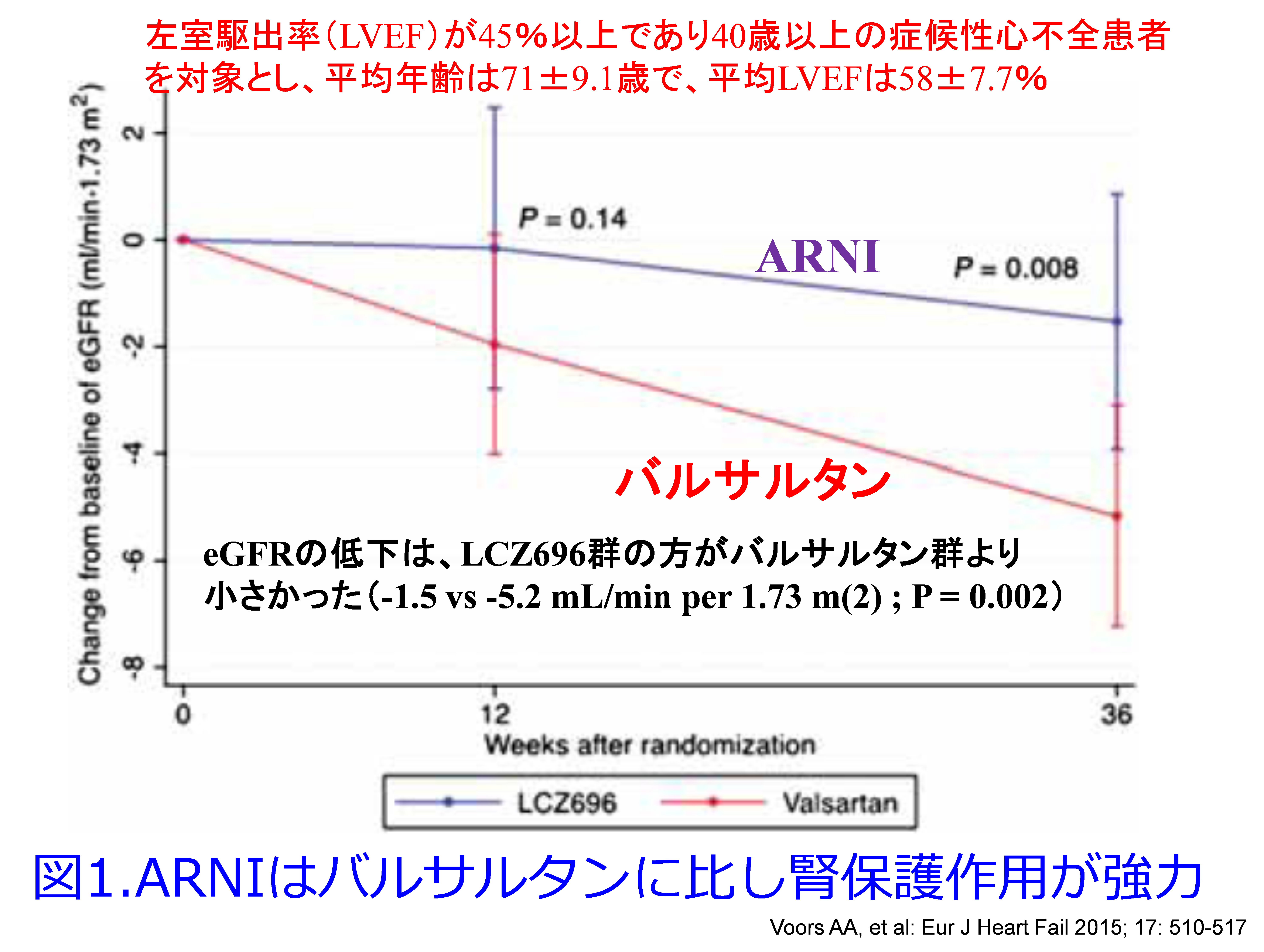
A.Voors AA, et al: Eur J Heart Fail 2015; 17: 510-517の結果に基づいて、36週間後のARNI群の腎機能悪化は-1.5mL/min/1.73m2、バルサルタン群は-5.2mL/min/1.73m2でARNIの方が有意に腎機能悪化速度が緩やかでした(調整後のP = 0.002:図1)が、ARNIの尿中アルブミン/Cr比の幾何平均値はARNI群で増加した(2.1-4.0mg/mmol)のに対し、バルサルタン群では横ばいに推移した(1.5-2.6mg/mmol、36週間の差に関するP=0.016:図2)で2つの介入群間でUACRに有意差が生じました。これって2.1-4.0mg/mmolは18.6-35.4mg/gCrにあたり、1.5-2.6mg/mmol は13.3-23mg/gCrにあたります。尿中アルブミンは30mg/gCr未満は正常ですので、ARNI群はバルサルタン群に比し有意にアルブミン尿を増やしたのは確かですが、単位に騙されました。アルブミン尿はARNIを投与しても平均値としては正常域内です。大変失礼いたしました。図2は意味ないですね。

北九州宗像中央病院 高田由美子先生
Q.eGFRが30前後でHbA1cは6.7前後、ジャヌビアⓇを50mg服用中です。このままで続けるか、SGLT -2を追加するか、SGLT-2に変更するか、処方提案をどうしたらいいか悩んでいます。先生はいかがお考えですか?
A.この症例の年齢、BMIが知りたいです。後期高齢者でBMIの低い症例には使いにくいと思います。
それとSGLT2阻害薬はeGFRが25mL/min/1.73m2未満の患者では、効果が期待できるかどうかについてもよくわかっておりませんし、フィネレノンも高カリウム血症のリスクがあるため、eGFRが30前後の症例に積極的な処方提案はしにくいと思います。
第20回 薬剤師塾 開催案内
第20回 基礎から学ぶ薬剤師塾 2022年12月10日(土)13:30から15:30まで の申し込みを始めます。
登録していただいた方には再放送を繰り返し視聴できるようになりました。ただし、再放送は質疑応答のQ&Aはありません。今回のテーマは「腎機能低下時に減量が必要な薬~根拠は尿中排泄率だけじゃない~」です。
腎機能が低下すれば、尿中未変化体排泄率の高い薬物は腎機能に応じて減量しないと中毒性副作用が起こることは今や常識になりました。しかし中には活性代謝物が蓄積して思わぬ副作用が起こったり、腎で代謝される薬物も副作用が遷延しやすいことも知られています。そして最近になって分かったのは完全に肝代謝型薬物なのに、腎機能低下患者で血中濃度が異常に上昇する薬物の原因としてある種の代謝酵素、トランスポータの発現量が低下していることも分かってきました。
この辺のことは医師にはわかりませんし、腎を専門としない薬剤師にも理解しにくいと思いますが、「ある種の代謝酵素、トランスポータ」が最近になって明確になりつつあります。患者さんに中毒性副作用を起こさせない、有効かつ安全な薬物療法を提供できる有能な薬剤師になるためには避けて通れない情報と思われます。
参加を希望される方は 申し込みフォーム に記入のうえ、送信してください。

薬剤師塾となっていますが、医師・看護師など医療従事者であれば参加可能です。ただし薬剤師塾への参加者は、ぜひ学会発表を目指している方に参加していただきたいと思います。そしてその先には原著論文を書くんだという大きな夢を持つ人になっていただきたいと思います。300名まで参加可能ですが、最近の登録者数は200名を超えていますので、早めに登録してください。
アスヤクlife研修会 Q&A
2022年10月24日 アスヤクlife研修会 Q&A
今回、私の声が聞きにくかったというアンケート結果が多かったようですが、これは私のテンションが低かったからではなく、おそらく機器上の問題だと思います。音が小さいということが早めに分かっていれば、ヘッドセットを交換してみるなどの手段が取れますので、今後はチャットなどを利用して指摘していただければ幸いです。
Q.リオナで、便が鉄臭く、便器にもつくので飲みたくない患者さんが数名いましたが、リオナはタール便ではないのですか?
A.鉄剤による便はタール便ではなく、黒色便です。タール便と黒色便との違いは講演中に述べた通りです。鉄を含む薬剤(特にピートルⓇ)では下痢しやすくなりますし、鉄臭い便が排泄されることはありますが、タール便は消化管出血によるものなので、血液を大量に含み、もっともっと鉄臭く、気色悪いです。
Q.カルタンを服用中にPPIが追加処方された場合、P値に影響がなければそのままカルタンを継続が通常ということでしょうか。それとも念のため他のリン吸着薬に変更していくのでしょうか。
A.カルタンⓇを投与しているのは、低カルシウム血症で高リン血症などのそれなりの理由があると思われます。私の経験ではカルタンⓇ投与中に著明にリンが上がる方はそんなに多くはありません。そのようにリンの上がりやすい方には他のリン吸着薬に変更していただき、血清Ca濃度を上げる必要があるなら活性型ビタミンDの増量などの工夫が必要と思います。
Q.リンを健常者並みにコントロールした方が予後が良いという報告も見かけましたが、先生はどの様に考えますか。
A.私もリンを健常者並みにコントロールした方が予後が良くなると思っています。食事が十分摂れないためにリンが低い方はやせて栄養状態が不良なため、アルブミン濃度も低下し免疫能も低下しますので、感染症などによる死亡率が高くなります。そのため総合的なデータでみるとリンの低い人は死亡率が高くなります。ただしもしも十分な栄養をしっかり摂れている人であれば、3.5~5.0mg/dL程度の低い方がいいです。低すぎはよくありません。
Q.リン吸着力が強い薬剤がたくさん出てきているのに、レナジェルやキックリンの10錠以上/回を選択する理由にどんなことが考えられますか。
A.それは患者さんが下痢気味なのでこれらのポリマーを選ばれたのか、医師の好みか、患者さんの好みかによると思います。鉄が充足していて(フェリチン<300ng/mL)、リオナⓇ、ピートルⓇが投与できない、ホスレノールⓇはむかつきがあるため服用できないなどの問題があるのかもしれません。
Q.腎機能CCrが40台 70代高齢の患者様で徐々に腎機能低下しているのですが、便秘の症状があり酸化マグネシウムが1日3回でよく効いていたのですがどの程度腎機能が下がったら他の薬剤に切り替えるのがいいのでしょうか?血清マグネシウム値などを見ながら考えればよろしいのでしょうか?
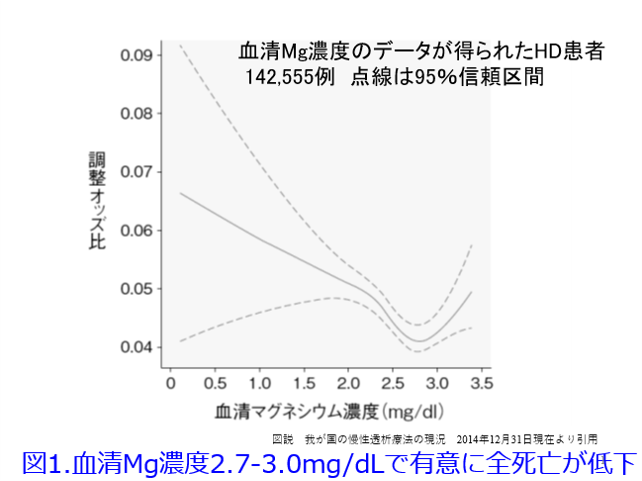
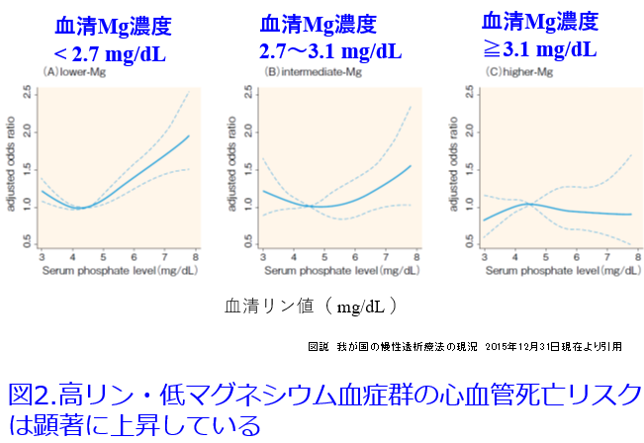
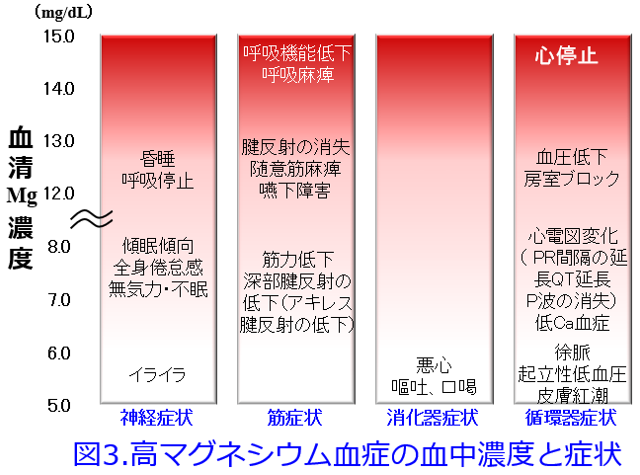
A.血清マグネシウム値をモニターしながらなら、酸化マグネシウムは腎不全患者さんにでも透析患者さんになってでも使えます。ただしさすがに3~6g/日の大量を処方する医師はいないはずです。血清Mg濃度の基準値は1.8~2.6mg/dLとなっていますので、2.6mg/dLを超えると「高マグネシウム血症」と決めつけてはいけません。透析患者の血清Mg濃度は2.7-3.0mg/dLで有意に全死亡が低下したという報告(図1)1)、高リン血症に伴う心血管死亡リスクの上昇は、血中Mg濃度の低い群(血清Mg濃度<2.7mg/dL)では顕著であったが、血中Mg濃度が高くなるにつれてリスクは軽減され、特に血中Mg濃度高値群(血清Mg濃度≧3.1mg/dL)では血中リン濃度が上昇しても死亡リスクは有意な変化を示さなかった(図2)という報告があります2)。さらに血清Mg濃度が低いほどインスリン抵抗性が大きくなることも報告されています3)。Mgは心血管病変を防ぐために重要な元素なのです。ただし定期的なモニターをしていない施設では高マグネシウム血症(図3)を避けるため、腎機能低下患者にMg剤を漫然と投与すべきではありません。
引用文献
1)図説 我が国の慢性透析療法の現況 2014年12月31日現在
2)図説 我が国の慢性透析療法の現況 2015年12月31日現在
3)Chutia H, Lynrah KG: J Lab Physicians 7:75-78, 2015

