2022年2月
ナラティブ・ベイスト・メディスンと臨床イナーシャは対立しない
先日、ある県の薬剤師会の講演会で以下のような質問がありました。
Q.ナラティブとイナーシャはどう使い分けたらいい?

今まで医療者は患者様に寄り添う「ナラティブ・ベイスド・メディスン」というが重要と信じてきましたが、高血圧治療ガイドライン2019に「臨床イナーシャ」が高血圧で問題になっていると聞き驚きました。イナーシャとナラティブはどう使い分ければよいのでしょうか?(保険薬局薬剤師)
「ナラティブ・ベイスド・メディスン(NBM: narrative based medicine)は患者さんが対話を通じて語る病気になった理由や経緯、病気についていまどのように考えているかなどの「物語(narrative)」から,医療者は病気の背景や人間関係を理解し、患者の抱えている問題に対して全人的(身体的、精神・心理的、社会的)にアプローチしていこうとする臨床手法です。NBMは患者さんとの対話と信頼関係を重視し、サイエンスとしての医学と人間同士の触れあいのギャップを埋めることが期待されています。「根拠に基づく医療(EBM:evidence based medicine)」という科学的な根拠も重要だけど、NBMによって傾聴も大事だと気付かせてくれました。
それに対して臨床イナーシャ(clinical inertia)は高血圧治療ガイドライン2019に記載されて注目をされるようになりました(図1)。Clinical inertiaは直訳すると「臨床的な惰性」という意味で、治療目標が達成されていないにもかかわらず、治療が適切に強化されていないことです。患者さんの問題を認識していながら、それを解決する行動を起こすことができずに医療人の惰性によって患者の症状が悪化するのが問題になっています。これは高血圧だけでなく糖尿病や脂質異常症、高尿酸血症などの生活習慣病でも同じです。血圧・血糖・脂質が高くても、「これまでより頑張っているからいいや」ではなく医療者は達成すべき目標のために行動を起こす必要があることを自覚しなくてはなりません。だって蛋白尿があって至適血圧130/80mmHg(家庭血圧では125/75)未満が守れていないけど、150/100だったのが140/90によくなったから「頑張っていますね、その調子ですよ」と言っていながら、透析導入になっちゃったら患者さんが一番つらいわけですから。いくら心やさしい医療者であっても、全く患者さんのためになっていなかったら問題だと思うのです。

これに対する僕は「難しいけど、うまく使い分けてください」とわけのわからない回答をしてしまいました。後で、よーく考えなおしてみると、ナラティブもイナーシャも
A.どちらも患者さんのことを思ってのことであり、使い分けるものではなく、むしろ共存させるべきもの
だと思ったのです。
わが国の高血圧患者は4,300万人で降圧目標を達成できているのは1,200万人のみ。これによって脳卒中・心筋梗塞・心不全・腎不全による透析導入患者が増加していますので、高血圧を甘く見てはいけないのです!そしてわが国の糖尿病患者は1,000万人で23.4%が未治療、予備軍の4割が未治療。糖尿病や脂質異常症の分野でもイナーシャは問題視されています。
平田からのアドバイス
皆さんは、服薬指導するときに
「血圧を下げる薬です」+ひとこと言っていますでしょうか?
つまり
「血圧を下げる薬です」+「あなたの疾患の目標血圧は○○/○○mmHg未満です。家庭血圧はそれより5mmHg低いですね」と言っていますでしょうか?
「血圧を下げる薬です」+「最近の血圧はどれくらいですか?」をうかがっていますでしょうか?
DM患者に「最近のHbA1c値はどれくらいの値ですか?」を聞いていますでしょうか?
そして
糖尿病の目標血圧を知っているでしょうか?診察室血圧で130/80未満でしたね。「この血圧より低い値を守っていれば長生きできますよ」と優しく指導してあげてください。
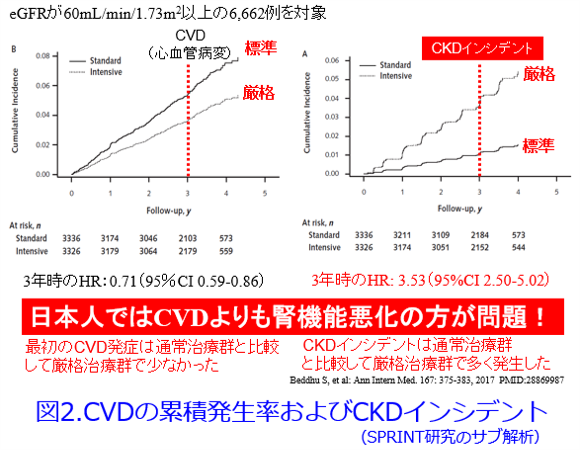
蛋白尿のないCKD患者さんの目標血圧を知っているでしょうか?診察室血圧でやや高めの140/90mmHg未満でしたね。米国の高血圧の定義を140/90mmHg未満から130/80mmHg未満に変えるきっかけとなったSPRINT研究では標準血圧群(収縮期血圧140mmHg未満)に比し、厳格降圧群(収縮期血圧120mmHg未満)では心血管病変を29%も低下させたものの(図2左)、腎機能悪化は3.53倍も増えてしまったため(図2右)、蛋白尿のないCKDでは収縮期血圧120mmHg未満になると虚血による腎障害が心配ですよね。米国ではCKDは心血管病変のリスクとして大変恐れられていますが、日本ではCKDは心血管病変のリスクよりも透析導入リスクの方が強く表れます。血清クレアチニン値をモニタリングしつつ、「血圧が下がりすぎたり、しんどくなったら来院してくださいね」と優しく指導してあげてください。
蛋白尿のあるCKDの第1選択薬、蛋白尿のある糖尿病の第1選択薬を知っているでしょうか?そのような方にARBあるいはACE阻害薬が投与されていれば「この降圧薬があなたにぴったりの血圧を下げる薬です。蛋白尿を少なくすることによって腎機能が悪化するのを防いでくれますよ」とやさしく指導してあげてください。おそらく今まで以上に忘れずにのんでいただけることでしょう。蛋白尿のない後期高齢者であれば、RAS阻害薬でもいいのですが、腎虚血を起こしにくいCa拮抗薬の方が安全かもしれません。

基本的に医療人は患者さんに対して優しくあるべきですから「ナラティブ」の気持ちを忘れてはいけません。ただしイナーシャは厳しく指導しろと言っているわけではありません。平田はナラティブとイナーシャは使い分けるものではなく、むしろ共存させるべきものだと考えています。十分に傾聴したうえで、常に患者さんのことを思って、以上のような「一言」を付け加えていただきたいと思います。
薬剤師に読んでもらいたい平田のおすすめ本ベスト10 -1位-
【1位】日本腎臓病薬物療法学会誌グリーンブック(特別号改訂4版, 2022)
日本腎臓病薬物療法学会一覧表委員会編集 500ページ以上 学会員には無料で送付されます 。
2022年8月までに日本腎臓病薬物療法学会に入会するとこのグリーンブックだけではなく、腎機能別薬剤投与量POCETBOOK(3版は¥3,960ですが今年改訂される4版はもっと高価になるかも?)が送付されます!

僕が一番重宝している本がこれ1冊。この1冊が手元にあれば「薬についての論文」を安心して書けます。腎機能別用量に関して掲載されている薬物数は本号では2,145品目でおそらく世界最大級です。読書というよりあればとても便利な辞書のような存在と言えるでしょう。
一覧表委員会委員長がいい加減な平田から、まじめで律儀な浦田元樹先生に変り、そして白鷺病院で独自の「透析患者の投薬ガイドライン」を作成している古久保拓先生、そしてわが学会理事長の竹内裕紀先生と平田の4人のメンバーで定期的に「あーでもない、こーでもない」と審議して改定し、会員の皆様からのパブリックコメントをいただくことによって進化を続けている「一覧表」です。2012年1月に日本腎臓病薬物療法学会が設立されて以来、その学会誌 (抄録集以外) には毎号、「腎機能別薬剤投与方法一覧」を薬効群ごとに順番に掲載し、2年間かけて全薬効群の医薬品を掲載しています。そしてそれが2年に1回発刊される腎機能別薬剤投与量POCETBOOK (じほう) に反映されます。
ただしこのグリーンブックの真骨頂は左側ページの「腎機能別薬剤投与方法一覧」ではなく右側ページにあると平田は信じています(図)。右側ページには各薬物のクリアランス、分布容積、尿中未変化体排泄率、バイオアベイラビリティ、蛋白結合率、消失半減期などの薬物動態パラメータに加え、代謝経路、CYPの分子種、CYP阻害・誘導作用、トランスポータの基質および阻害・誘導などの情報、さらには「特記事項」として有効性・安全性に関する情報を濃縮して記載しています。これらの内容は添付文書、インタビューフォームだけではなく様々な論文を参考にして、内容が精査されており、年々、内容が濃くしかも正確になっています。ということはこれ1冊あれば患者様の腎機能や体格を考慮しつつ様々な薬物の個別投与設計が可能になります。TDMにも欠かせませんが、より詳細な情報に関しては古久保拓先生が作成している白鷺病院の「透析患者の投薬ガイドライン」がおすすめです。
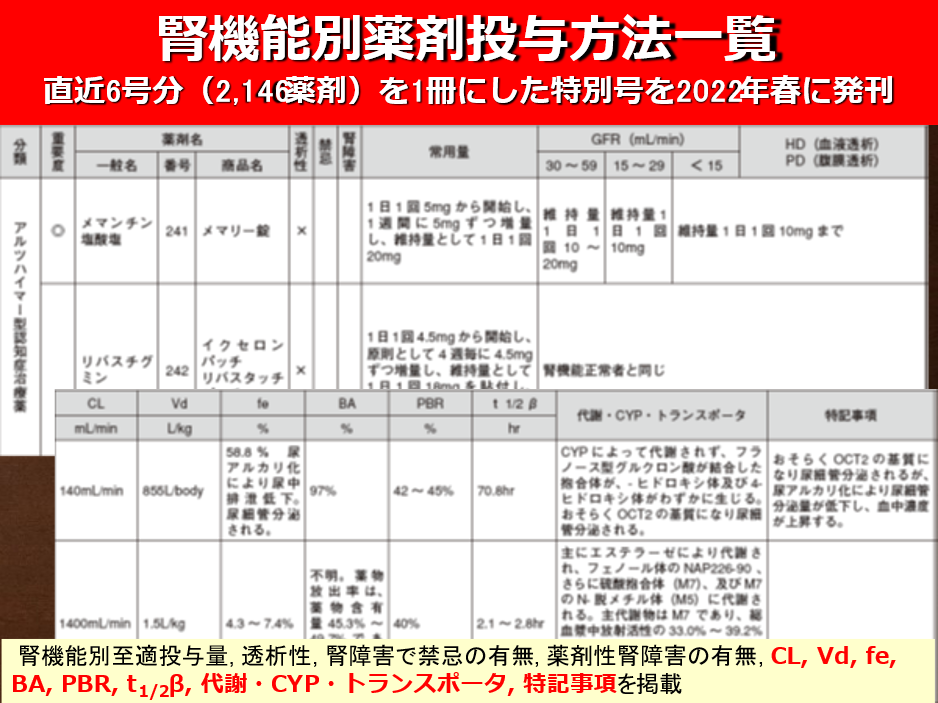
僕は「薬物動態」について講演することがよくありますが、実際のところ薬物動態学は得意ではありません。理論的な説明が不得手なのです。でもこれだけの薬物の動態パラメータをインプットしていくうちに、自然とNSAIDsのPBRはほぼ99%に近いので、Vdはアルブミンにトラップされてそんなには大きくならない。だからVdは小さいけれども透析では抜けっこない。ベンゾジアゼピンもPBRに関してはほぼ同じようなもの。だけど投与量が少ないからアルブミンの競合阻害は考えなくていいよね。向精神薬はBBBを通るから脂溶性の高いものが多いので尿中排泄率は一般的には低いよね。でも中にはプラミペキソールのように尿細管のOCTによって尿細管分泌されると、例外的に尿中未変化体排泄率が高いものがあるよね。ということがナチュラルに理解できるようになりました。英文法について教えることはできないけれど英語は話せるような感じです。皆さん、グリーンブックは持っているけど、使っているのはPOCETBOOKだけでは情けないです。右側ページを活用してこそ、薬剤師の真の力をあらわすことができるのですから。またグリーンブックがあれば前述のように論文を書くとき、速やかに薬のコアな情報が得られるのでこれほど重宝するものはありません。重宝さから比較すると僕の場合、①グリーンブック、②PubMed、③医中誌、④UpToDate、⑤グーグル検索の順ではないかと思っています。というか、この一覧表は記憶力の極めて悪い自分自身のために、僕が作り始めたものですから、使いやすいのは当たり前ですけどね。薬剤性腎障害の分類も6ページ以上にわたり載っていますのでこれもお得です。
薬剤師に読んでもらいたい平田のおすすめ本ベスト10 -2位-
【2位】腎臓のはなし 130グラムの臓器の大きな役割
坂井建雄 新書 ¥902
解剖学の日本の大家、坂井建雄(たつお)先生の著した腎臓の本です。なぜ2つ合わせて250gくらいしかない小さな臓器に1日で1500Lもの大量の血液が流れ、片側100万個ずつある糸球体で1日150Lの原尿を作り、最終的に1.5Lの尿を作っているのでしょうか?それはとりもなおさず糸球体が濾過し、尿細管が再吸収することによって体液の恒常性を保つためということは皆さん理解していると思います。
尿中の成分は食べた内容によって、住んでいる環境によって、時によって全く変わります。なぜなら大量にろ過された原尿の中から必要なものを完璧に尿細管で再吸収し、不要なもの(余剰な電解質・酸・水・不要な薬物・不要な老廃物など)はすべて腎臓が排泄しているのですから。水を多く飲めば尿量が増える。塩をたくさん摂れば喉が乾いて大量の水を飲み、大量の尿中に溶かすことによって余分な塩を排泄する。でもこんなスーパーマンのような仕事をこなしている腎臓にも限界があります。①塩を1日50g以上摂取すれば血清Na濃度を140mEq/Lに保つのがむつかしくなるし、②1日30L以上の水を飲むと血清Na濃度を140mEq/Lに保てなくなる。③水を飲めなければ、極力尿量を少なくして脱水になるのを防いでくれますが、尿量を1日500mL未満にすることはむつかしい。このように腎は脆いため、原尿産生能が150L/日、つまりGFRが100mL/minと極めて大きな予備能を持っているのだということが理解できます。
この腎臓のできる仕事の限界はどのようなもので規定されているのでしょうか。どうやって必要なものを再吸収し、不要なものだけを尿中に排泄しているのか、そしてその能力と限界について理解するはやはり腎臓の解剖学的な特徴を知る必要があるのです。近位尿細管の管腔側の表面は草原のごとく繊細な微絨毛で埋まっています。ブドウ糖もアミノ酸もペプチドもアルブミンも必要な栄養素をみじんたりとも逃がさないためです。でもどうやってブドウ糖やアミノ酸は再吸収されるの?じゃあ糖尿病になって高血糖になると尿糖が出るのはなぜ?腎炎になってアルブミンが漏れ出るのはなぜ?糸球体内圧が通常の50mmHgを超えてしまうと大量のアルブミンが漏れ出し、尿細管がその大量のアルブミンを再吸収すると疲弊しますが、じゃあアルブミンはどういうときに漏れ出るの?どうして尿細管がたくさんのアルブミンの再吸収をするときに疲弊して障害を起こすの?
皆さんは尿細管が必要なものを再吸収するためにあるということは知っていると思いますが、それぞれ、近位尿細管の役割は?ヘンレループの役割は?遠位尿細管の役割は?集合管の役割は?について説明できますでしょうか?マクラデンサ(緻密班)はどこにあって何をしている?腎髄質の浸透圧が高くて皮質の浸透圧は低いのはなぜ?じゃあその浸透圧はどれ程度までコントロール可能なの?尿量や尿中のNaやK, Caなどの濃度を調節しているのはどこ?海水魚が高ナトリウム血症にならず、淡水魚が低ナトリウム血症にならないのはなぜ?渡り鳥は数千kmも飛ぶこともあるけど、その間、尿はどうやって排泄するの?これらはクイズではありませんが、この本1冊を読むことで難なく回答することができるようになると思います。
さらに腎臓はこのような重労働をしているためか、脆いですし、一度悪くなると基本的に治りません。この脆い臓器の腎臓を虚血や腎毒性薬物から守っていただくためにも、腎臓のことをより深く理解していただきたいのです。僕自身が解剖学なんて薬剤師には必要ないと思っていましたが、完全に間違っていました。この本はまさに「目からうろこ」です。よく理解している坂井先生が書いたから、素人にも分かりやすく解説されていますし、医学部・薬学部の学生だけではなく、すでに腎臓の専門医になっている先生方にも勉強になる本だと思います。だって、日本腎臓学会誌にも坂井先生は「腎臓の構造と機能」について何度も寄稿されていますし、日本腎臓学会学術大会でも数年連続で講演をなさっていますから。これを読むことによって理解できていなかったことが理解でき、読み終えた後には巨大なジグソーパズルが完成したかのような爽快感と軽い疲労感を感じさせてくれました。これが1,000円足らずで購入できます。僕はこれを読んで以降、熊本大学薬学部臨床薬理学分野に配属された学生の教科書に指定しました。これを読み終えた方はアドバンス版としてカラー図解 人体の正常構造と機能〈5〉腎・泌尿器【改訂第4版】(6,600円)をお勧めします。豊富なカラーイラストや写真が満載されていますので、さらに腎臓の機能についての理解力が高まります。
薬剤師に読んでもらいたい平田のおすすめ本ベスト10 -3位-
【3位】糖質制限の真実 日本人を救う革命的食事法ロカボのすべて
山田悟著 新書 ¥858
無理のないゆるめの糖質制限「ロカボ」を薦める糖質制限のトップドクターで北里大学北里研究所病院の糖尿病センター長の山田悟先生の著です。今や誰もが知っている「ロカボ」という言葉はおそらく山田先生の造語だと思います。糖尿病学会が長い間、提唱してきたカロリー制限食を正しいものだと信じて、患者さんにずっと指導してきたけれど、実は実行は大変で、効果もあまり期待できない。今のカロリー制限食は、糖尿病治療ガイドライン2019よりも前のガイドラインに載っている内容では、体重を減らせなかっただけでなく、LDLコレステロールの低下、中性脂肪の低下、HDLコレステロールの増加、CRPの低下、アディポネクチンの低下、空腹時血糖、空腹時インスリン分泌、インスリン抵抗性など、すべてにおいて低糖質食に比し劣っていたというRCT研究が引用されています1)。これって2008年の報告なのに、なんで糖尿病診療ガイドライン2016には反映されず、エビデンスのない炭水化物 50~60%エネルギーとする低カロリー食を推奨し続けたのでしょうか。
ロカボとは糖質を控えるだけで、肥満、高血糖、高血圧、脂質異常症といった、いわゆるメタボリックシンドロームの構成要素がすべてよくなるという食事です。簡単に言うとご飯の量を少なくし、おかずの量は増やしてよいという実践可能な食事療法なのです。従来の常識の脂質はカロリーが高いし肥満になりやすいというのはウソだし、脂質摂取で糖尿病になることはありません。血糖を上げるのは糖質だけだから、体にいいといわれていた蕎麦、玄米、全粒粉パン、山芋は糖質なので実は糖尿病には良いわけではないのです(腸内細菌叢の健全化にはとても良い食事だと思いますが、糖質ではあるため、血糖値が上がらないわけではない;山田先生は糖尿病食として解説しています)。油脂やコレステロールの高い卵を摂ってはいけない、等は間違っていました。チャーハンはカロリーは高いけれども白米より糖尿病になりにくい。植物性油だけでなく動物性の脂もバターも脂質は悪玉ではない。バターは動脈硬化にならないから食べてもいいのです。卵の黄身などのコレステロールを控えても、心臓病や肥満の予防にはほとんど役立ちません。
糖尿病患者にとって本当に怖いのは動物性の脂ではなく食後高血糖等の血糖異常です。脂質制限は意味がなく、実際には動物性脂肪(飽和脂肪酸)は、脳卒中を減らしています。油の摂取量の上限自体を撤廃すべきだし、それよりも老化につながる血糖値の乱高下が危険だし、酸化ストレスで認知機能が低下します。抗酸化作用を発揮するためには、糖質を控えケトン体にする事で、酸化ストレスから逃れられます。昔は、糖質を食べないと筋肉内のグリコーゲンという栄養源が足りなくなってしまうと、僕らも教わっていました。しかし、実はエネルギーさえしっかり取っていれば、糖質を制限していてもグリコーゲンの貯蓄はちゃんとできることも分かってきています。
「食の知識」に関する書物は、非常に多くありますが、専門家でもない人が誤った情報、民間療法のレベルの情報を発信していることがよ~くあります。糖尿病についてのエビデンスのある正しい食事療法の常識を、薬剤師が得るためにはこの書をお勧めします。新書版なので1000円以下で買えますし、この後編ともいえる「カロリー制限の大罪」も併せて読みたい本です。
引用文献
1)Shai I, et al: N Engl J Med 359: 229-241, 2008
第2回 薬剤師塾Q&A
第 10回 基礎から学ぶ薬剤師塾(2022年2月1日) アンケート結果
今回の薬剤師塾では3名の方から質問をいただき、初めてディスカッションらしいことできました。ほかの参加者の皆さんも、単純にわかりにくいことを気軽に聞いていただければと思います。徐々に「薬剤師塾」らしいものができつつあると思いますので、次回が楽しみになりました。次回より内容はコンパクトにして、皆さんとより議論できるような薬剤師塾にしていきたいと思っております。
アンケートでは「18時開始が早すぎる」という意見が多くみられました。次回は3月1日18時よりと日時を告知しておりますので、変更できませんが、4月からは土曜日の13時開始に変更させていただきたいと思います。4月だけ第3土曜日の4月16日の13時よりを予定しています。それ以外は毎月第2土曜日の13時からです(最後尾にこれまでの薬剤師塾の内容、これからの薬剤師塾の予定を入れています)。
第2回 薬剤師塾Q&A「透析患者の薬② ~応用編 合併症と薬物療法~」
Q. 近くの腎クリニックが、レグパラやオルケディアをやめて、ウパシタ静注に切り替えています。単純に儲かるからだそうです。内服剤と比べて、効果について優れた研究報告はございますでしょうか?
A. ごめんなさい、保険に関することはあまり知りません。効果についての明確な差は今のところ、ないように思います。
Q.ビタミンD製剤とCa受容体作動薬を併用する場合も多く見かけるのですが、CaとPに対して相反する機序をもつと思うのですがどういった場面で用いられるのでしょうか。また、アドヒアランスは問題ないとして、ビタミンD製剤及びCa受容体作動薬の内服または透析時の投与ではそれぞれメリットデメリット、もしくは使い分け等あるのでしょうか?
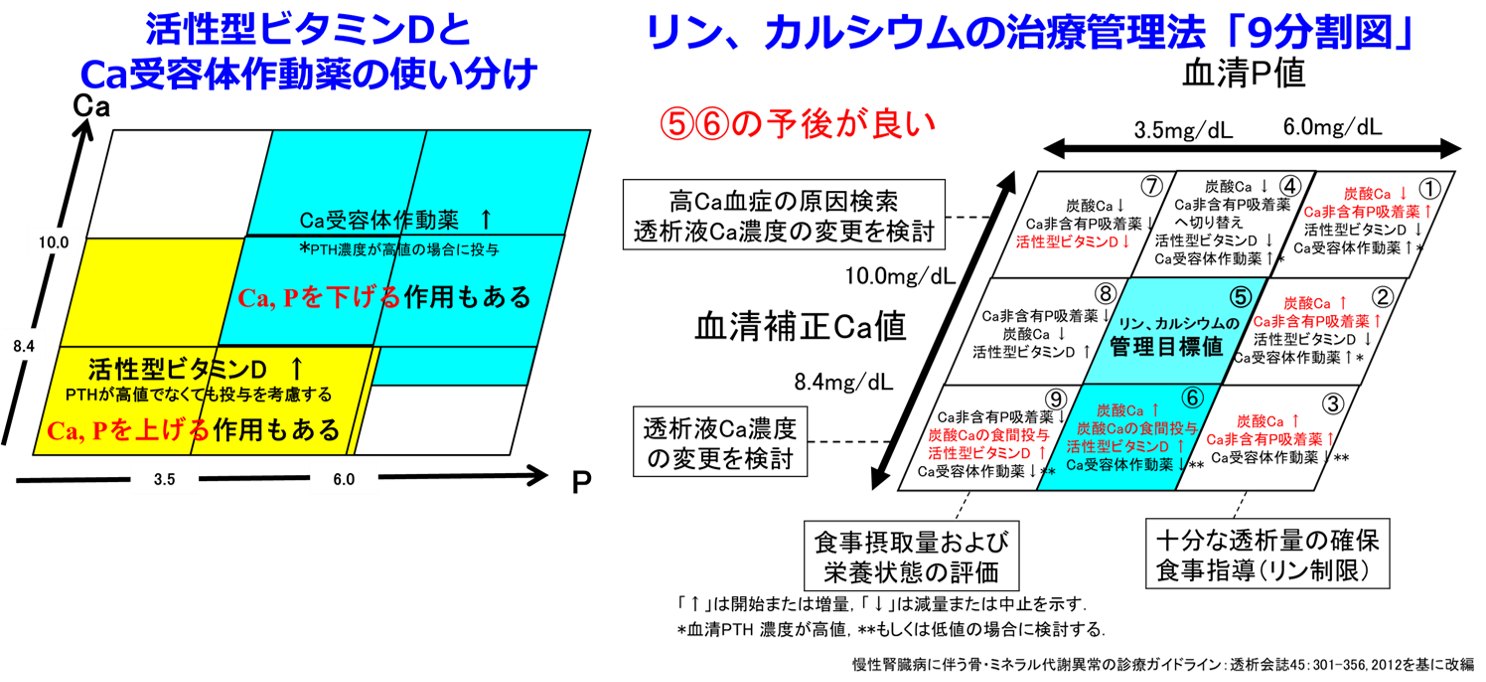
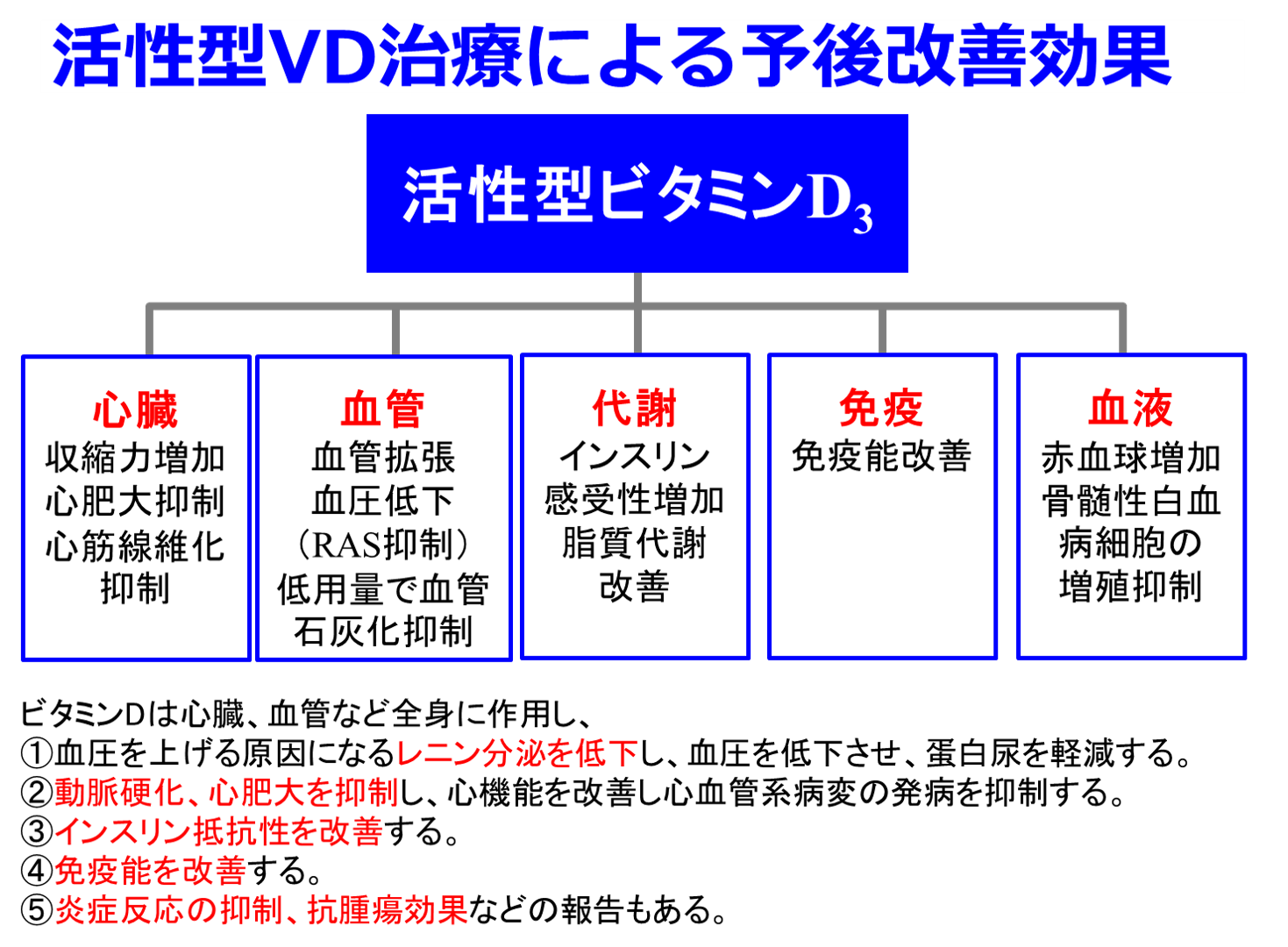
A. 活性型ビタミンDはCaもリンも上げますよね。だからPTHが下がったとしてもCaもリンも上がりすぎるので、Ca×リン積が上昇して異所性石灰化が危惧されて、なかなか使いづらかったのです。レグパラはPTHも下げてくれますが、Caもリンも下げてくれます。となるとCaとリンのコントロールはとても楽になりました(図左)。しかもこのころにはリン吸着薬もCaを含まないものや、強力なものまで多様化したので、医師、薬剤師が1人1人の透析患者の血清リン値、Ca値、PTHのレベルを把握して、薬物療法を変えればリン、Caの目標値を適正に保つことができて(図右)、骨折を防ぎ、異所性石灰化によるとんでもない高血圧、心臓の弁石灰化、その後のうっ血性心不全、そして悩ましい猛烈な皮膚掻痒症などから、透析患者さんを救うことができます。だから透析に携わっている薬剤師、透析患者さんのためにも頑張れ!
おっと、熱くなりすぎて質問の内容と違った方向に行ってしまいました。ビタミンDは何もなければ最低用量は投与しておいた方が様々なベネフィットがあることは薬剤師塾でお伝えしましたが、PTHを下げるためにはロカルトロールカプセルを多めの量で週に1~2回投与するミニパルスにすることを考えてください。PTHがとても高いならオキサロール静注、ロカルトロール静注を使って強力なパルス療法をする必要があります。ただしCa、リンが上がってくればもちろんCa受容体作動薬が必要ですし、ビタミンDより使いやすいです。相互作用やむかつきを考えるとレグパラはやめておいた方がいいでしょう。レグパラさんには2008年以降ずっとお世話になりました。本当にお疲れさまでした。今後、オルケディアⓇ錠、パーサピブⓇ静注、ウパシタⓇ静注どれを使うかはまだ明快な答えを持ち合わせておりませんので、使いやすいものを選択してください。
Q.ビタミンD製剤(アルファロールⓇとロカルトロールⓇ)の使い分けについて質問です。以前、あるDrからはロカルトロールはパルス的に使うと聞いたことがあるのですが、そのような使い方は一般的なのでしょうか?
A. パルス療法はステロイドでよく使われる(静注メチルプレドニゾロンが主役ですね)治療法ですが、「強力な薬理作用を期待するため大量投与したいが、大量投与すると副作用が怖いので、投与と休薬を繰り返す」方法です。半減期が短くtmaxも短いシャープな血中濃度上昇によって強力な薬理作用を持っていて(ということは静注製剤が都合よい)、なおかつ消失も早い薬(副作用が持続しない)がパルス療法に使いやすいです。活性型ビタミンDも大量に使うとPTH分泌を抑制し副甲状腺の腫大も防げますが、使い続けると高カルシウム血症が起こって血管などの石灰化のリスクが上昇します。だから通常はオキサロールⓇ静注かロカルトロールⓇ静注製剤がビタミンD パルス療法に使われますが、内服のロカルトロールⓇを少し多めに週1~3回投与すると高カルシウムを避けて、なおかつPTHも上がりにくくできます。これもパルス療法と言っていいでしょうが、静注製剤ほどの強さはないので、僕たちは「ロカルトロールⓇカプセルによるミニパルス療法」と呼んでいました。
ではアルファロールⓇはPTHを下げる作用が弱いので、存在価値はないかというと、そうではありません。活性型ビタミンD本来の作用である腸管からのCaとリンの吸収をよくしてくれる作用が長時間持続しますし、肝臓を通ってから活性化されるため、血中の活性型ビタミンD濃度の立ち上がりが遅いので、長期間にわたって作用が持続するし、急激なCa濃度変化が少ない、あるいは少々飲み忘れてもあまり大きな影響がないなどのメリットがあると思います。
Q.先生は仕事と家庭の両立をどうやってされているのでしょうか?
A. 僕は40歳から薬剤師という仕事に熱中できました。その時には下の子も小学校に入っていて、手がかからなくなってきたので、夜遅く帰っても妻から小言を言われることがなくなったのでラッキーでした。30歳代のころは早く家に帰って子供たちを風呂に入れて、絵本を読んで寝かせてあげることができましたし、土日には子供たちを外へ連れ出し、家族でキャンプにもよく行きました。今は子供たちは2人とも独立していますので、僕は好きなことをさせてもらっています。妻とは旅行にも外食にもよく行って楽しんでます。コロナが終息したらEDTA-ERAという欧州腎臓学会+透析医学会に毎年参加するなど、一緒に世界中を旅したいですね。
Q.ご講演ありがとうございます。クレメジンについてですが、当院では処方されることが減っています。使い方、注意点等ご教示をお願い致します。
A. クレメジンは、強力に腎機能を悪化させ心血管病変を引き起こす尿毒素インドキシル硫酸の前駆体のインドールを吸着して糞便中に排泄するメカニズムと言われていますが、インドールへの特異性が特に高いわけではないので、そのほかの尿毒素、今では主役になりつつあるTMAOの前駆体のTMAなども除去できるのではないかと思っていますので、期待したいところです。処方量が減りつつあるのは飲む量が多い、のみにくいというのが原因の1つですが、速崩錠は1日12錠に減りとても飲みやすいと患者さんから聞いております。ただし2015年に報告されたEPPIC試験で主要評価項目の複合エンドポイントでプラセボ群に有意差をつけられなかったのが処方減になっているかもしれないので残念です。ちなみにこの時に使われた実薬は速崩錠ではなくクレメジンカプセルでした(速崩錠のプラセボは作れない!)ので、1日30カプセルのまなくてはならない、しかも他剤と同時服用はできないので食後2時間以降に服用となると、アドヒアランス不良は絶対にあったでしょうから有意差をつけられなかった原因かもしれません。
Q.PPIとカルタンの併用についての話題が出ましたが、PPIを寝る前にできるなら、そうした方が良いのでしょうか?
A.PPIはプロトンポンプを不可逆的に阻害するため、血中濃度依存的な効果を示しません。PPIの多くは半減期1時間程度と短いのですが、朝飲んで、昼過ぎには「胃がむかむかする」という自覚症状が出てくることはありませんよね。だからカルタンを食直後に、PPIを寝る前にという時間差攻撃はほとんど功を奏さないのです。ではカルタンを食直後に、H2ブロッカーを寝る前にという時間差攻撃もH2ブロッカーの多くが3時間程度(ガスターで2~9時間)と長いので、ほぼ無駄です。完璧に胃内のpHを上げ続けたい場合にはPPIの注射薬を1日2回投与することもあります。
Q.透析患者における腸内細菌叢の正常化、leaky gut の予防のため酪酸が良い、ビオスリーが良いとのお話でしたが、透析患者さんに対して、ミヤBM、ビオスリー、ビオフェルミン、ラックビー、と様々な処方を散見します。何か使い分けがあるのでしょうか?患者さんと腸内細菌との相性もありますか?
A. 医師のほとんどがそれらの違いを意識していないのでうまく使い分けができていないように思います。整腸剤で意識するとすれば抗菌薬と併用する場合には「抗菌薬耐性」と称するビオフェルミンRやラックビーRなどを使わなくちゃ保険で査定を受けることくらいではないでしょうか?ぜひ薬剤師が使い方を教えていただきたいと思います。
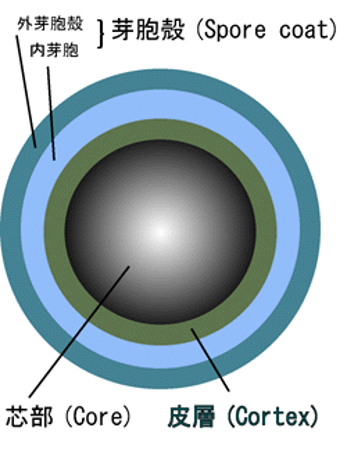
だけどこれらは「抗菌薬耐性」と称していても古いペニシリンやセフェムでは死滅しないのですが、抗菌力の強いキノロンやバンコマイシンで死滅するものが多いのです。唯一、死滅しないのは芽胞(図)を形成する酪酸菌である宮入菌Clostridium butyricumです。胃酸にも死にませんし、消毒薬にも耐性で抗菌薬と併用してもまったく死滅することなく「芽胞になって死んだふりをして」、投与30分後に小腸上部から小腸中部で発芽し、2時間後には小腸下部から大腸にかけて分裂増殖を開始します。他のプロバイオティクスは胃酸に弱く90%が胃酸で死滅しますが、その分泌液が餌となってプロバイオティクスを増やします(だから死菌でもまったく意味ないわけではありません)。これを成分としているものは、ミヤBMとビオスリーのみです。だから抗菌薬と併用する場合にはRのついた製剤よりもClostridium butyricum含有製剤が最も優れていると平田は確信しています。さらにClostridium butyricumはClostridioides difficileによるいわゆるCD腸炎の予防にも適しているのではないかと思っています。CDは芽胞を形成し抗生物質耐性が高い偏性嫌気性菌腸内細菌ですから、院内感染が起これば消毒薬が全く効かないので物理的に手洗いで対処しないと病棟中に蔓延することがあります。平田も経験あり、この時ICTの主要メンバーだったのでナースに手洗いの徹底をお願いすることによって死亡者を出さずに済みました。2016年よりCDはClostridium属からClostridioides属に名称変更しましたが、Clostridium butyricumは今まで通りClostridium属だということも知っておいてください。
Clostridium butyricumは主に酪酸を作るので酪酸菌ともいわれますよね。そういう意味からするとビオフェルミン、ラックビーは乳酸菌と言われていますが実は酢酸、乳酸、酪酸の順に産生量が多いので「酢酸菌」と言った方がいいかもしれません。
これらは下痢気味の人も便秘気味の人も正常化するのがいわゆる「整腸剤」ですが、使い分けるとすると、あくまで平田の私的見解ですが、下痢気味の人には酪酸は腸のバリア機能を高め、抗炎症作用を有し結腸粘膜の栄養になってバクテリアルトランスロケーションを抑制するので、酪酸菌がよいでしょう。ビオフェルミン、ラックビーは分子量の小さいより短鎖の酢酸、乳酸、プロピオン酸を増やしてくれますので、これらの緩徐な浸透圧作用を期待して便秘の改善に貢献できそうだと思っています。抗菌薬と併用なら迷いなくミヤBMです。腸内細菌叢は多様性が重要と考えるなら、ビオスリーもいいでしょう。
ただしこれらのプロバイオティクスは畑に種をまくようなもので、やせ細った土地では増えてくれませんので、野菜・果物などプレバイオティクスも摂取する必要がありますが、透析患者ではカリウム上昇のため十分摂取できないことを考えると、カリウムを含まない食物繊維サプリメントを併用するのがよいでしょう。
Q.Pが高い患者の場合、Caが低くてもPが高いから、という理由で活性型ビタミンD製剤の投与を見送っている例をしばしば見かけます。やはりPが高いとビタミンD製剤によるP上昇が生じるのは避けるべきなのでしょうか。ビタミンD製剤を開始してもよいP値の目安などあるのでしょうか。
A.平田は基本的には透析患者さんではビタミンDの腎での活性化が行われていないのですから、ビタミンDは様々な利点を考えると投与した方がいいと思っています(図)。リンが高くても現在、リン吸着薬が多様化してコントロールできない人は「薬剤師塾」で質問のあった特殊な症例を除き、ほとんどいないと思います。ですから、血清リン値はコントロール可能になりました。透析患者さんにはリンを含んでいても、肉や魚や卵など気にせずたくさん食べてもらってもいいし、少々の加工食品のリンも気にせず(極端ですが…)、好きなものを食べていただいて、上がったリンをリン吸着薬を適切にのんでいただき、血清リン値は6mg/dL以下に、できれば5mg/dL以下にコントロールできればよいと思っています。
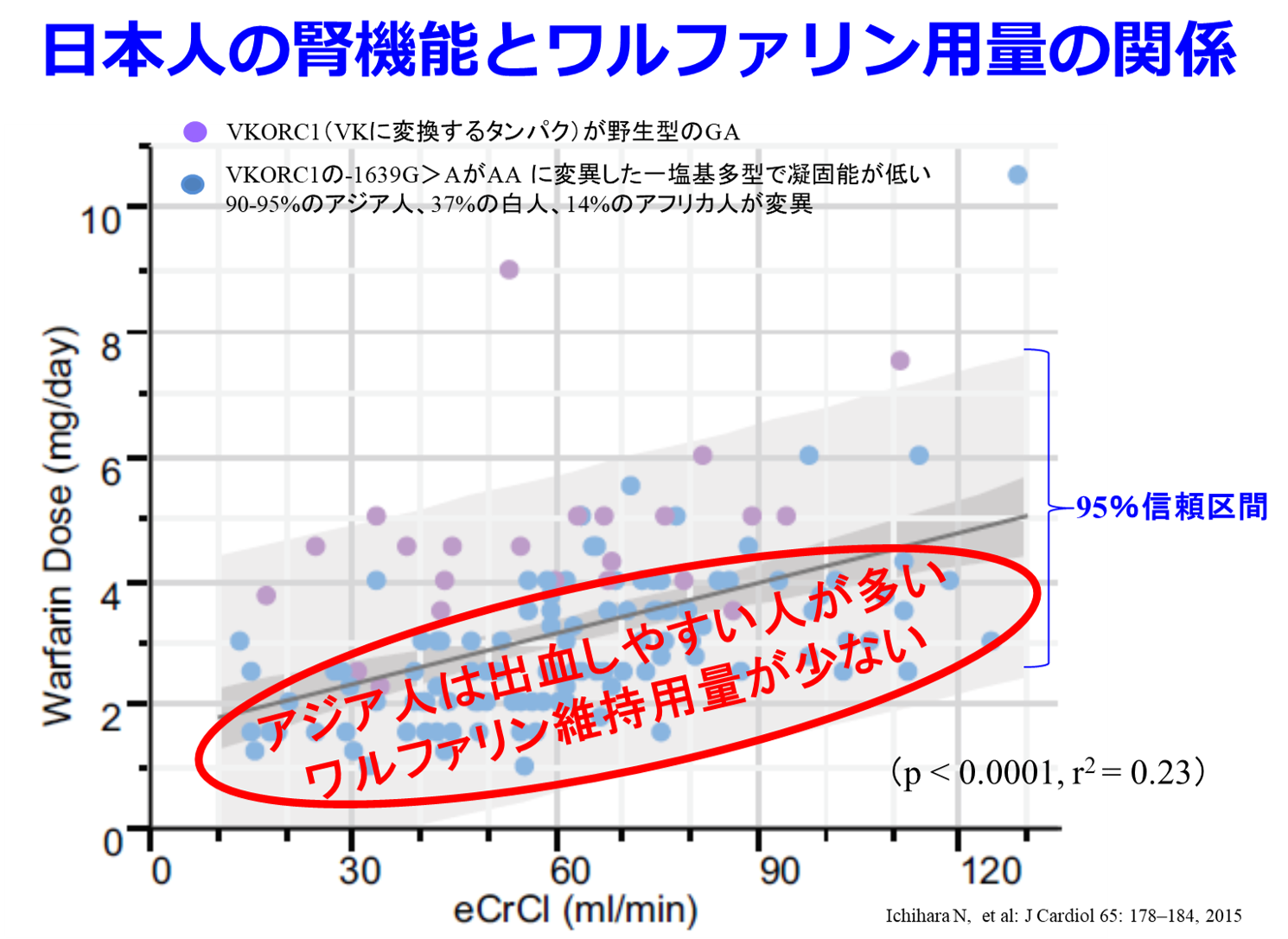
Q.保存期CKDの方でワーファリン投与中の方ですが、ワーファリンがなかなか効きづらく、今現在7mg投与中です。本来重度の腎障害には禁忌とありますが、この患者さんの様に効きにくい事例もあるのでしょうか? 相互作用は確認済みで問題はないのです。
A.日本では1日5mgを超える人は珍しいですが、米国のAnticoagulation clinicでは普通に見かけました。米国ではビタミンKを含むマルチビタミンを飲んでもらってもいいからだと思っていました。ただし「ワルファリンは絶対飲み忘れちゃだめですよ」と指導します。2015年の報告ではアジア人ではビタミンKの作用部位のVKORC1の遺伝子多型が多い(90-95%)ので、凝固能がもともと低いため(図の青色のドット)、ワルファリンの投与量が少ない人が多いことを知りました。だからご指摘の1日7mg服用の患者さんは野生型のVKORC1の遺伝子を持っているアジア人の中では5~10%のヒトだと予想されます。全く不思議なことじゃないですね。
Q.腸内細菌叢が健常者と透析患者さんとではこんなに違うという話がありましたが、透析患者さんに好気性菌が多いのは腸内腐敗産物が多いからとおっしゃってましたが、腎機能不全の為尿毒素を尿中排泄しきれないからという理解でよろしかったでしょうか?
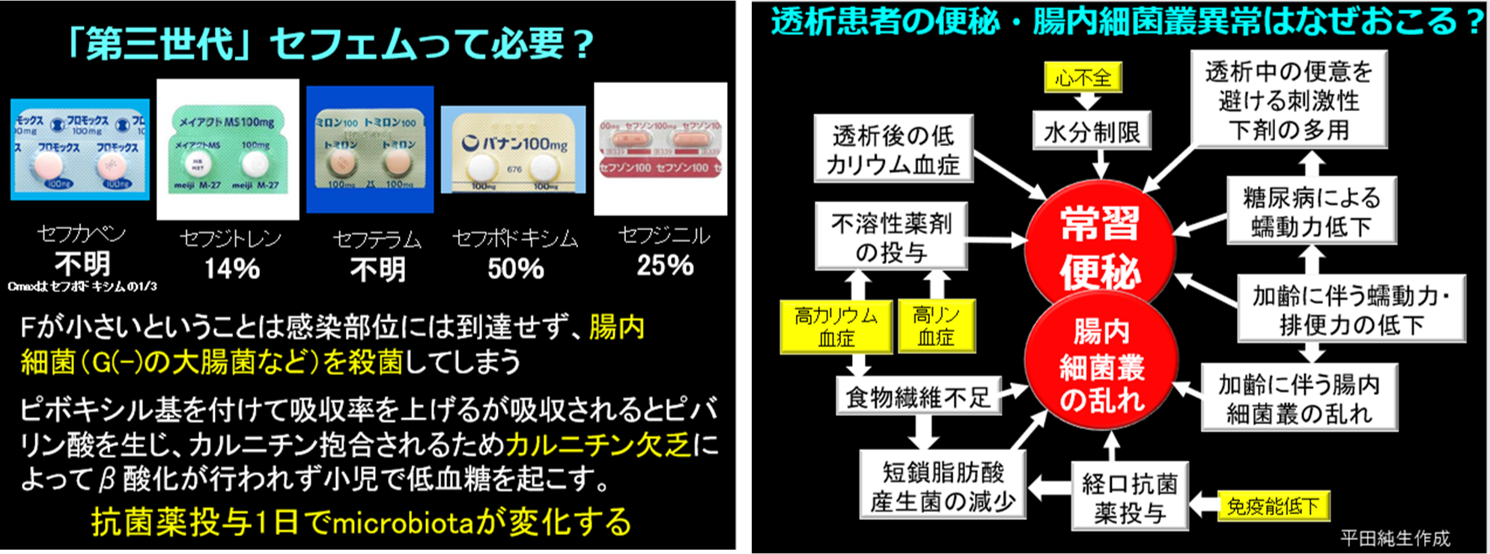
A.「腎機能不全のため尿毒素を尿中排泄しきれない」という考えもできると思いますが、平田は①高カリウム血症のため、プレバイオティクスが取れない、②心不全予防のため水分制限される、③透析患者の高齢化・糖尿病患者(神経障害により便秘も下痢もしやすい)増加による蠕動力・排便力の低下、④カリメートなど便秘する薬剤が投与されることが多い、⑤透析後の低カリウム血症によって腸管蠕動が弱くなる(イレウスのリスク)、⑥バイオアベイラビリティの低い無意味な経口抗菌薬の投与(図左)、⑦透析中の便意を我慢する、⑧刺激性下剤の多用などの様々な理由によって腸内細菌叢の異常をきたし、それによる短鎖脂肪酸を産生するいわゆる善玉菌の減少によって尿毒素産生菌が増加するという流れで理解しています(図右)。これらの尿毒素は基本的に腎排泄されるため、腎不全患者では蓄積し、心血管病変を悪化させ腎機能も悪化させるなどの弊害の原因になります。
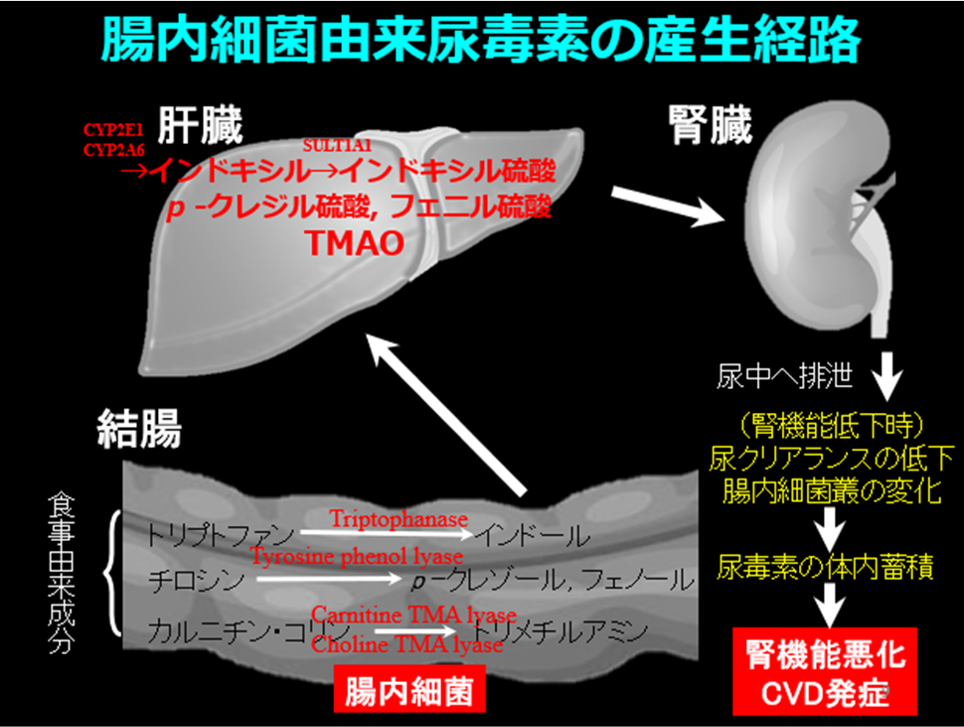
Q.食事由来にトリプトファン、チロシン、カルニチン、コリンは腸内細菌叢によって変化して…という話とTMAOは腎排泄が多いという話がくっつかないです。でも、スライドの図は似ている話なのかなと思いながら聞いてしまったので、中途半端な理解になってしまいました。それらの関係性も教えていただけると嬉しいです。
A. トリプトファンは腸内細菌の持つ酵素によってインドールになり、チロシンは腸内細菌の持つ酵素によってp-クレゾールやフェノールになり、カルニチン、コリンは腸内細菌の持つ酵素によってトリメチルアミンになり、これらが肝臓に行って尿毒素になりますが、これらは腎臓から排泄ますので、腎機能低下により蓄積し、さらに腎機能を悪化させ、心血管合併症を増加させます(図)。
Q.便秘は細菌層の破綻→短鎖脂肪酸→全身炎症、尿毒素産生→腸粘膜の損傷、潰瘍性大腸炎→?←PPI投与、小児期の抗菌薬投与という円形の図のスライドがありましたが、?にあたる部分をもう一度教えていただけると嬉しいです。
A.肥満、アレルギー、自己免疫疾患、不安や鬱、自閉症などの心の病は腸の膜の透過性の向上によるリポ多糖の血中への移行とその後に起こる慢性炎症が原因とされており、腸粘膜の損傷が自己免疫疾患の増加に寄与しているといわれています。PPI投与は胃での殺菌が不完全になり、腸内への細菌の侵入を許容します。小児期の抗菌薬投与は腸内細菌叢を破綻させることによってアレルギー疾患や自己免疫疾患の増加につながっていると思われます。抗菌薬によって終戦直後まで死亡原因の1位、2位だった結核や肺炎などの感染症の治癒率が高くなったことは非常に喜ばしいことですが、一方でアレルギー疾患や自己免疫疾患の増加につながっているのです。またこれらの疾患の増加はジャンクフードの増加などによって、野菜などのプレバイオティクス、発酵食品などのプロバイオティクスの摂取減少も関与しているといわれています。興味のある方は当ブログの第12回:前編 共生生物としての腸内細菌の役割~腸内細菌叢とTregの話~、およびこの後編をご覧ください。
今までの薬剤師塾とこれからの薬剤師塾の予定
| 回数 | 講演タイトル | 日時 |
| 01 | 薬剤師ってなに? | 2021.04.24 |
| 02 | 高齢者薬物療法について考える triple whammy処方への対応 | 2021.06.01 |
| 03 | 腎機能をしっかり見れる薬剤師を目指そう | 2021.07.06 |
| 04 | CKD患者の腎機能を守るための薬剤師の役割 ポイントは蛋白尿と血圧 | 2021.08.10 |
| 05 | 腎機能低下時に減量が必要な薬 根拠は尿中排泄率だけじゃない | 2021.09.07 |
| 06 | NSAIDsの腎障害 アセトアミノフェンに腎障害はある? | 2021.10.05 |
| 07 | SGLT2阻害薬の腎機能低下抑制作用とAKI防止作用 | 2021.11.02 |
| 08 | 初めての学会発表から、博士号取得までの道 | 2021.12.07 |
| 09 | 透析患者の薬① 基礎編 病態と薬物療法 | 2022.01.04 |
| 10 | 透析患者の薬② 応用編 合併症と薬物療法 | 2022.02.01 |
| 11 | 腎臓が何をやっているか①糸球体編 ようこそこの複雑で精密な世界へ | 2022.03.01 |
| 12 | 腎臓が何をやっているか②尿細管編 ようこそこの複雑で精密な世界へ | 2022.04.16 |
| 13 | 腸腎連関 心血管病変・腎機能を悪化させる尿毒素は腸内細菌によって産生される | 2022.05.14 |
| 14 | 透析を科学する CHDFの薬用量、透析後の補充用量ってわかります? | 2022.06.11 |
講演依頼に関しましては平田のメールアドレスhirata@kumamoto-u.ac.jpまでお気軽にご連絡ください。大学での非常勤講師も可能です。「実務実習で代表的な8疾患」のうち高血圧、糖尿病、心疾患、感染症の4疾患+腎疾患、輸液について国家試験対策も含め薬物治療学を教えることができます。
薬剤師に読んでもらいたい平田のおすすめ本ベスト10 -4位-
【4位】脳の不調を治す食べ方
Uma Naidoo 単行本 ¥1,980
ハーバード・メディカルスクールの精神科医であり栄養士でもあるウーマ・ナイド博士の著。腸は第2の脳といわれ、腸の神経細胞数は4~6億で脳の次に多いのです。ストレスをコントロールすることによって消化吸収が改善し、野菜,果物,ナッツ,種子,マメ,全粒穀物などカラフルで繊維質の豊富な食物の積極的摂取によって腸内細菌叢を健全に保つことが、鬱、不安障害、自閉症、パーキンソン病、肥満などの現代病を改善させることができると説いています。この腸内細菌叢を介した精神神経疾患については「【6位】あなたの体は9割が細菌: 微生物の生態系が崩れはじめた」の内容と共通しています。腸脳連関(腸脳相関ともいう)の第一人者ということで、期待して読ませていただきました。
気分が落ち込んでいる時には甘いものをつい食べ過ぎてしまうことがよくありますが、必要以上のブドウ糖の摂取は鬱病のリスクになります。脳は1日62gのブドウ糖を必要としますが、それ以上の過剰のブドウ糖は脳内であふれてしまい、炎症を引き起こしうつ病につながります。37,131人を対象にした2019年のメタ解析で飲料による砂糖摂取量と鬱の相関係数は0.95であったことを紹介しています1)。
ただし尿毒素として最も認知されているインドキル硫酸の原料はアミノ酸のトリプトファンで、本書では不安を解消できるアミノ酸として紹介されています。これはしあわせホルモンと言われるセロトニンや不眠に使われるサプリメントのメラトニンもトリプトファンを原料にしていることによります(図1)2)。腸脳連関は腸腎連関よりもはるかに進んでおり、腸で生成されたセロトニンはBBBを通過しないものの、なぜかセロトニンの前駆物質であるトリプトファンが欠乏すると脳内セロトニンは減少します。トリプトファンに富む食品の摂取によって憂鬱や不安が減ったこともランダム化クロスオーバー試験で報告されています3)。
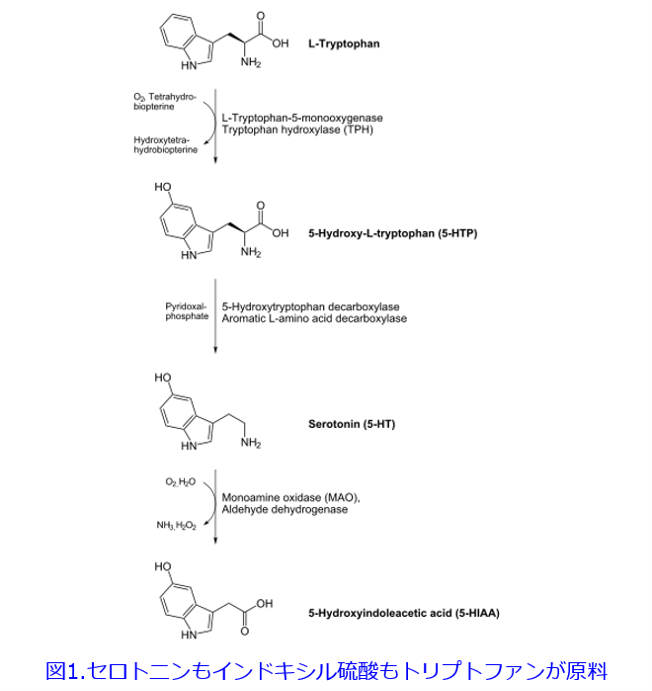
さて憂鬱で不眠を訴えるCKD患者さんや透析患者さんに、糸球体硬化・尿細管間質線維化から腎機能を悪化させ、ROSを誘導し酸化ストレスを亢進して心筋線維化・動脈硬化を悪化させ、Klotho発現低下から老化を促進させることなどが明らかにされているインドロキシル硫酸の原料であるトリプトファンの摂取を簡単に勧めるわけにはいきません。なんと悩ましいことか……。腸内細菌叢の健全化によって短鎖脂肪酸、特に酪酸が腸の健全性を保つことも書かれているので、まさに宮入菌がこれから、注目されそうな気がします。またセロトニンの前駆物質であるトリプトファンが欠乏することなく摂取して、腸内細菌の持っているTriptophanaseを腸管内のみで阻害する新薬ができることに期待したいものです。
また本書では砂糖は最悪のように言いながらも、ショ糖を多く含むバナナ(ただし低GI食です)は食物繊維を含むため、チョコレートはポリフェノールを含むため推奨されていることは疑問ですし、人口甘味料のアスパルテームやアセスルファムK、スクラロースは不安と関係するので避けるべきとしています。アスパルテームは脳内でドーパミン、ノルアドレナリン、セロトニンの合成、分泌を妨げ、酸化ストレスの原因にもなるそうです。人口甘味飲料は砂糖飲料に比べ、脳梗塞やアルツハイマー病を有意に増やすというフラミンガムハートスタディの報告4)を引用していますが、この報告は米国の肥満糖尿病患者は人口甘味飲料を飲む傾向が高いというバイアスがあるからではないのかなとも感じました。これらは矛盾していますし、砂糖も人工甘味料もいけない、それに対する代替が示されていないということは甘党の方々は耐えられないような気がします。摂取上限が規定されていないわが国の人工甘味料の主役であるエリスリトールなどの糖アルコールについては悪い情報がないのが救いのような気がしました。
うつや不安だけでなく双極性障害や統合失調症、不眠症やなど幅広い精神疾患について、あるいは集中力を高めるため、記憶力を高めるためについても、上記のような「どんどん食べた方がよいもの」、「できるだけ食べない方がよいもの」のリストやメニュー、そして調理法が載っているのもありがたいです。
引用文献
1)Hu D, et al: J Affect Disord 245: 348-355, 2019
2)Cheng Y, e t al: Sci Rep 2020 Jul 29;10(1):12675.doi: 10.1038/s41598-020-69559-x.
3)Linseth G, et al: Arch Psychiatr Nurs 2015; 29: 102-107
4)Pase MP, et al. Stroke. 2017;48:00-00. DOI: 10.1161/STROKEAHA.116.016027.
薬剤師に読んでもらいたい平田のおすすめ本ベスト10 -5位-
【5位】LIFESPAN(ライフスパン): 老いなき世界
David A Sinclair著¥2,640
腎機能は良くはならず加齢とともに低下していくのと同じように、老化は避けて通れないものと、誰もが考えているでしょうが、非常に著名な医学者のDavid A Sinclair教授が2019年に著し翌年、邦訳された「ライフスパン 老いなき世界 人類は老いない身体を手に入れる(原題:Lifespan: Why We Age – and Why We Don’t Have To)」が話題になっています。内容は今はやりの「健康本」や「ダイエット本」ではありません。ちゃんと査読の厳しいNature, Cell, Scienceなどの医学のトップジャーナルに掲載された根拠のあるものです。500ページ近くあって、とてもわかりやすく書いているものの、科学に疎い人には内容的には難しいのですが、非常に興味深く、インパクトの強い内容、すなわち老化を防ぎ健康寿命を増やす(だけでなく最高寿命も増やせる)方法について記されています。ワシントン大学の今井教授のNMN(ニコチンアミドモノヌクレオチド)というニコチン酸誘導体に関する仕事や、平田の薬剤師としての持論も交えて解説してみたいと思います。
かつては、そして今も老衰や高齢による衰弱は主な死因であり、加齢に伴い疾病数は増え、高血圧、糖尿病罹患率も上昇します。現在の医療のようなもぐらたたきのように、個々の病気を治療するだけでは健康寿命は伸ばせません。老化は一つの病気であり、治療できるというのが本書の内容です。なぜ老いるのか?我々の体にはDNAの損傷が見られるとき、つまり厳しい環境下では細胞の増殖を遅らせることで、損傷が治るまで自身の修復にエネルギーを振り向ける仕組みが備わっています。これまでの生命科学ではDNAの損傷、恒常性の消失、ミトコンドリアの機能の低下などの様々な要因によって老化が起こると考えられてきました。それは間違いではないのですが、「そもそもどうして老化現象が表れるのか」については解明できていなかったのです。著者は、これら諸要因に共通する「唯一の原因」を探し出しました。それは「エピゲノム情報の喪失」です。つまり老化とは情報の喪失によるものだったのです。エピゲノムという可逆的なアナログ情報に生じたエラーを取り除くことができれば、若いころのDNAを復活させることができるはずなのです。
老化を防ぐためには、①食べる量を減らすこと(飢餓状態を作る)や②運動療法:「高強度インターバルトレーニング(HIIT: High-intensity interval training限界に近い高強度の短距離走30-40秒の全力疾走と20秒と徒歩の繰り返しなど)」がとくにいいし、③薬物療法・サプリメントについてはNMN, メトホルミン、レスベラトロールの服用などが有効ですし、今話題のSGLT2阻害薬も産生されたケトン体のβヒドロキシ酪酸を介してSirt1やAMPKが活性化され、抗酸化、心筋症の発症抑制作用だけではなく、寿命を延ばす効果も期待できる可能性があります。
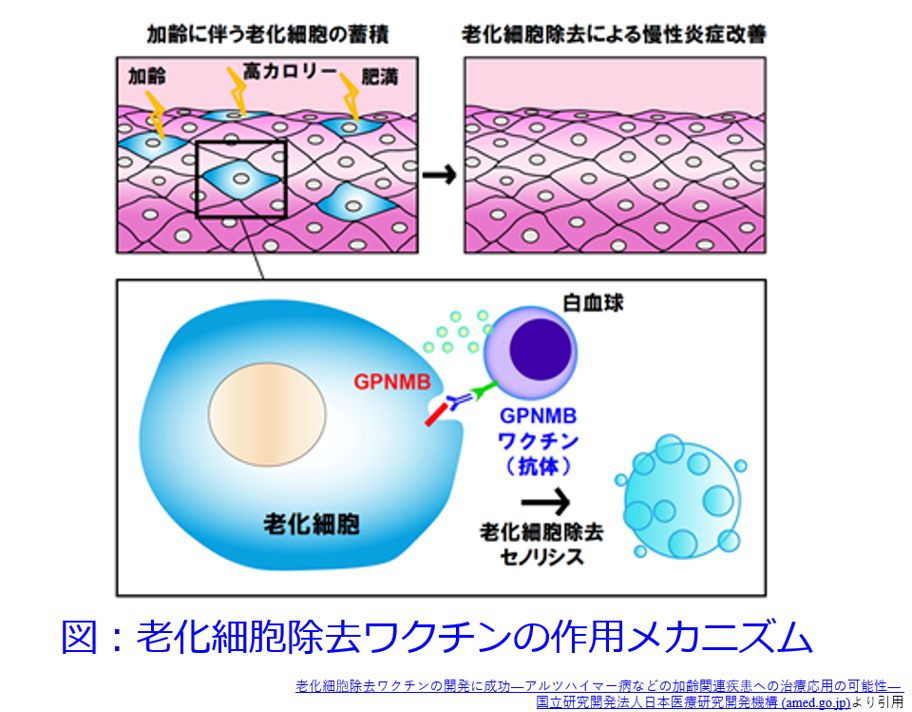
そうこうしているうちに老化細胞除去ワクチンを順天堂大学大学院医学研究科循環器内科学の南野徹教授らの研究グループが開発し、Nature Aging誌の2021年12月10日付で掲載されたというニュースが入ってきました。このワクチンは免疫系を刺激して、老化細胞(分裂をやめるが、死なない、いわゆるゾンビのような細胞)に対する抗体を作り、老化細胞を白血球に貪食させることによって除去します。これによって感染症や様々な疾病(肥満に伴う糖代謝異常や動脈硬化、加齢に伴うフレイル)から我々の体を守るだけでなく、早老症マウスの寿命が延長することが確認されました(図)。健康寿命が延長して、年をとってもずっと元気に仕事ができ、お迎えが来たら、ぽっくりと死にたいと思っているは僕だけでしょうか?
第11回 薬剤師塾 開催案内
第11回 基礎から学ぶ薬剤師塾 2022年3月1日(火)18時~20時まで の申し込みを始めます。今回のテーマは「腎臓が何をやっているか ~糸球体編 ようこそこの複雑で精密な世界へ ~」です。そして次回の4月5日(予定)は続編の「~尿細管編~」の予定です。
腎不全患者はたんぱく制限、水分制限・食塩制限、カリウム制限、リン制限などを怠ると、それぞれ、尿毒症、溢水・浮腫、高カリウム血症・不整脈・突然死、腎性骨症・血管石灰化などの致命的な合併症が起こりますが、腎臓が正常である限り、これらの症状は全く現れません。その理由は腎臓が非常に狭い範囲内で血清電解質濃度、血清pH、体液量などの恒常性を保っているからなのです。2つ合わせて500-600gのこの小さな臓器が、どうやってこんなにすごいことをやり遂げられるのでしょうか?
腎臓は血液を無選択に150L/日も濾過しているのに、尿中にはアルブミンもアミノ酸もブドウ糖も健康な腎臓は全く排泄しないのはなぜ?そして細胞外液のカチオンの主役はナトリウムなのに細胞内のカチオンの主役がカリウムなのはなぜ?腎臓が異常をきたすと老廃物がたまるだけではなく、貧血が起こり、骨がもろくなり、血圧も高くなるのはなぜ?これらの深遠な謎を解き生かすには、腎臓のどの部分が何をやっているか、つまり解剖とその機能を知ることが意外と近道になります。CKDの病態が理解でき、薬物投与設計の基本が理解でき、薬剤性腎障害のメカニズムなどが「な~るほど!」と理解できるようになることでしょう。
参加を希望される方は 申し込みフォーム に記入のうえ、送信してください。

薬剤師塾への参加者はどなたでも構いませんが、ぜひ学会発表を目指している方に参加していただきたいと思います。そしてその先には原著論文を書き、海外の学会で発表し、英語論文をまとめて博士号を取るんだというような大きな夢を持つ人になっていただきたいと思います。300名まで参加可能ですが、最近の登録者数は200名を超えていますので、早めに登録してください。