2023年5月
腎臓病教室 ~検査値と腎機能~
11日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(7)~
血清総蛋白(6.5~8.0g/dL)Aさんは6.2g/dL; 透析患者ではやや低め
アルブミン(4.2~4.9g/dL)Aさんは3.6g/dL; 透析患者ではやや低め
アルブミンは血液中に 100種類以上存在している蛋白質(総蛋白)のうち、60%ともっとも多く占める蛋白質で分子量66,000Daで血管内に水を保持する膠質浸透圧物質としての役割、薬物などの外来異物と結合して、その毒性を和らげ、全身の血中を循環することで臓器に運搬する蛋白質であり、栄養指標にもなる。 この続きは登録ユーザーのみ閲覧できます
腎臓病教室 ~検査値と腎機能~
10日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(6)~
赤血球数(男410~550万/µL、女380~480万/µL)Aさんは370万/µL
ヘモグロビン(Hb;男14~18g/dL、女12~16g/dL)Aさんは11.2g/dL; 透析患者では週初めの採血で10≦目標Hb 値<12 g/dL、保存期CKD患者およびPD患者では11≦目標Hb 値<13g/dL
ヘマトクリット(Ht;男40~50%、女34~45%)Aさんは33.9%; 透析患者では30~36%に維持するが保存期CKDでは33~39%でも可
これらは貧血を表わす指標で、CKD患者では腎におけるエリスロポエチン(EPO)産生細胞である尿細管周囲の間質細胞が線維化によってEPOの産生低下によって赤血球産生が低下し、腎性貧血に至る(図1)。腎性貧血は通常、正球性正色素性貧血、つまり1個当たりの赤血球あたりの血色素量や赤血球のサイズは正常なので、Hb濃度×3倍≒Ht値となり、Hb値11g/dLのHt値は33%だと暗算で予測できる。Ht値×10倍ちょっと×104≒赤血球数/μLとなるが、そうはならなかったら、腎性貧血以外の原因も疑っていいだろう。 この続きは登録ユーザーのみ閲覧できます
第25回 基礎から学ぶ薬剤師塾 Q&A
第 25回 基礎から学ぶ薬剤師塾 Q&A
腎機能をしっかり見れる薬剤師を目指そう②
2023年5月13日(土)チャットによる質問
横浜栄共済病院薬剤部 浅野未咲先生
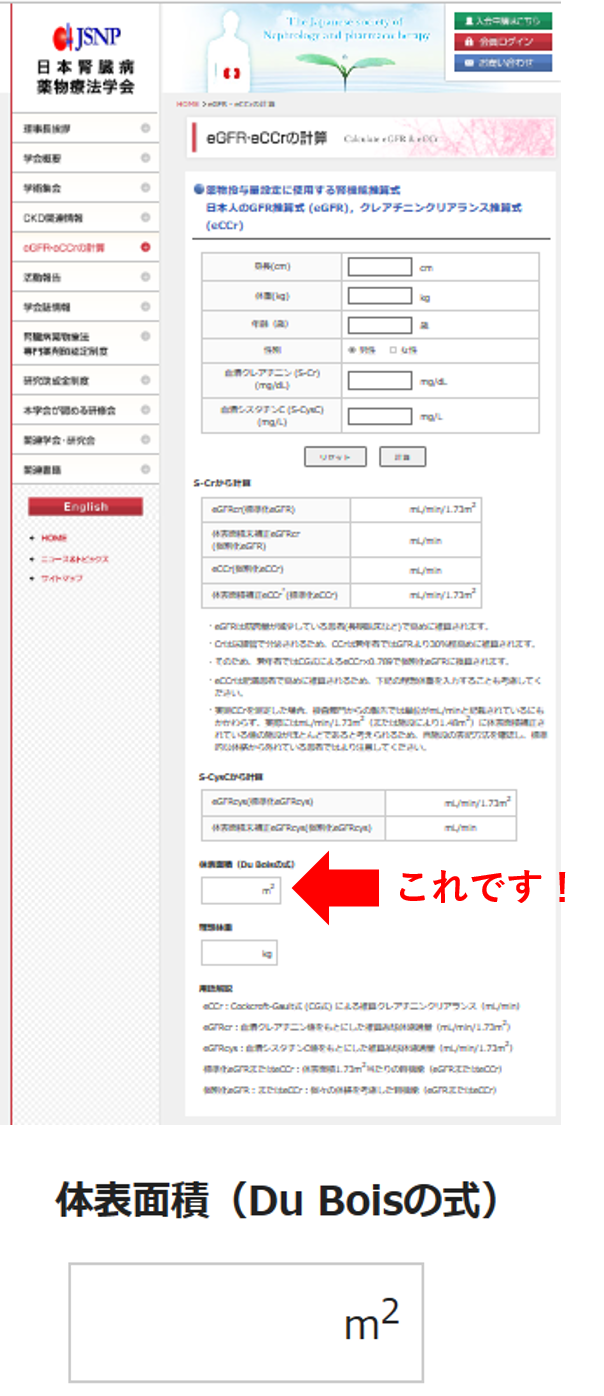
Q.DOAC発売当初、eGFR/1.73m2でDOACの禁忌を評価した場合、甘くなってしまって禁忌見逃しがかなりあったと思いますが、BSAの計算ができないときが悩ましいです。CG式でCr+0.2にするにしても、体重に比例しそうな気がして心配ですし
A.日腎薬のHP「eGFR・eCCrの計算」でBSAは簡単に算出できます。体表面積だけを知りたいときには身長・体重を入力し、その他の入力項目はダミーの数値を入力しても正しい体表面積は簡単に計算してくれます(右図; 右下図は体表面積の算出結果部分を拡大したもの)。
DOAC発売当初ということは、ダビガトランは添付文書ではCCr別用量になっていますので推算CCrを用いて治験をしたのでしょう。米国では2010年までは薬物投与のための腎機能はFDAが製薬企業に対し血清Cr値ではなくCG式を用いた推算CCrを推奨していましたが、血清Cr値の標準化が行われた2011年以降は、CG式によるCCrの臨床使用を使わず、CKD-EPI式によるeGFRを用いることを推奨することが米国腎臓財団NKFのGFR calculatorのサイトで明記されています。同じ時期にFDAはCCrはeGFR(mL/min/1.73m2)に読み替えろというお触れも出しています。
ダビガトランは明らかなハイリスク薬ですので、CG式を使いたいのであれば(血清Cr値+0.2)をCG式に代入すると、治験を行った時と同じ条件になります。そしてCG式の場合、肥満患者では明らかな肥満なら補正体重を使いましょう。
第100回の国家試験でも身長の記載されていない65歳男性患者で体重72kgの症例が出題されています(当ブログの「薬についてのまじめな話」の中のこんな問題出していいのか!:第100回薬剤師国家試験(2015年)を参照)。Cockcroft & Gault 式は以下のように72という係数で除す式ですから、患者の体重は72kgが選択されがちなのです。
推算CCr(mL/min)= (140−年齢)×体重(kg)×0.85(女性)
72×血清Cr(mg/dL)
でもこの症例の身長が150cmしかなかったらBMIが32の完璧な肥満です。CG式では補正体重を用いる必要があります。ただしメーカーは米国での治験状況と異なる酵素法による血清Cr値を用いたCCrを使ってくださいと言っていますし、肥満患者に対する注意喚起も全く行っていませんでした。酵素法によるCG式を使うように書かれた今まで配布済みのパンフレットが大量にあるため、これから腎機能の見方を変えますとはメーカーも言えないのだと思います。ただし製薬メーカーの言っていることを無視してよいのかの議論はここでは控えさせていただきます。
腎機能が低い人にダビガトランを腎機能の評価に苦労して投与しようとしないで、腎排泄されないエリキュースⓇ(アピキサバン)にすべきだと思います。ダビガトランはCCr(もちろんJaffe法なので個別eGFRとして対応可)が60mL/min未満であれば避けた方が無難です。
ファーマライズ薬局 羽村知穂先生
Q.私自身もデジタル的になってしまうことがあり、一時的に腎機能が低下した場合とかで、NSAIDs等で下がっていた等の腎機能の低下の原因を考える除外の方法を平田先生であればどのように考えるのかご教示いただければ幸いです。
A.急性腎障害を起こしやすい薬で平田が一番気にするのはNSAIDsですが、高齢者であれば利尿薬でも脱水から腎機能悪化になりやすいですし、RAS阻害薬も基本的に糸球体過剰濾過を軽減してGFRを下げる薬ですから高齢者には気を付けるべき薬です。また閉経後骨粗鬆症の予防に用いられる活性型ビタミンDでも高カルシウム血症(Ca剤やチアジド系利尿薬の併用によってなりやすい)になると多尿から、脱水、そして腎機能低下になりやすいです。
そのような腎前性の急性腎障害になりやすい原因薬物が投与されている高齢者では、腎前性腎障害になりやすいので、これらが原因による腎機能の一時的低下と判断できます。同様に腎後性の腎障害を起こすバラシクロビルやアシクロビルなども基本的に重症な腎障害ではありませんので、腎機能の一時的低下と判断できます。
ただしシスプラチンやアミノグリコシド系抗菌薬などによる尿細管障害や、免疫チェックポイント阻害などによるアレルギー性間質性腎炎は腎性腎障害なので若年者でも重症化し、簡単に治らない場合が多いので、メトホルミンなどを一時休薬する必要があることもあります。
帯広病院 吉田依里先生
Q.筋肉量が多い人でかつ腎機能が悪い場合、実際のGFRは算出されたものよりもう少しよいだろうと推測していいですか?この場合、腎機能はどう見積もりますか?
A.特にスポーツ選手であれば外傷は多いでしょうが、基本的に健康な方が多いので、実際のGFRは算出されたものよりもう少しよいだろうと推測してよいと思います。このように筋肉量の多いアスリートやボディビルダーの血清Cr値高値は筋肉量が多いことによることがあります。クレアチンサプリメントや加熱肉類の大量摂取時にも血清Cr値は上昇するので、腎機能が低く見積もられがちです。米国腎臓財団や日本のガイドラインでは筋肉量が多い方の腎機能推算にはシスタチンC によるeGFR式の使用を推奨しています。
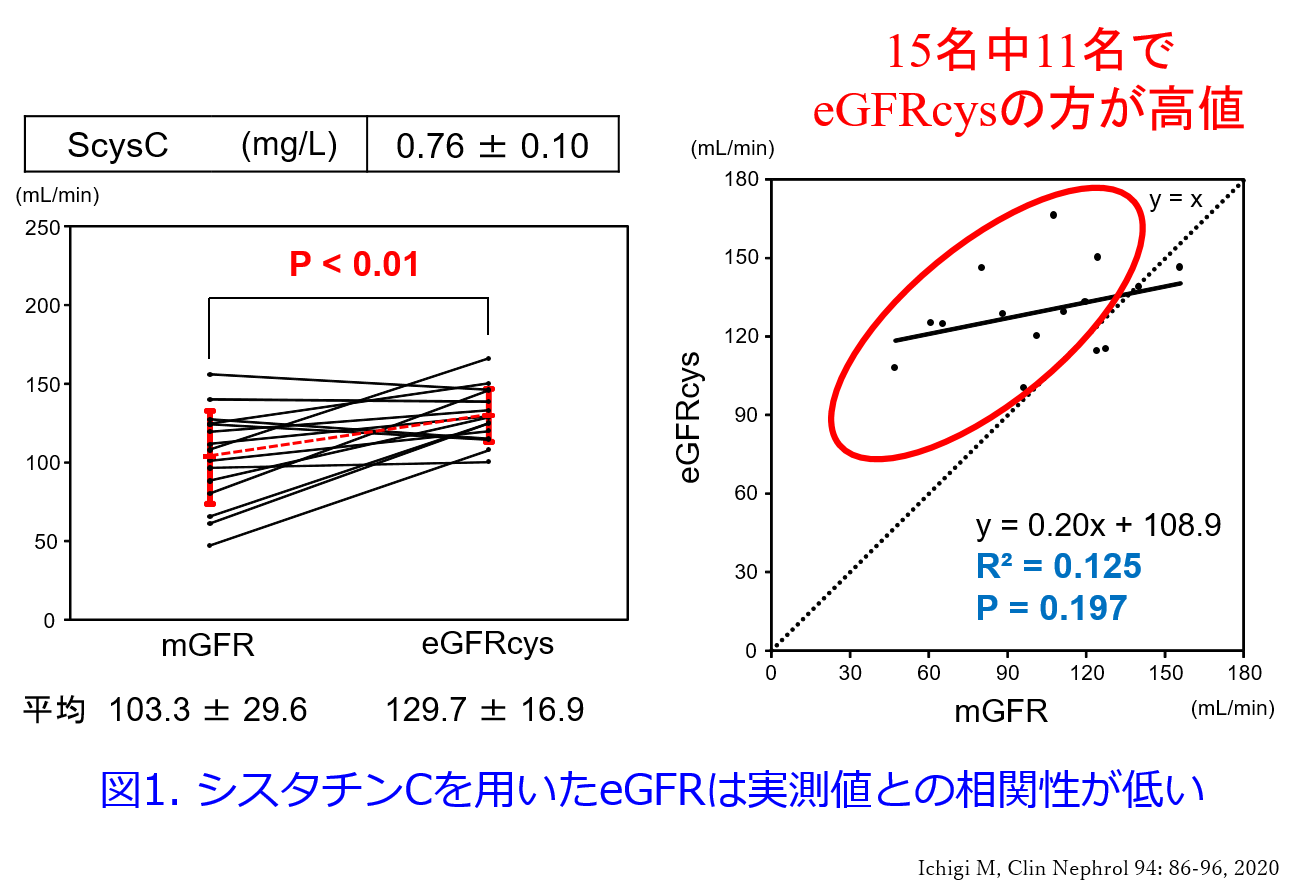
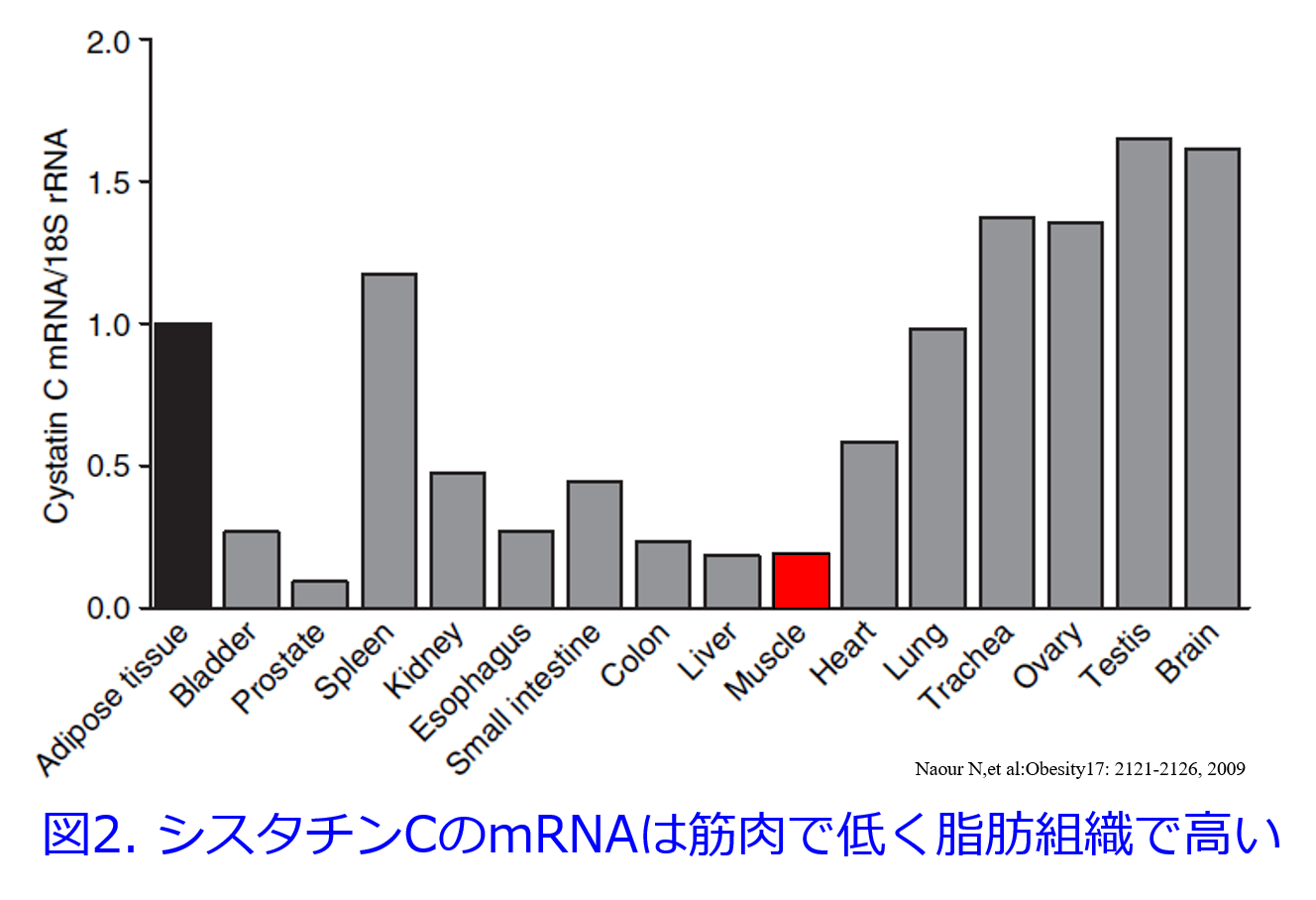
しかし実際に筋肉量が多い人がシスタチンCに対するeGFRの使用が適しているという報告がなかったので、私が熊本大学在籍中にボディビルダーの多いジムのトレーナーさんたちと、熊本大学ラグビー部の選手の皆さん15名に参加していただき、検討してみました。その結果は血清Crによる推算では筋肉量の多い人では過小評価になるだろうと予想していました。結果は予想通りeGFRcrはeGFRcysに比し全員低値でしたが、実測CCrと推算CCr15名の間に有意な相関性は認められたものの、15名中5名は推算値の方が高値という結果でした。そして意外なことに15中11名でeGFRcysの方が実測値(実測CCr×0.715)に比し高値で、eGFRcysは実測値に比し有意に高値になり(図1左)、実測値との間に相関は認められずeGFRcysは過大評価されました(図1右)。この考察として図の黒色のバーの脂肪組織のシスタチンCのmRNAは発現量を1とするとは筋肉組織に比し、4.5倍高いこと(Naour N,et al:Obesity17: 2121-2126, 2009)が報告されており、対象者は筋肉量に比し脂肪量が少ないため、血清シスタチンCが低くなり、腎機能が高く推算されたのではないかと考えています(図2)。上記のように我々の結果からは筋肉量が多い方にはシスタチンCは適していないことになりましたが、対象者が15名のみなので、N数を増やした検討が必要だと思います。
アンケートによる質問
広島県福山市 セントラル病院薬局 野村温子先生
Q.自身もシスタチンCについて調べなおそうと思いますが、以前にシスタチンCの信頼できる範囲があると聞いたような気がします。講演のスライドに明示された項目を確認しますが、そのような注意点はあるのでしょうか?
A.「シスタチンCの信頼できる範囲」というのがよくわかりかねます。シスタチンCの基準値は0.5~1.0mg/L程度とされています。だいたい血清Cr値の1/10という感じだと思っていいのではないでしょうか。それとも、お聞きになりたいのは以下のことでしょうか?
シスタチンCに基づくGFR推算式は
eGFRcys(mL/min/1.73m2) ={104×Cys-C-1.019(mg/L)×0.996Age×0.929(女性)}-8
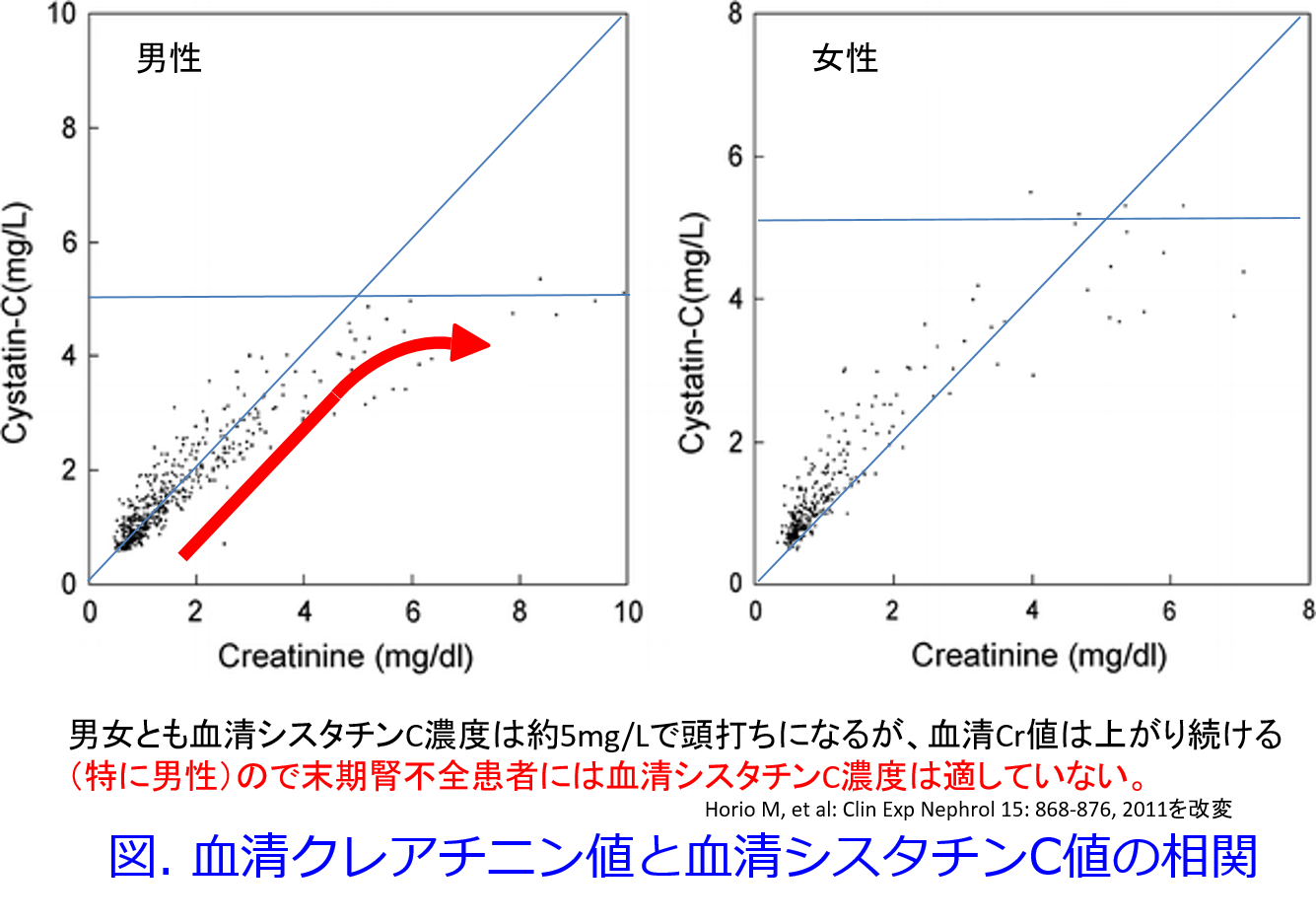
で求められますが、最後の「-8」は何かというと非腎クリアランスです。おそらく脾臓でシスタチンCは代謝されるために、筋肉量の多い男性で腎機能が悪くなると血清Cr値は20mg/dL以上でも上がるのに、血清シスタチンC濃度はほぼ5mg/L以上には上がらないので(図)、末期腎不全には血清Crの方が使いやすいということでしょうか?これはシスタチンCの弱点とも思っていません。血清シスタチンCが4mg/L以上であれば末期腎不全ですから、血清Cr値で十分判断できるだけのことだと思います。
手束病院 楠本倫子先生
Q.固定用量の薬は個別eGFRで投与設計をとのお話でしたが、アミカシンについては如何でしょうか。標準eGFRで投与量設定されている資料があります。平田先生のご意見をお願いいたします。
A.アミノグリコシド系抗菌薬の添付文書用量は固定用量となっており、アミカシンに関しては「成人1回アミカシン硫酸塩として100〜200mg(力価)を1日1〜2回筋肉内投与する」となっており1回投与量が非常に少ないですね。この用量ではCpeak依存性の殺菌作用を示すアミノグリコシド系抗菌薬の効果を担保することはできません。
eGFRで投与量設定されている資料というのは「抗菌薬TDM臨床実践ガイドライン2022」ではないでしょうか?アミカシンに関しては「臨床効果および細菌学的効果は,Cpeak/MIC と相関し、Cpeak/MIC≧8~10が必要とされている」と記載されており、添付文書よりも正確ですね。そしてアミカシンの投与量は「AMK では通常量15 mg/kg×1 回/日(III-A)または高用量 20 mg/kg×1回/日(II)を使用する。AMK で20 mg/kg×1 回/日の高用量を使用する場合は5 日以内の使用にとどめることが望ましい(III-A)。」とあります。
このガイドライン用量は固定用量ではなく、体格用量になっていますから、腎機能として標準化eGFR(mL/min/1.73m2 )を用います。これに関しては当ブログの「◆連載◆腎機能評価の10の鉄則 3日目」の鉄則1「投与量が体格用量(抗菌薬・抗がん薬などで mg/kg や mg/m2になっている)の場合には標準化 eGFR(mL/min/1.73m2)を使う。」をご覧ください。
固定用量では体格の考慮された個別eGFR(mL/min)を用いないと小柄な方は中毒性副作用を起こしやすく大柄な方は効かないということがありますが、体格別用量で個別eGFR(mL/min)を用いるとこの値には身長・体重をすでに含んでいるため、体格が二重補正され、小柄な人では薬用量が過小になって効果が期待できず、大柄な人には過量投与になって副作用が表れやすくなるため、体格別用量には標準化eGFR(mL/min/1.73m2)を用います。
名古屋市立大学医学部附属東部医療センター薬剤部 鬼頭侑香先生
本日は貴重なお話をありがとうございました。教えていただきたいことが3点あります。
Q1.Giusti-Hayton法による投与補正係数を積極的に使用するべき場面はどのような時か。
A1.Giusti-Hayton法を使わなくても2年に1回発行される日腎薬の特別号(グリーンブック)またはじほうの腎機能別薬物投与量POCKET BOOKに腎機能別の薬物の減量基準が記載されていますので、この式を使う必要はないと思います。しかしこれらの書物に載っていない新薬では基本的にはGiusti-Hayton法を用いて減量基準を我々学会の委員会メンバーが決めます。そして実際に臨床使用してみるとその減量基準で投与しても中毒性副作用が起こりやすかったり、血中濃度が異常高値を示す場合には非腎クリアランスが上昇しているのではないかと予測することがあります。
Q2.この投与補正係数を算出する際に用いるものはGFRかCCrどちらがいいか、GFRであればやはり標準化されたものよりも個別化されたものの方がいいのか。
A2.腎機能のゴールドスタンダードはGFRですからCCRよりGFRが当然優れています。前問の回答のように固定用量の場合(例えば1日100mgなどほとんどの薬物)は個別化eGFR(mL/min)を用います。抗がん薬のようなハイリスク薬では体格用量が定められていることがありますが、この場合には二重補正を避けるために標準化eGFR(mL/min/1.73m2)を用います。
Q3.DMの既往がない心不全患者でSGLT2阻害薬を使用されている患者では糸球体濾過量はどうなるのか。
以上勉強不足で見当違いな質問となっていたら申し訳ありませんがご教授いただけますと幸いです。
どうぞよろしくお願いいたします。
A3.DMの既往がない心不全患者は高血糖に起因する糸球体過剰濾過がないため、GFRのinitial dippingはわずかだと思います。SGLT2阻害薬の利尿作用も投与初期のみ、Na利尿作用も初期のみで1か月以内には消失するといわれています。
日本調剤 中島鉄博先生
Q.腎障害診療ガイドラインに記載されている体表面積補正を行なったCCrとは、実際にどのように補正をするのでしょうか。また、活動度が低めの70代男性患者さんでプレドニン30mg/dayを内服、シスタチンCが測定されており、eGFRcys=45(mL/min)程度、eGFRcys>CCrで10程度乖離している場合、この結果はどのように解釈するべきですか。よろしくお願い致します。
A.体表面積補正を行なったCCr(つまり単位はmL/min/1.73m2ですね)はeGFR推算式がないときに腎機能評価の体格による影響を排除するために使っていましたが、eGFR推算式完成後は使う必要がなくなりました。
シスタチンCにも血清クレアチニンと同様、様々な問題があります。高用量ステロイド投与されたときには高めに測定される(つまり腎機能は低めに評価される)ことが報告されています。その他の影響因子については本ブログの★1.腎不全・検査値の25.血清シスタチンC濃度に影響を与える薬物と病態をご覧ください。
新渡戸記念中野総合病院 井澤理枝先生
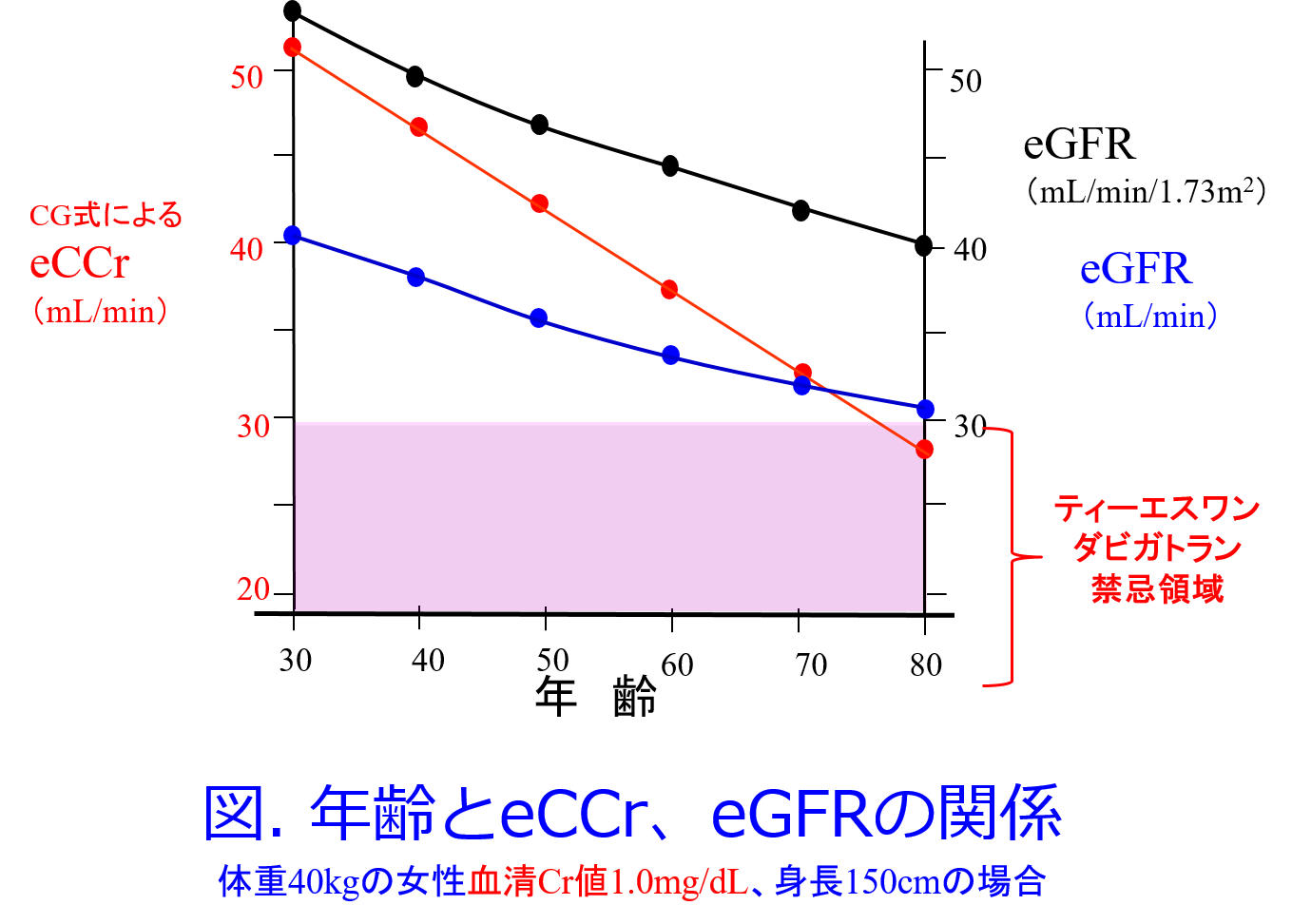
Q.本日の講演で推算CCrのround up法は避けた方がよいとおっしゃっておりましたが、以前職場で感染に詳しいICTに属している薬剤師と抗菌薬の投与量の算出方法で揉めたことがあります。その薬剤師はSCrが0.6を切っていたらround up法で算出しているのですが、eGFRのround up法は否定しないという平田先生のお話から推算CCrのround upはやはり現場では濫用しない方がよいという認識でよろしいでしょうか?
A.Round up法はどういう方法かご存知ですか?「血清Cr値に0.6を用いると推算値と実測値がよく相関する」という方法ではありません。血清Cr値が0.1mg/dLでも0.5mg/dLでも一律に0.6mg/dLを代入する方法なので、測定値を一定に低めに見積もるという手法なので、全く科学的ではありません。
一定の低めの腎機能にすることによって推算値と実測値の乖離を小さくするのがround up法の利点といえば利点ですので、サルコペニア患者のeGFRは確実に過大評価されますから、安全性に配慮してround up法を使う価値はないとは言えません。
しかし推算CCrは加齢とともに低下するように推算される式なのです(図)。CG式によるCCrでは若年者の腎機能高値、加齢による腎機能低下が顕著です。だから活動度の低い高齢者の腎機能推算はeGFRに比しフィットしやすいのです。このような特徴を持っているCG式にround up法をすると腎機能が低く推算されるため、薬物用量も少なくなります。それによって薬効が低下すると困るような薬物(抗菌薬はまさにそうですよね)では全く科学的ではないround up法はすべきではありません。患者様の生命を守るためには、薬物の治療効果を下げないためには、シスタチンCによるeGFRを用いてください。検査費用が高いというのであれば手間であっても実測CCrを測定してください。
仙台循環器病センター 佐々木順也先生
Q.いつも貴重なご講演ありがとうございます。大変勉強になります。
サルコペニア患者におけるシスタチンCと腎機能評価についての質問です。
シスタチンCは3か月に1度しか測定できないため、測定できない期間の腎機能評価で悩む場合があります。
シスタチンCと血清Cr測定時、eGFRcysと個別化eGFRcrで乖離がある患者がいるとします。
測定できない期間は個別化eGFRcrに乖離分のクリアランスを補正し、クリアランスを推察してもいいのでしょうか。
もしくは乖離しているクリアランスを考慮したとしても、Crの変動要因は様々であり正確性に欠けるため、Crの変動は腎機能が改善・増悪しているかの判断に留めておくべきでしょうか。
シスタチンCを測定できない場合は実測CCrを用いるのが最適だとは思うのですが、それができない場合に上記の様な考え方で腎機能評価をしてもいいものなのでしょうか。
A.佐々木先生のご質問内容は複雑なので、アンケートではなく、講演後に質問していただき、ディスカッションできたのであれば、とてもよい議論になっただろうと思います。ごめんなさいね。架空の議論をしてしまうと、僕の回答はとても冗長になりますし、読者の方も迷ってしまうので、今後、アンケートでお聞きになりたいときには知りたいこと、困ったことを具体的にご質問していただければと思います。
例えば「eGFRcysと個別化eGFRcrで乖離」、どちらが高いのか記載されていませんので、情報不足で判断が出来ません。「Crの変動要因は様々であり」も、どういった理由でどの程度上がったのか、下がったを具体的に記載していただきたいのです。
当ブログの「腎機能評価10の鉄則 解説」を読んでいただくと、その中にヒントが書いていると思います。それからクレアチニンもシスタチンCも様々な弱点があります。それについては当ブログ★1.腎不全・検査値の1.血清クレアチニン値が異常値になりやすい人および25.血清シスタチンC濃度に影響を与える薬物と病態をご覧ください。
腎臓病教室 ~検査値と腎機能~
9日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(5)~
マグネシウム(Mg;1.8~2.6mg/dL)Aさんは2.8mg/dL: 透析患者では2.5~3.5mg/dLの人が多い。
Mgの60~65%が骨中に、27%が筋肉に、6~7%がその他の組織に存在し、1%のみが細胞外液中に分布する。Caは主に細胞外液中に存在するが、Mgは細胞内に存在してリン酸伝達反応とATPが関与する酵素反応系において種々のイオンの能動輸送など重要な働きをする。ほとんどが腎から排泄されるため、腎不全患者では高値となる。ただし高マグネシウム血症の症状(悪心・嘔吐、徐脈、低血圧、腱反射の減弱、意識障害: 図1)が現れるのは5mg/dL以上である。血清Mg濃度の低下はインスリン抵抗性が増大し1)、透析患者の生命予後を悪化させる2)ことが報告されている。 この続きは登録ユーザーのみ閲覧できます
第26回 基礎から学ぶ薬剤師塾 お申し込み方法
第26回 基礎から学ぶ薬剤師塾 2023年6月3日(土)13:30から15:30まで の申し込みを始めます。6月第2週は日本腎臓学会のため、6月はいつもの第2週ではなく第1週に開催いたします。
登録していただいた方は再放送を繰り返し視聴できますが、再放送は質疑応答はできかねます。今回のテーマは「CKD患者の血圧・血糖管理~クリニカルイナーシャに陥るな!~」です。イナーシャとは「惰性・怠惰 inertia」のことで、高血圧ガイドライン2019に記載されたことから注目されつつあり、高血圧も高血糖も自覚症状のない疾患のため、治療が十分行われていないことが問題になっています。わが国の高血圧患者は4,300万人で降圧目標を達成できているのは1,200万人のみ。これによって脳卒中・心筋梗塞・心不全・腎不全が発症しているので、高血圧を甘く見てはいけません。またわが国の糖尿病患者は1,000万人を超え、23.4%が未治療、予備軍の4割が未治療なのです。脂質異常症の分野でもイナーシャは問題視されています。
参加を希望される方は 申し込みフォーム に記入のうえ、送信してください。

薬剤師塾となっていますが、医師・看護師など医療従事者であれば参加可能です。ただし薬剤師塾への参加者は、ぜひ学会発表を目指している方に参加していただきたいと思います。そして活発なディスカッションに参加して薬剤師塾を大いに活性化いただける方に参加していただきたいと思っています。300名まで参加可能ですが、最近の登録者数は200名を超えていますので、早めに登録してください。
腎臓病教室 ~検査値と腎機能~
8日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(4)~
副甲状腺ホルモン(intact PTH;10~65pg/mL)Aさんは200pg/mL; 透析患者では60~240pg/mL程度の人が多い。
保存期CKDで高リン血症、低カルシウム血症が持続すると、血清Ca濃度を上げるために副甲状腺から副甲状腺ホルモンPTHが分泌される。PTHは骨からCaを動員して血清Ca濃度を正常に戻そうとする(骨吸収: 骨を溶かしてCaを供給する)ので、PTHの過剰分泌が続くとCaが骨から溶出して骨が脆くなる線維性骨炎になる。 この続きは登録ユーザーのみ閲覧できます
腎臓病教室 ~検査値と腎機能~
7日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(3)~
カルシウム(Ca;8.5~10.3mg/dL)Aさんは9.3mg/dL: 透析導入前CKDでは高リン血症の影響によって7.5~9.0mg/dLと低め、透析患者では9mg/dL台でCa剤や活性型ビタミンDを新規投与しない限りあまり変動しない。
血清中のCaの50%はアルブミンと結合し、非結合型のCa2+が生理機能と関係している。血清Ca濃度は血液pHと蛋白濃度、副甲状腺ホルモン、ビタミンD、カルシトニンなどによって影響を受け、腎尿細管におけるCa再吸収調節と骨での形成・吸収によるCaの調節により恒常性が保たれている。
アシドーシスではイオン型が増加し、アルカローシスでは結合型が増加する。また血清アルブミン濃度低下に伴い総Ca濃度が低下するため血清アルブミン濃度が4g/dL以下では この続きは登録ユーザーのみ閲覧できます
腎臓病教室 ~検査値と腎機能~
6日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(2)~
ナトリウム(Na;136~145mEq/L)Aさんは136mEq/L:透析患者では135~140mEq/L程度であまり変化しないが、溢水によって135mEq/Lのやや低めの稀釈性低ナトリウム血症気味になることがよくあるが、この場合、体中総Na含量は増えていることが多いのでNa輸液はしない。
細胞外液中の陽イオンの約90%を占め、血漿浸透圧を主に構成する主要な陽イオンであるため、血清Na濃度異常は血漿浸透圧異常を伴う。そのため血漿浸透圧を簡単に予測する方法は2×血漿Na+(血中ブドウ糖/18)+BUN/2.8で計算され、正常値は285±5mOsm/Lとなる。Naは水の分布、酸塩基平衡の維持にも重要な役割を持つ。 この続きは登録ユーザーのみ閲覧できます
腎臓病教室 ~検査値と腎機能~
5日目 透析患者Aさんの検査値
~腎機能が低下すると起こる検査値異常や症状(1)~
腎臓の機能が低下すると本来の機能である「体液の恒常性維持」ができなくなる。それによって高窒素血症、具体的には血清クレアチニン、尿素、尿酸濃度が上昇し、高カリウム血症、高リン血症とそれに伴う低カルシウム血症などの電解質異常が起こる。
腎臓には以下の機能もあるので、 この続きは登録ユーザーのみ閲覧できます
★◆連載◆4日目 CKDの問題点について知ろう~日本と米国ではCKDの問題点が異なる~
腎臓病教室 ~検査値と腎機能~
4日目 CKDの問題点について知ろう
~日本と米国ではCKDの問題点が異なる~
GFRと並んで重要な検査指標がアルブミン尿・蛋白尿である。アルブミン尿は糖尿病患者のみ保険適応のある検査なので、非糖尿病CKD患者では蛋白尿を測定する。これらの蛋白質が尿中に多く出れば出るほど、腎機能は早く悪化するし、心血管病変リスクも高くなる。前述のGFRも低ければ低いほど、心血管病変リスクも高くなる(前回の図2)。腎臓病は心血管病変の最大のリスクという発見は21世紀になって、循環器医たちによって発見された。それまでは慢性腎不全chronic renal failureといっていた病名が2002年に幅広く、一般人でも理解できやすい名称の慢性腎臓病(CKD: chronic kidney disease)という概念が提唱されるようになった。図1を見るとeGFRが低下すればするほど、そしてアルブミン尿が高度であればあるほど、心血管死亡のハザード比が高くなり、eGFR<60mL/min/1.73m2でかつ、顕性アルブミン尿(図ではmacroalbuminemia)であれば心血管死亡リスクが腎機能正常でアルブミン尿(-)の人と比べて5.93倍になり、腎イベントはなんと22.2倍に急上昇する。 この続きは登録ユーザーのみ閲覧できます

