ナラティブ・ベイスト・メディスンと臨床イナーシャは対立しない
先日、ある県の薬剤師会の講演会で以下のような質問がありました。
Q.ナラティブとイナーシャはどう使い分けたらいい?

今まで医療者は患者様に寄り添う「ナラティブ・ベイスド・メディスン」というが重要と信じてきましたが、高血圧治療ガイドライン2019に「臨床イナーシャ」が高血圧で問題になっていると聞き驚きました。イナーシャとナラティブはどう使い分ければよいのでしょうか?(保険薬局薬剤師)
「ナラティブ・ベイスド・メディスン(NBM: narrative based medicine)は患者さんが対話を通じて語る病気になった理由や経緯、病気についていまどのように考えているかなどの「物語(narrative)」から,医療者は病気の背景や人間関係を理解し、患者の抱えている問題に対して全人的(身体的、精神・心理的、社会的)にアプローチしていこうとする臨床手法です。NBMは患者さんとの対話と信頼関係を重視し、サイエンスとしての医学と人間同士の触れあいのギャップを埋めることが期待されています。「根拠に基づく医療(EBM:evidence based medicine)」という科学的な根拠も重要だけど、NBMによって傾聴も大事だと気付かせてくれました。
それに対して臨床イナーシャ(clinical inertia)は高血圧治療ガイドライン2019に記載されて注目をされるようになりました(図1)。Clinical inertiaは直訳すると「臨床的な惰性」という意味で、治療目標が達成されていないにもかかわらず、治療が適切に強化されていないことです。患者さんの問題を認識していながら、それを解決する行動を起こすことができずに医療人の惰性によって患者の症状が悪化するのが問題になっています。これは高血圧だけでなく糖尿病や脂質異常症、高尿酸血症などの生活習慣病でも同じです。血圧・血糖・脂質が高くても、「これまでより頑張っているからいいや」ではなく医療者は達成すべき目標のために行動を起こす必要があることを自覚しなくてはなりません。だって蛋白尿があって至適血圧130/80mmHg(家庭血圧では125/75)未満が守れていないけど、150/100だったのが140/90によくなったから「頑張っていますね、その調子ですよ」と言っていながら、透析導入になっちゃったら患者さんが一番つらいわけですから。いくら心やさしい医療者であっても、全く患者さんのためになっていなかったら問題だと思うのです。

これに対する僕は「難しいけど、うまく使い分けてください」とわけのわからない回答をしてしまいました。後で、よーく考えなおしてみると、ナラティブもイナーシャも
A.どちらも患者さんのことを思ってのことであり、使い分けるものではなく、むしろ共存させるべきもの
だと思ったのです。
わが国の高血圧患者は4,300万人で降圧目標を達成できているのは1,200万人のみ。これによって脳卒中・心筋梗塞・心不全・腎不全による透析導入患者が増加していますので、高血圧を甘く見てはいけないのです!そしてわが国の糖尿病患者は1,000万人で23.4%が未治療、予備軍の4割が未治療。糖尿病や脂質異常症の分野でもイナーシャは問題視されています。
平田からのアドバイス
皆さんは、服薬指導するときに
「血圧を下げる薬です」+ひとこと言っていますでしょうか?
つまり
「血圧を下げる薬です」+「あなたの疾患の目標血圧は○○/○○mmHg未満です。家庭血圧はそれより5mmHg低いですね」と言っていますでしょうか?
「血圧を下げる薬です」+「最近の血圧はどれくらいですか?」をうかがっていますでしょうか?
DM患者に「最近のHbA1c値はどれくらいの値ですか?」を聞いていますでしょうか?
そして
糖尿病の目標血圧を知っているでしょうか?診察室血圧で130/80未満でしたね。「この血圧より低い値を守っていれば長生きできますよ」と優しく指導してあげてください。
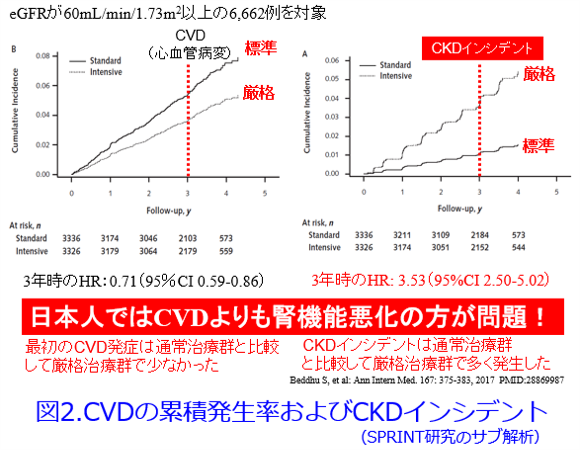
蛋白尿のないCKD患者さんの目標血圧を知っているでしょうか?診察室血圧でやや高めの140/90mmHg未満でしたね。米国の高血圧の定義を140/90mmHg未満から130/80mmHg未満に変えるきっかけとなったSPRINT研究では標準血圧群(収縮期血圧140mmHg未満)に比し、厳格降圧群(収縮期血圧120mmHg未満)では心血管病変を29%も低下させたものの(図2左)、腎機能悪化は3.53倍も増えてしまったため(図2右)、蛋白尿のないCKDでは収縮期血圧120mmHg未満になると虚血による腎障害が心配ですよね。米国ではCKDは心血管病変のリスクとして大変恐れられていますが、日本ではCKDは心血管病変のリスクよりも透析導入リスクの方が強く表れます。血清クレアチニン値をモニタリングしつつ、「血圧が下がりすぎたり、しんどくなったら来院してくださいね」と優しく指導してあげてください。
蛋白尿のあるCKDの第1選択薬、蛋白尿のある糖尿病の第1選択薬を知っているでしょうか?そのような方にARBあるいはACE阻害薬が投与されていれば「この降圧薬があなたにぴったりの血圧を下げる薬です。蛋白尿を少なくすることによって腎機能が悪化するのを防いでくれますよ」とやさしく指導してあげてください。おそらく今まで以上に忘れずにのんでいただけることでしょう。蛋白尿のない後期高齢者であれば、RAS阻害薬でもいいのですが、腎虚血を起こしにくいCa拮抗薬の方が安全かもしれません。

基本的に医療人は患者さんに対して優しくあるべきですから「ナラティブ」の気持ちを忘れてはいけません。ただしイナーシャは厳しく指導しろと言っているわけではありません。平田はナラティブとイナーシャは使い分けるものではなく、むしろ共存させるべきものだと考えています。十分に傾聴したうえで、常に患者さんのことを思って、以上のような「一言」を付け加えていただきたいと思います。

