薬剤師塾Q&A
第32回 基礎から学ぶ薬剤師塾 Q&A
第 32回 基礎から学ぶ薬剤師塾 Q&A
初心者向けシリーズ④ 降圧薬を極める
セントラル病院 薬剤科 野村温子先生
Q .サイアザイドが腎機能低下者に大きな降圧効果をもたらすのは、ループ利尿薬と併用した場合のみで単独での使用にはあまり効果がないと考えてよろしいでしょうか?
A.一概に「サイアザイドが腎機能低下者には効果がない」とは言えませんが、一応CKD診療ガイドライン2023では重度腎障害以上(G4, G5)では効果が減弱するため、使用は推奨されず、半減期が延長するので長時間作用型のループ利尿薬が体液貯留患者にサイアザイドに代わる降圧薬としても用いられます。
サイアザイドの使用目的は利尿作用に伴う降圧作用です。ループ利尿薬は利尿薬ですが、サイアザイドとループの併用は高度腎障害以上の患者でも「強力な利尿効果・降圧効果」をもたらすことが報告されています。
海邦病院 後藤夏美先生
Q .ARBと比較して低血圧の副作用はあるものの、腎イベントや高カリウムの副作用が少ないARNIは今後75歳以上の高齢者の降圧剤の一手になりうるのでしょうか。
A.ARNIは確かに腎イベントや高カリウムの副作用がRAS阻害薬に比し少なく、しかも高齢者でリスクの高い心不全に対する効果も高いので、高齢者には、使いやすそうですね。でもRAS阻害薬にNa利尿ペプチドの作用が加わるため、降圧作
日本調剤 中島鉄博先生
Q .RAS阻害薬と利尿薬の併用によって蛋白尿はより減少していましたが、腎機能は悪化してしまうのは虚血やそれに伴う糸球体内圧の減少が影響として大きいからでしょうか。また、時間軸をより長期で見た場合にも腎機能低下の傾きはより大きいと予想されますか。宜しくお願いします。
A.以前から言っていますように利尿薬は脱水による腎血流量の低下、RAS阻害薬は糸球体内圧の低下から蛋白尿(-)の患者では腎保護のメリットよりも腎機能低下が心配になります。ただし、蛋白尿(+)の患者に対してどちらもうまく使えば、つまり脱水、糸球体内圧の低下を予防するための腎機能モニタリング、電解質などのモニタリングのしっかりした医師が使い、薬剤師もきちんとした脱水防止のための服薬指導を行い、NSAIDsとの併用に対してきちんと疑義照会すれば、より強力な腎保護作用が期待できると思います。ただし、腎臓内科医以外の医師、特に他科の開業医の先生方がRAS阻害薬と利尿薬を併用する場合、あまり血液検査・尿検査をしていただけないようであれば、腎保護よりも急性腎障害のリスクの方が心配になります。
腎機能が低下してきて脱水のリスクが高まる後期高齢者は、CKD診療ガイドライン20
第31回 基礎から学ぶ薬剤師塾 Q&A
第 31回 基礎から学ぶ薬剤師塾 Q&A
初心者向けシリーズ③糖尿病性腎臓病とその治療薬
2023年11月17日アンケートによる質問
氏名を書いていただきましたが、匿名とさせていただきます(批判的な回答をしましたので)。
Q1 .SGLT2の腎機能低下例への投与について、先日eGFR30を下回ってる患者への投与で薬効が期待出来ないとの事から疑義をしましたが、投与するという回答でした。本日のご講演から20を下回らなければ投与に意義があると考えていいのでしょうか。
A.「薬効が期待出来ない」からで考え方は合っています。たしかにSGLT2阻害薬を腎機能低下例に投与すると腎に作用する薬ですから効きにくくなりますが、メトホルミンのように乳酸アシドーシスという致死性副作用を起こしたりNSAIDsのように薬剤性腎障害で透析導入などのリスクが高くなるわけではありませんので、個人的には透析導入になるまで、疑義照会せず、見守っていいんじゃないかと思います。
SGLT2阻害薬の添付文書には「 重度の腎機能障害のある患者又は透析中の末期腎不全患者では本剤の血糖降下作用が期待できないため、投与しないこと」となっています。重度というのは一般的にeGFR30 mL/min/1.73m2未満のことですが、この添付文書はおそらく発売当初から書かれた内容だと思いますが、添付文書はよほどのことがない限り、書き直されることはありません。しかしその後の臨床試験はそれより低い腎機能の患者を対象にしたものもあり、それによって各国の学会の指標も変わりつつあります。
厳密に言うとエンパグリフロジンのRCT試験はeGFR20 mL/min/1.73m2以上を対象とした試験があるため、20以上あれば投与開始できます。ダパグリフロジンのRCT試験はeGFR25以上を対象としているため、25以上あれば投与開始できます。カナグリフロジンはeGFR30以上のDM患者のみを対象としています。それ以外のSGLT2阻害薬はDM患者のみを対象としており、心不全やCKD患者に対する試験は行われていません。⽇本腎臓学会 のCKD 治療におけるSGLT2 阻害薬の適正使用に関するrecommendationでは要約すると以下のことが明記されています。
①糖尿病合併 CKD においては eGFR20 mL/min/1.73m2 以上であれば,クリニカルエビデンスを有する SGLT2 阻害薬の 積極的な投与開始を検討すべき。
②eGFR15mL/min/1.73m2未満では新規に開始すべきではない。
③SGLT2 阻害薬開始後に eGFR15 mL/min/1.73m2未満となった場合には,副作⽤に注意しながら継続する。
だから平田は添付文書通りに「eGFR30mL/min/1.73m2未満の患者さんには禁忌です」という型にはまったような疑義紹介をするデジタル薬剤師にはなってほしくないと思っています。
開始基準は上記の試験の通りですが、患者さんに不都合が生じないのであれば、いったん開始したSGLT2阻害薬を透析導入までは続けてもいいと思います。SGLT2 阻害薬が腎機能が落ちてもある程度効果があるのはなぜなのかについては明確にされていないし、どこまで効くかもよくわかっていないからです。
ですから多面的な薬理作用と強力な腎保護作用を持つSGLT2阻害薬ですから、添付文書に記載されたよりも低い腎機能低下患者への治療効果の可能性を確認したい医師がいれば、薬剤師としては一緒になって副作用が起こらないようサポートし、効果が得られるかどうかを見守ってみてもいいんじゃないかなと思っています。
Q2 .SGLT2阻害薬が投与されている患者さんへの説明の中で、「食事ができないときには、服用しないように。」と伝えていますが、「どれくらい食べられたら飲んでも良いですか?」と聞かれます。食べられないのが単回の事であれば、パン1個とか、おにぎり1個程度食べたら、服用しても大丈夫なのでしょうか?目安等があれば、お教えください。
A.「食事ができないときには、服用しないように。」は良い指導だとは思いますが、実はSGLT2阻害薬を1日、服用をやめても尿糖は出続けます。おそらく数日間(1週間以内)、尿糖排泄は持続しますので、しばらくはグルカゴン/インスリン比が上がり、脂肪が分解されケトン体の産生する状況が持続すると思います。
ですから「この薬を服用する場合には全く炭水化物を摂らないような厳格な糖質制限食や、極端な低カロリー食はやめてください(ケトン体の産生が亢進しますので)。毎食、少しのご飯かパン(ジャガイモやカボチャなどがおかずに入っているだけでもいい)を摂るようにしてください。でないとケトン体産生が亢進しすぎると脱水になって、嘔気・嘔吐、腹痛、意識障害の激しい症状(ケトアシドーシス)が起こることがあります」という指導の方がよいように思います。目安としては「少しのご飯かパン(炭水化物)を必ず摂るように」(炭水化物を多く摂りすぎると血糖値が上がるのでインスリン分泌が増え、SGLT2阻害薬の薬理作用が期待できなくなる)でいいと思います。
Q3.1型糖尿病患者へのSGLT2阻害薬処方時にケトン体測定チップをお渡ししようと思いますが、その他1型糖尿病への特別な注意点があれば、ご教示ください。
A.1型糖尿病患者さんはインスリン依存状態なので、2型に比べて極めてケトアシドーシスになりやすいので、ケトン体測定チップをお渡しすることはとても良いことだと思いますが、自己測定によるケトン体測定について僕はあまり知りません。ごめんなさい。
ただ調べてみると、結構、測定法によって正確性にばらつきがあるようで、病院で測定する正確な静脈血中βヒドロキシ酪酸濃度に近くなるような直接的に毛細血管中のβヒドロキシ酪酸を測定するものがいいようです(PMID: 18637083)。
第27回 基礎から学ぶ薬剤師塾 Q&A
第 27回 基礎から学ぶ薬剤師塾 Q&A
初心者向けシリーズ①循環器系の基礎と心不全治療薬
アンケートによる質問
京都府立医科大学 上田和正先生
Q1.夏場には脱水の状況に陥る方が多いと思いますが、心不全患者における脱水は、どのように影響がありますでしょうか?(前負荷の減少、あるいは過剰な減少)
A.一般的には慢性心不全患者では脱水よりも、水分の摂りすぎによって前負荷が高くなりすぎて呼吸困難などの症状が起こりやすいため、溢水に注意を払っていると思います。だから心不全患者さんは1日水分摂取量を1日1.0Lとか1.5L/日などのような水分制限されることがあります。その溢水による前負荷に伴う諸症状を改善するためにループ利尿薬が投与されますが、これにより脱水になることはよくありますね。だからループ利尿薬が投与されている患者さん(RAS阻害薬やNSAIDsの併用患者であれば特に)にはシックデイ対策を強化する必要があります。脱水になれば、心拍出量が低下し、腎血流が低下し、GFRが低下すれば腎機能が低下して急性腎障害AKIをきたしてしまうためです。心腎連関と言われ、心機能が低下すれば腎機能が低下し、腎機能が低下すれば心機能も低下しますので、心不全患者、特にループ利尿薬やサムスカⓇが投与されている患者さんでは脱水を起こさないように、こまめな水分の摂取が推奨されます。起床時、運動後、風呂上がりなど特に脱水になりやすい時を含め、一定時間おきにこまめに水分を摂取していただくことで、脱水や溢水を防ぐためです。
腎機能があまり悪くない患者さんに夏場に高齢者にバラシクロビルが投与された場合には発汗による脱水によって急性腎障害にならないよう「飲水励行」をしますが、ループ利尿薬が投与された心不全患者には飲水励行ではなく、限られた水分摂取量をこまめに摂取していただく指導が重要になると思います。
Q2.ARNIの好ましい導入時期はありますでしょうか?
A.現在の慢性心不全の薬物療法で決め手となるFantastic Fourの導入順は、心不全に有効性が示された順、つまりACE阻害薬またはARB→β遮断薬の漸増→ミネラルコルチコイド受容体拮抗薬(MRA)→SGLT2阻害薬の順、この間にRAS阻害薬をARNIに変更というようになっていると思います。どの順番に投与すれば有効性が高いかというRCTは行われていませんが、専門家の書いた総説では、一番効果の高いSGLT2阻害薬が最後、RAS阻害や特にβ遮断薬は漸増する必要があるのでFantastic Fourが完成するのに数カ月から半年かかってしまうという問題がありますので、心保護作用としては最強のSGLT2阻害薬も最初から投与した方がいいという考えもあります。また講演で紹介したスライドでは心臓突然死を防ぐ作用のあるβ遮断薬やARNIは早めの投与が望ましいとも思います。ARNIは添付文書上では「ただし、慢性心不全の標準的な治療を受けている患者に限る」となっていますが、ARNIも「RAS阻害薬を投与後に変更して」、という面倒な手順を踏まずに、個人的には「高血圧」の適応症を利用して早めに投与した方がいいのではないかと思っています。
淀川キリスト教病院 小田怜先生
Q3.SGLT2阻害薬についてお願いします。当初血糖降下薬として出た時には、CCr30以下で効果を失うということだったと記憶していますが、ピュアな心不全のみの適応で(糖尿なしで)高齢者や腎機能低下例で、SGLT2阻害薬を使用した時に、ケトアシドーシスやフレイル、尿路感染のリスクも同様のリスクと考えるべきでしょうか?
A.SGLT2阻害薬の薬理作用が近位尿細管に存在するSGLT2に作用することから、発売当初は腎機能が低下するとSGLT2阻害薬は効かないだろうと思われていましたが、DAPA-CKD試験では開始時の腎機能がeGFR25~75mL/min/1.73m2でアルブミン尿(+)で開始されており、ステージ4(eGFR<30)のCKD患者における各評価項目に対するダパグリフロジンの効果をステージ2/3(30≦eGFR<90)のCKD患者と比較すると、いずれも有意差はなかった(交互作用のP値は主要評価項目:0.22、複合腎エンドポイント:0.13、複合心エンドポイント:0.63、全死亡:0.95)ことから、現在はSGLT2阻害薬はステージ4でも有効でリスクも増加はしないというように考えが変わっています。
非DM心不全ではインスリン分泌能がありますので、よほどのことがない限りケトアシドーシスの心配はありません。尿路感染はもともと有意な副作用になっておらず、活動度の低いフレイルではむしろ性器感染症のリスクが高くなりますし、筋肉量が減ってサルコペニアにある可能性が高くなりますので、フレイルの患者ではSGLT2阻害薬の投与は推奨されないでしょう。
老健玉川すばる 廣瀬里美子先生
Q4.SGLT2阻害薬やARNIは良い薬とよくわかりましたが高額なため、老健では使いにくい。適応量よりも少ない量で使う例など先生がご存知でしたら教えて下さいますでしょうか。もともと高齢者は体重も少ないので。体重当たりの換算というのができるといいのですが。呼吸苦などで苦しんでいます。体重当たりの薬用量でのスタディがあれば、使えるかなと思いまして、質問しました。高齢者といえど毎日良い状態で過ごしていただきたくてお聞きしました。もしそういうスタディが見つかったら先生からも発信お願いいたします。
A.SGLT2阻害薬やARNIの心不全の用量は一定に決まっておりますので、低用量で効果があるかどうかについては試験が行われておりませんのでわかりかねます。それから老健施設の患者さんすべてにSGLT2阻害薬やARNIを投与すべきではない思います。単に「呼吸苦で苦しんでいる」のであれば、Fantastic Fourの投与よりも前に、ループ利尿薬(±サムスカ)で肺うっ血を楽にしてあげるべきでしょう。Fantastic Fourの老健患者への投与は医学・薬学よりも社会的な問題を考慮する必要があると思います。もしもこれらを投与するのであれば、ご本人、ご家族が強く延命を望んでいるかどうか、治療によって社会復帰が可能になるかなどの問題を考え合わせる必要があると考えます。
日本調剤 中島鉄博先生
Q5.Paragonではバルサルタンとの比較で、ARBはHFpEFに有意差はないですが予後改善傾向はあり、仮にARNIがプラセボとの比較だったならpEFにも有効だったのではと思いましたがどうでしょうか。
A.HFpEFを対象としてARNI とバルサルタンを比較したRCTのPARAGON-HF試験ではRR 0.87(95%CI 0.75-1.01)と惜しくも有意にはなりませんでした。ARNIの試験はすべてRAS阻害薬との比較試験が行われており、プラセボとのRCTはありません。仮にプラセボとの比較試験であれば、有意になっていたかもしれませんが、これを言ってしまうと「たら、れば」の話になりますし、サブ解析で有効性が認められたが主要アウトカムでは惜しくも有意ではなかったなどの場合、ガイドラインなどで「有効性がある」とは言えませんしメーカーもそのような宣伝はできません。ただし、「PARAGON-HF試験ではARNIは結構善戦したな」という評価をする医師は少なからずいると思います。
甲府城南病院 木下薫先生
Q6.療養病床の寝たきり胃管挿入患者にもSGLT2阻害薬が低用量で使用されていますが、副作用の面から中心の問い合わせをすべきでしょうか?
A.「副作用の面から中心の問い合わせ」という意味が分かりかねますが、「副作用の面から中止の問い合わせ」ということであれば、寝たきり患者では性器感染症のリスクが高いですし、サルコペニアのリスクも高くなりますので、まずは「療養病床の寝たきり胃管挿入患者にもSGLT2阻害薬を投与すべきかどうか」についてご家族や医師の考えをお聞きしたいところです。Q4の回答とも関わってきますね。
この他にも「ベクルリー」に関する質問がアンケートでありましたが、私自身、この薬についてよく知らない薬ですし今回のテーマではないため、回答は控えさせていただきます。
薬剤師塾へのメール Q&A
ブログ内容に関する質問ではありませんが、私へのメールでの質問は薬剤師塾としての質問とさせていただき、その回答を共有させていただきます。最近では以下の2つの質問をいただきました。今後もメールでの質問やご意見をいただくと、その回答を共有させていただくことによって薬剤師塾を双方向性にして活性化させていくことができればと思います。
6月20日 姫野病院 薬剤科 照崎真帆先生より
先生に是非ご教授頂きたくメールにてご質問させて頂きます。
日本腎臓病薬物投与学会では、エルネオパNFやビーフリードを高度腎機能患者では禁忌とされております。
もちろん窒素滞留の恐れなどを懸念しているということは理解できます。
しかしながら、高度腎機能患者で褥瘡患者は逆に蛋白質を多く服用した方がいいとの内容もあり、どこまでアプローチすればいいか悩んでおります。
是非先生の助言を頂けると幸いです。宜しくお願い致します。
【 平田の回答 】
ご連絡ありがとうございます。
一応、添付文書上の禁忌のものは禁忌とせざるを得ないというだけのことと思います。我々の学会が禁忌と決めているわけではないことをご理解いただければと思います。今は欧州腎臓学会に参加のため国外にいますので、手短かな回答のみで失礼いたします。
6月15日 山梨県立中央病院 薬剤部 堀内琢矢先生より
いつも平田先生が執筆された著書で勉強させて頂いております。
この度は、バルガンシクロビル(VGCV)の腎後性腎障害についてどうしても分からない事があり平田先生にご教授願いたく、ご連絡致しました。
腎臓病薬物療法ガイドブック第2版 抗ウイルス薬による尿細管閉塞性腎障害 P349の記事ですが「特に夏、小柄な女性の後期高齢者でRAS阻害薬、利尿薬、NSAIDsのtriple whammyや活性型ビタミンDなどの腎前性DKIの原因薬との併用で糸球体ろ過された原尿中のアシクロビル濃度が高くなって容易に発症してしまう。」の部分ですが、バルガンシクロビルについても上記に該当するかと思います。
利尿剤などで脱水があるとガンシクロビル(GCV)の血中濃度が上昇し、糸球体ろ過された後の原尿中のGCV濃度が通常より高くなるイメージがつくのですが、RAS阻害剤などの腎前性DKIの原因薬との併用で原尿中のアシクロビル濃度が高くなる理由が分かりませんでした。
腎前性DKIの原因薬との併用で腎虚血となり、原尿は減りますが、GCVの糸球体ろ過量も減るため原尿中のGCV濃度は腎前性DKIの原因薬併用あり/なしで差がないのではと考えたからです。これは、GCVの尿細管分泌が腎前性DKIの原因薬併用あり/なしで変わらなければ、腎虚血で原尿が少ない方が、「原尿中のGCV濃度」が高くなり析出しやすいということでしょうか?長々と申し訳ありません。論文検索や腎臓内科の先生方に伺っても分からず、是非平田先生からご回答頂けたら幸いです。
御多忙の中、大変恐縮ですが宜しくお願い致します。
【 平田の回答 1 】
ご連絡ありがとうございます。
バルガンシクロビルについては使用経験がなく、全く知らないのですが、バラシクロビルと同じメカニズムで腎後性腎障害を起こすのであれば、この薬の活性体のガンシクロビルは水溶性で腎排泄ですが溶解度が低いので、血中濃度が上昇すれば、尿細管内で水や塩が再吸収されて濃縮されれば結晶化しやすいのは理解できますよね。
RAS阻害剤は輸出細動脈を拡張させるということは糸球体内圧が低下し、原尿の産生速度が低下=腎機能が低下します(SGLT2阻害薬と同様にinitial dippingがありますよね)。糸球体濾過速度が減少すれば溶媒の量が減るので活性体のガンシクロビル濃度は当然、上昇しますので、過飽和になって結晶化しやすくなりますよね。利尿薬も腎血流量が低下するのでGFRが低下しますし、脱水になるとなおさら過飽和になりやすいですよね。NSAIDsも輸入細動脈を収縮させるので、GFRが低下して過飽和になりやすいですよね。活性型VDも多尿から脱水をきたすと尿細管で水や塩が再吸収されますので、当たり前に尿細管濃度が上昇して過飽和になり結晶化しますよね。これでわかりましたでしょうか。
6月20日
大変お忙しい中、ご回答ありがとうございます。一点だけ、私の理解力不足で大変恐縮でございますが
RAS阻害剤などで糸球体内圧が低下し、原尿が減ると溶媒の量が減って尿細管中のガンシクロビル濃度が上昇することは理解できたのですが、例えばNSIADsで輸入細動脈が収縮している場合は、原尿が減りますが、糸球体に流れてくるガンシクロビルの量も減り相対的にみると尿細管中のガンシクロビル濃度はあまり上昇しないのではと考えました(溶媒が減るが、溶質も減る?)。その点について、ご教授頂けないでしょうか。
ご多忙のところお手数をおかけしますが、何卒宜しくお願い申し上げます。
【 平田の回答 2 】
ごめんなさい。今、欧州腎臓学会に参加のため、時間の余裕がありません。ガンシクロビル投与量が同じであれば、溶質の量は一緒ですよね。NSAIDsによってGFRが下がれば尿細管中での溶質の量は同じであっても溶媒の量が減っているので、腎後性腎障害が起こりますよね。
第26回 基礎から学ぶ薬剤師塾 Q&A
第 26回 基礎から学ぶ薬剤師塾 Q&A
CKD患者の血圧・血糖管理~クリニカルイナーシャに陥るな!~
2023年6月3日(土)アンケートによる質問
手束病院 楠本倫子先生
Q.前回の勉強会でシスタチンCの話題が出てきましたが、初めてDr.にシスタチンCの測定を依頼する時に、その理由を短い時間で示すにはどの資料や説明がわかりやすいでしょうか?まだ測定依頼を始めたばかりなので、きちんと説明出来ている自信がありません。何かヒントがあれば、ご教授お願いいたします。
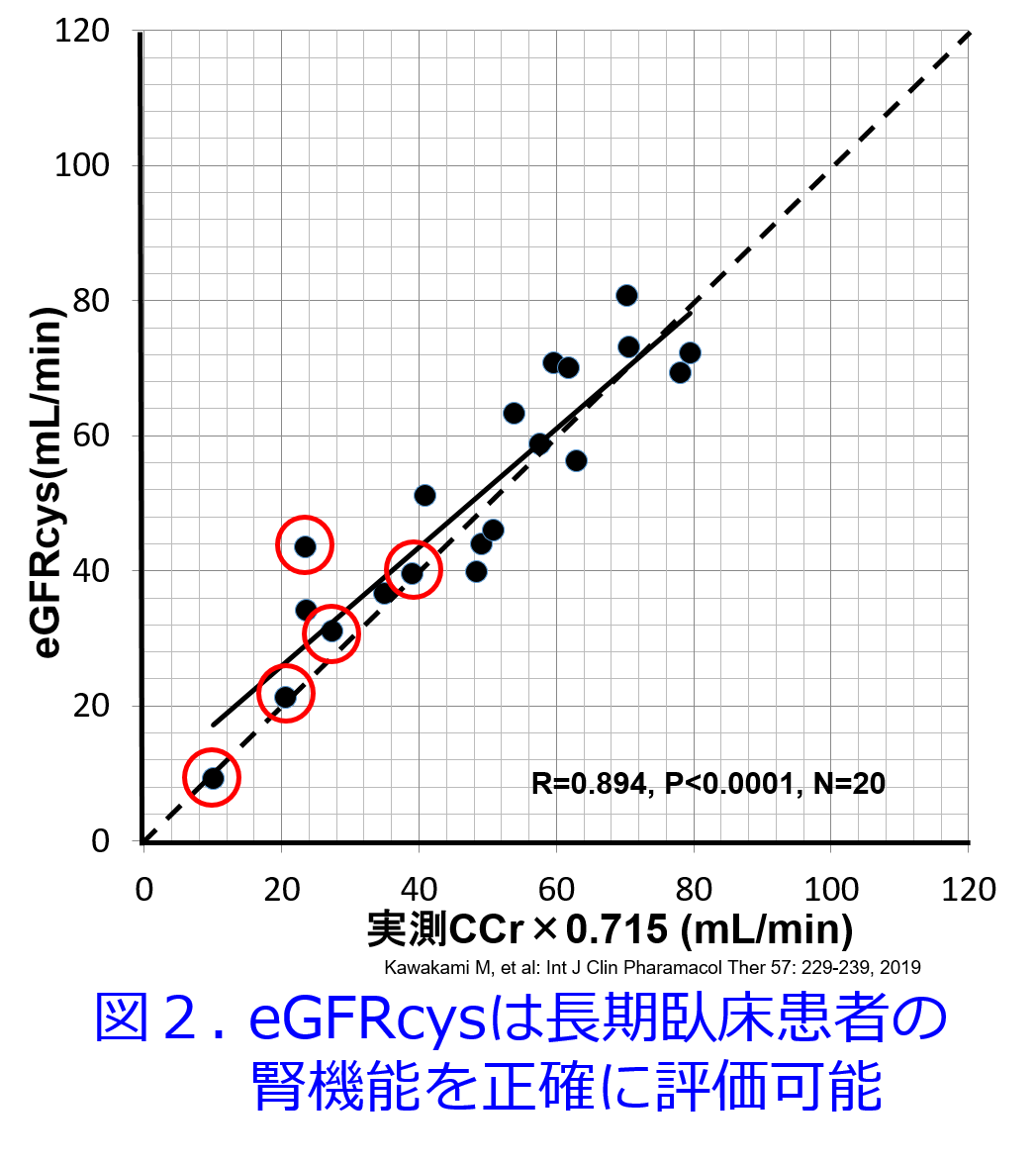
A.僕たちの経験を示しましょう。図1に寝たきり患者さんの血清クレアチニン値によるeGFRは赤丸でしまします。5人とも実測値(実測クレアチニンクリアランス×0.715でeGFRに近似します)と比べるとeGFRcrはすごく高い腎機能に見えますが、筋肉量が少ないだけなのです。この腎機能によって腎排泄型薬物を常用量投与したら、おそらく重篤な中毒性副作用を起こしてしまうでしょう。図2では赤丸の寝たきり患者でもシスタチンCによるeGFRと実測値はほぼY=Xの線上に乗って乖離がなくなりました。つまりシスタチンCの測定によって正確な腎機能が把握できるたのです。

「シスタチンCは3か月に1回しか測定できない、測定が外注、測定費が高価、医師も薬剤師もシスタチンCについて詳しく知らない」という実態は、薬剤師がほとんど測定依頼をしていないから、医師も何の検査かご存じない、測定機会が少ないままだから、3か月に1回の頻度が改善することもなく、測定費用は高いまま、測定が外注になっているのです。測定機会を増やしていけば、毎月、いや何回でも安く、病院内で迅速に測定できるようになるはずだと平田は考えます。
金沢医科大学病院 山崎幸恵先生
Q.腎不全でも心不全治療薬(β遮断薬、SGLT2阻害薬、利尿薬など)は止めるべきではないという認識であっているのでしょうか。
A.心不全治療薬はFantastic Fourと言って、「β遮断薬+RAS阻害薬をARNI(サクビトリルバルサルタン)に変更+MRA+SGLT2阻害薬」+呼吸困難などの溢水の症状があれば自覚症状の改善のためのループ利尿薬の治療がメインになりつつあります。心不全で使うβ遮断薬はビソプロロールは腎機能に応じた減量が必要ですが、腎機能が低下しても止める必要はないです。SGLT2阻害薬も添付文書上は「高度腎機能障害患者又は透析中の末期腎不全患者では本剤の効果が期待できないため、投与しないこと」となっていますが、透析導入になるまでは使っていいと思います。ただしMRAは腎機能低下あるいは高カリウム血症になれば投与できません。一番緩いフィネレノンに関しては末期腎不全(eGFR<15mL/min/1.73m2)や血清カリウム濃度が5.5mEq/Lを超えた患者には投与できないことにはなっていますが、問題なければ医師との協議のうえ、使うこともできるかもしれません。
RAS阻害薬は透析導入後は心不全リスクが増しますので、降圧薬の中では透析導入になっても使い続けたい薬だと思います。利尿薬は腎不全(eGFR<30mL/min/1.73m2とさせていただきます)ではループ利尿薬が中心になると思いますが、透析導入後も使えなくはないです。ARNIはサクビトリラートの血中濃度は上昇しますが、透析患者でも一応、禁忌にはなっていません。透析患者ではARBは効いたとしても、Na利尿ペプチドの作用がどれだけ期待できるのかについてはよくわからないと思っておりましたが、先日、参加した日本腎臓学会では、他院の循環器医が心不全治療のために透析患者にARNIを投与するとSBPが40mmHgも下がり、透析中の過降圧も見られなかった。心駆出率も改善したという症例を聞きました。あくまで1症例ではありますが…。
日本調剤 中島鉄博先生
Q.NSAIDs, RAS-I, 利尿薬のうち、組み合わせの順番を比較した報告で、1st NSAIDs,2nd RAS-IだけNSAIDsとの組み合わせでリスクが低く、この順番による差異はなぜでしょうか。
もう一つ、Schmidtの報告を心腎連関で考えますと、SGLT2阻害薬などについても場合によってはリスクとなり得ますか。また、臨床的にCr上昇を抑えられるような、RAS-Iの使い方、患者背景への介入などはありますか。
A.順番による差異がなぜ起こったかという理由まではこの報告の結果だけからは判断できかねます。
2番目の質問ではSGLT2阻害薬がメタ解析で急性腎障害の発症を抑制している結果は出ているものの、SGLT2阻害薬も投与初期には利尿作用が強く表れますし、ループ利尿薬と利尿作用においては相乗作用を示すことも報告されていますので、投与初期には脱水から腎機能悪化を起こす可能性はあると考えて、服薬指導に生かすべきだと思います。
RAS-Iはアルブミン尿、蛋白尿の陽性の患者を対象に投与すれば多くの報告で腎機能悪化を抑制できています。逆に蛋白尿(-)では腎保護作用のエビデンスはなく、高齢者では腎虚血による腎機能悪化リスクが高くなる可能性があるので、定期的な腎機能のモニタリングをしながら使用すべきでしょう。腎機能悪化リスクの高い、特に後期高齢症例の降圧療法にはCCBを中心に治療するのが一番無難だと個人的には思っています。
第25回 基礎から学ぶ薬剤師塾 Q&A
第 25回 基礎から学ぶ薬剤師塾 Q&A
腎機能をしっかり見れる薬剤師を目指そう②
2023年5月13日(土)チャットによる質問
横浜栄共済病院薬剤部 浅野未咲先生
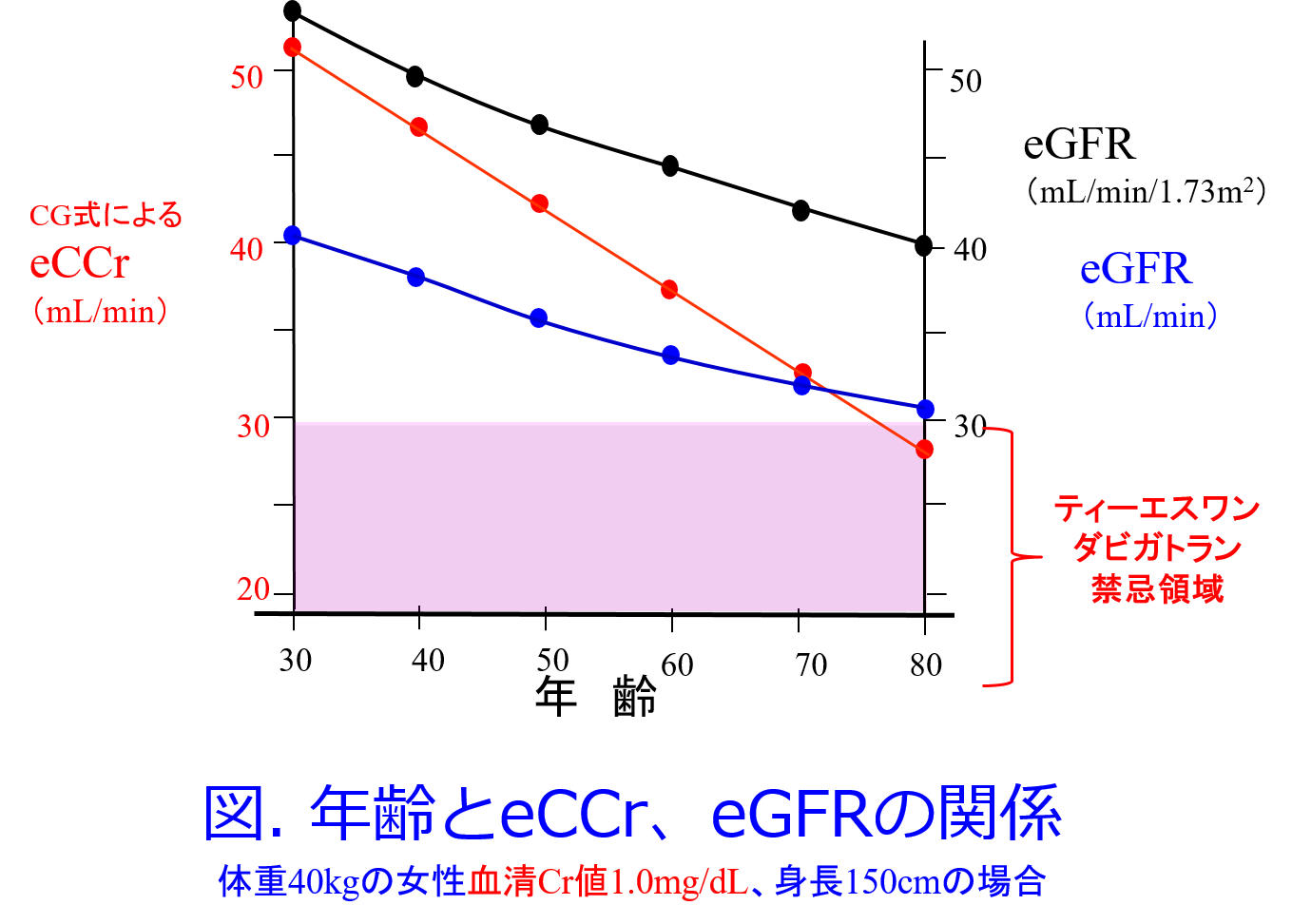
Q.DOAC発売当初、eGFR/1.73m2でDOACの禁忌を評価した場合、甘くなってしまって禁忌見逃しがかなりあったと思いますが、BSAの計算ができないときが悩ましいです。CG式でCr+0.2にするにしても、体重に比例しそうな気がして心配ですし
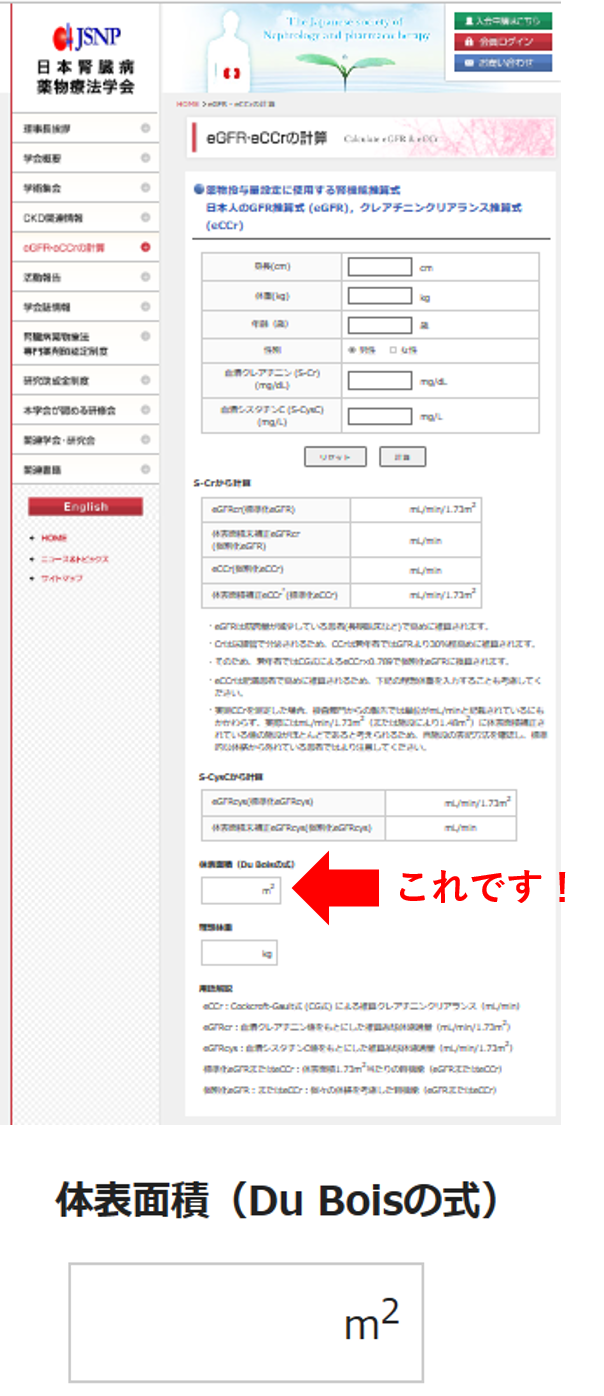
A.日腎薬のHP「eGFR・eCCrの計算」でBSAは簡単に算出できます。体表面積だけを知りたいときには身長・体重を入力し、その他の入力項目はダミーの数値を入力しても正しい体表面積は簡単に計算してくれます(右図; 右下図は体表面積の算出結果部分を拡大したもの)。
DOAC発売当初ということは、ダビガトランは添付文書ではCCr別用量になっていますので推算CCrを用いて治験をしたのでしょう。米国では2010年までは薬物投与のための腎機能はFDAが製薬企業に対し血清Cr値ではなくCG式を用いた推算CCrを推奨していましたが、血清Cr値の標準化が行われた2011年以降は、CG式によるCCrの臨床使用を使わず、CKD-EPI式によるeGFRを用いることを推奨することが米国腎臓財団NKFのGFR calculatorのサイトで明記されています。同じ時期にFDAはCCrはeGFR(mL/min/1.73m2)に読み替えろというお触れも出しています。
ダビガトランは明らかなハイリスク薬ですので、CG式を使いたいのであれば(血清Cr値+0.2)をCG式に代入すると、治験を行った時と同じ条件になります。そしてCG式の場合、肥満患者では明らかな肥満なら補正体重を使いましょう。
第100回の国家試験でも身長の記載されていない65歳男性患者で体重72kgの症例が出題されています(当ブログの「薬についてのまじめな話」の中のこんな問題出していいのか!:第100回薬剤師国家試験(2015年)を参照)。Cockcroft & Gault 式は以下のように72という係数で除す式ですから、患者の体重は72kgが選択されがちなのです。
推算CCr(mL/min)= (140−年齢)×体重(kg)×0.85(女性)
72×血清Cr(mg/dL)
でもこの症例の身長が150cmしかなかったらBMIが32の完璧な肥満です。CG式では補正体重を用いる必要があります。ただしメーカーは米国での治験状況と異なる酵素法による血清Cr値を用いたCCrを使ってくださいと言っていますし、肥満患者に対する注意喚起も全く行っていませんでした。酵素法によるCG式を使うように書かれた今まで配布済みのパンフレットが大量にあるため、これから腎機能の見方を変えますとはメーカーも言えないのだと思います。ただし製薬メーカーの言っていることを無視してよいのかの議論はここでは控えさせていただきます。
腎機能が低い人にダビガトランを腎機能の評価に苦労して投与しようとしないで、腎排泄されないエリキュースⓇ(アピキサバン)にすべきだと思います。ダビガトランはCCr(もちろんJaffe法なので個別eGFRとして対応可)が60mL/min未満であれば避けた方が無難です。
ファーマライズ薬局 羽村知穂先生
Q.私自身もデジタル的になってしまうことがあり、一時的に腎機能が低下した場合とかで、NSAIDs等で下がっていた等の腎機能の低下の原因を考える除外の方法を平田先生であればどのように考えるのかご教示いただければ幸いです。
A.急性腎障害を起こしやすい薬で平田が一番気にするのはNSAIDsですが、高齢者であれば利尿薬でも脱水から腎機能悪化になりやすいですし、RAS阻害薬も基本的に糸球体過剰濾過を軽減してGFRを下げる薬ですから高齢者には気を付けるべき薬です。また閉経後骨粗鬆症の予防に用いられる活性型ビタミンDでも高カルシウム血症(Ca剤やチアジド系利尿薬の併用によってなりやすい)になると多尿から、脱水、そして腎機能低下になりやすいです。
そのような腎前性の急性腎障害になりやすい原因薬物が投与されている高齢者では、腎前性腎障害になりやすいので、これらが原因による腎機能の一時的低下と判断できます。同様に腎後性の腎障害を起こすバラシクロビルやアシクロビルなども基本的に重症な腎障害ではありませんので、腎機能の一時的低下と判断できます。
ただしシスプラチンやアミノグリコシド系抗菌薬などによる尿細管障害や、免疫チェックポイント阻害などによるアレルギー性間質性腎炎は腎性腎障害なので若年者でも重症化し、簡単に治らない場合が多いので、メトホルミンなどを一時休薬する必要があることもあります。
帯広病院 吉田依里先生
Q.筋肉量が多い人でかつ腎機能が悪い場合、実際のGFRは算出されたものよりもう少しよいだろうと推測していいですか?この場合、腎機能はどう見積もりますか?
A.特にスポーツ選手であれば外傷は多いでしょうが、基本的に健康な方が多いので、実際のGFRは算出されたものよりもう少しよいだろうと推測してよいと思います。このように筋肉量の多いアスリートやボディビルダーの血清Cr値高値は筋肉量が多いことによることがあります。クレアチンサプリメントや加熱肉類の大量摂取時にも血清Cr値は上昇するので、腎機能が低く見積もられがちです。米国腎臓財団や日本のガイドラインでは筋肉量が多い方の腎機能推算にはシスタチンC によるeGFR式の使用を推奨しています。
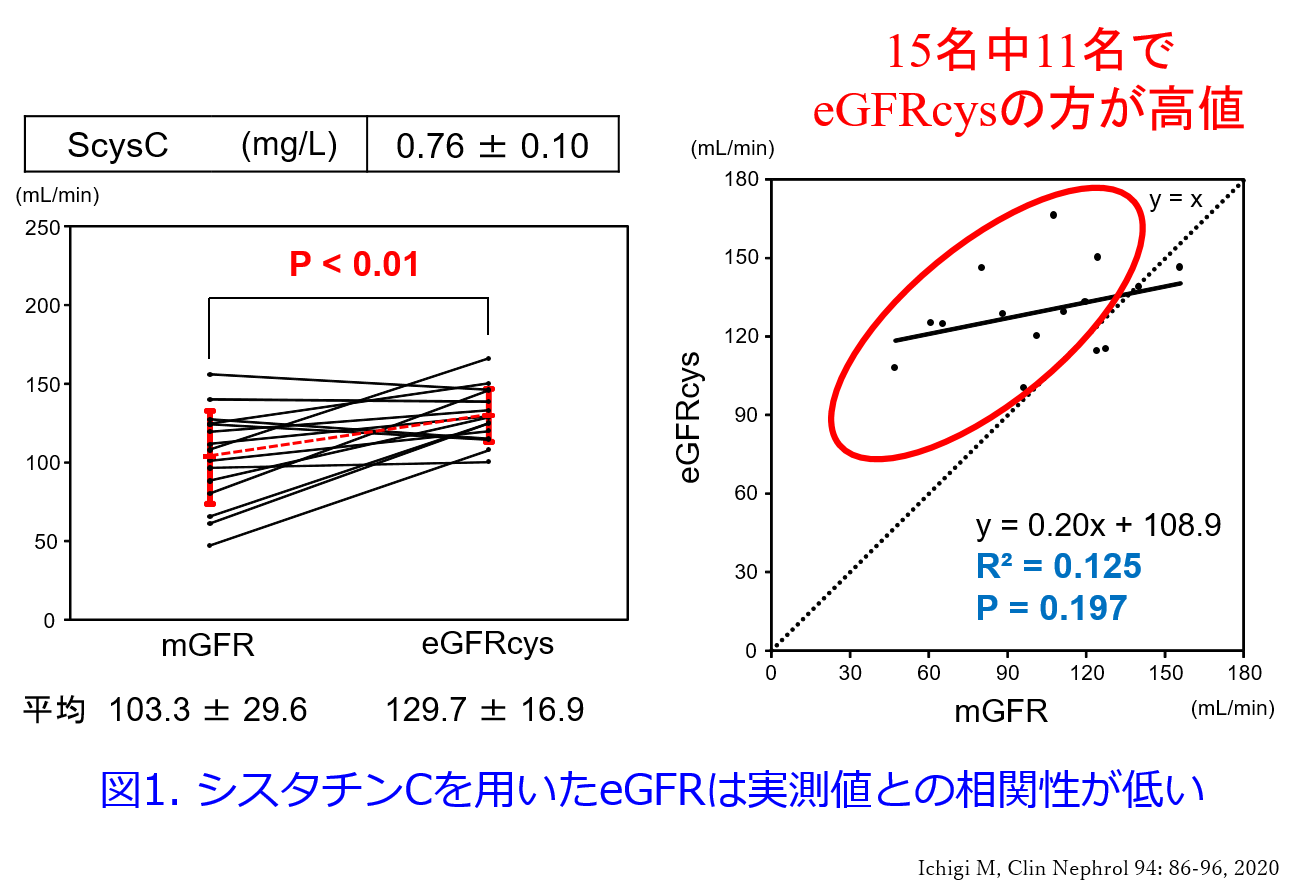
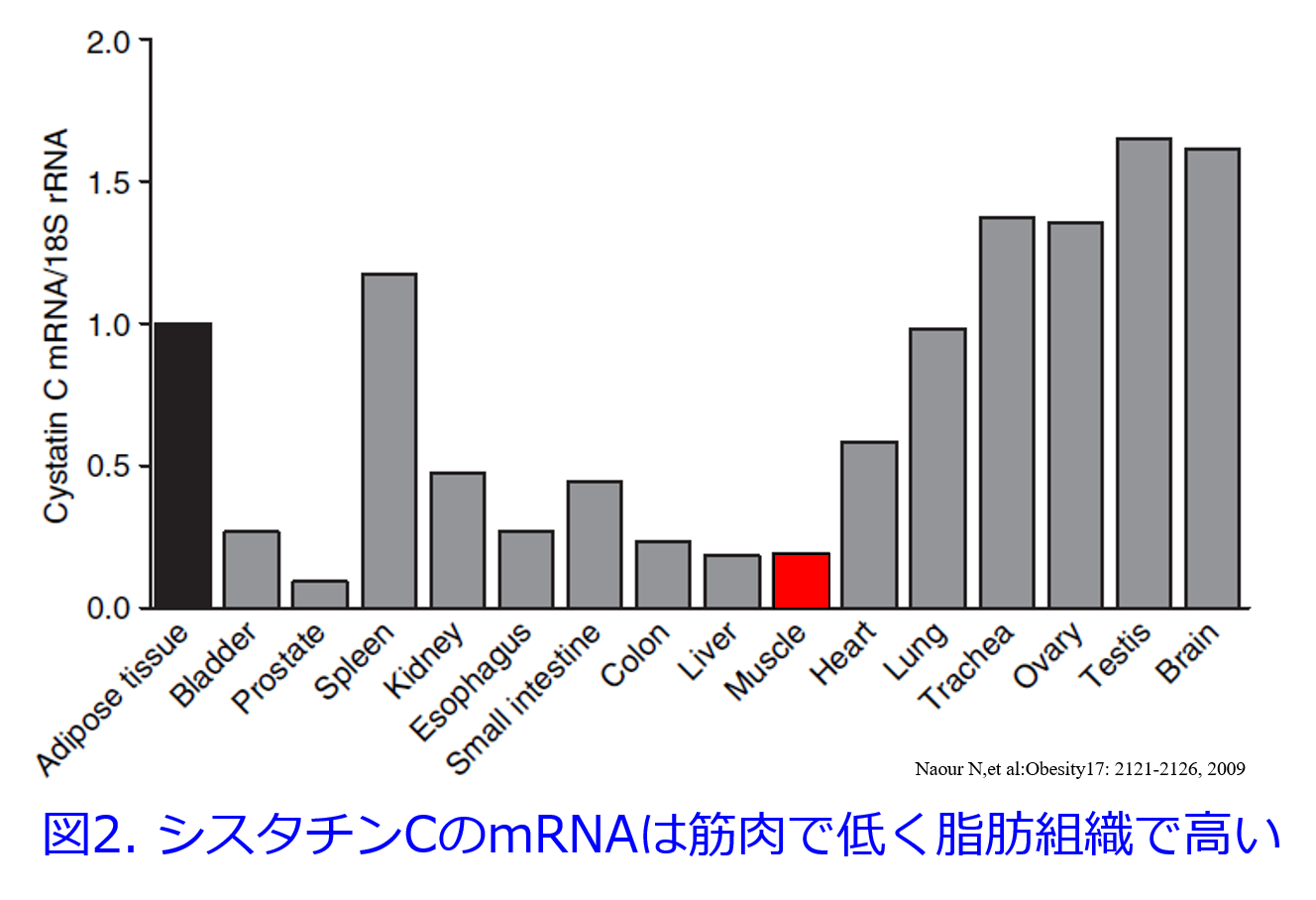
しかし実際に筋肉量が多い人がシスタチンCに対するeGFRの使用が適しているという報告がなかったので、私が熊本大学在籍中にボディビルダーの多いジムのトレーナーさんたちと、熊本大学ラグビー部の選手の皆さん15名に参加していただき、検討してみました。その結果は血清Crによる推算では筋肉量の多い人では過小評価になるだろうと予想していました。結果は予想通りeGFRcrはeGFRcysに比し全員低値でしたが、実測CCrと推算CCr15名の間に有意な相関性は認められたものの、15名中5名は推算値の方が高値という結果でした。そして意外なことに15中11名でeGFRcysの方が実測値(実測CCr×0.715)に比し高値で、eGFRcysは実測値に比し有意に高値になり(図1左)、実測値との間に相関は認められずeGFRcysは過大評価されました(図1右)。この考察として図の黒色のバーの脂肪組織のシスタチンCのmRNAは発現量を1とするとは筋肉組織に比し、4.5倍高いこと(Naour N,et al:Obesity17: 2121-2126, 2009)が報告されており、対象者は筋肉量に比し脂肪量が少ないため、血清シスタチンCが低くなり、腎機能が高く推算されたのではないかと考えています(図2)。上記のように我々の結果からは筋肉量が多い方にはシスタチンCは適していないことになりましたが、対象者が15名のみなので、N数を増やした検討が必要だと思います。
アンケートによる質問
広島県福山市 セントラル病院薬局 野村温子先生
Q.自身もシスタチンCについて調べなおそうと思いますが、以前にシスタチンCの信頼できる範囲があると聞いたような気がします。講演のスライドに明示された項目を確認しますが、そのような注意点はあるのでしょうか?
A.「シスタチンCの信頼できる範囲」というのがよくわかりかねます。シスタチンCの基準値は0.5~1.0mg/L程度とされています。だいたい血清Cr値の1/10という感じだと思っていいのではないでしょうか。それとも、お聞きになりたいのは以下のことでしょうか?
シスタチンCに基づくGFR推算式は
eGFRcys(mL/min/1.73m2) ={104×Cys-C-1.019(mg/L)×0.996Age×0.929(女性)}-8
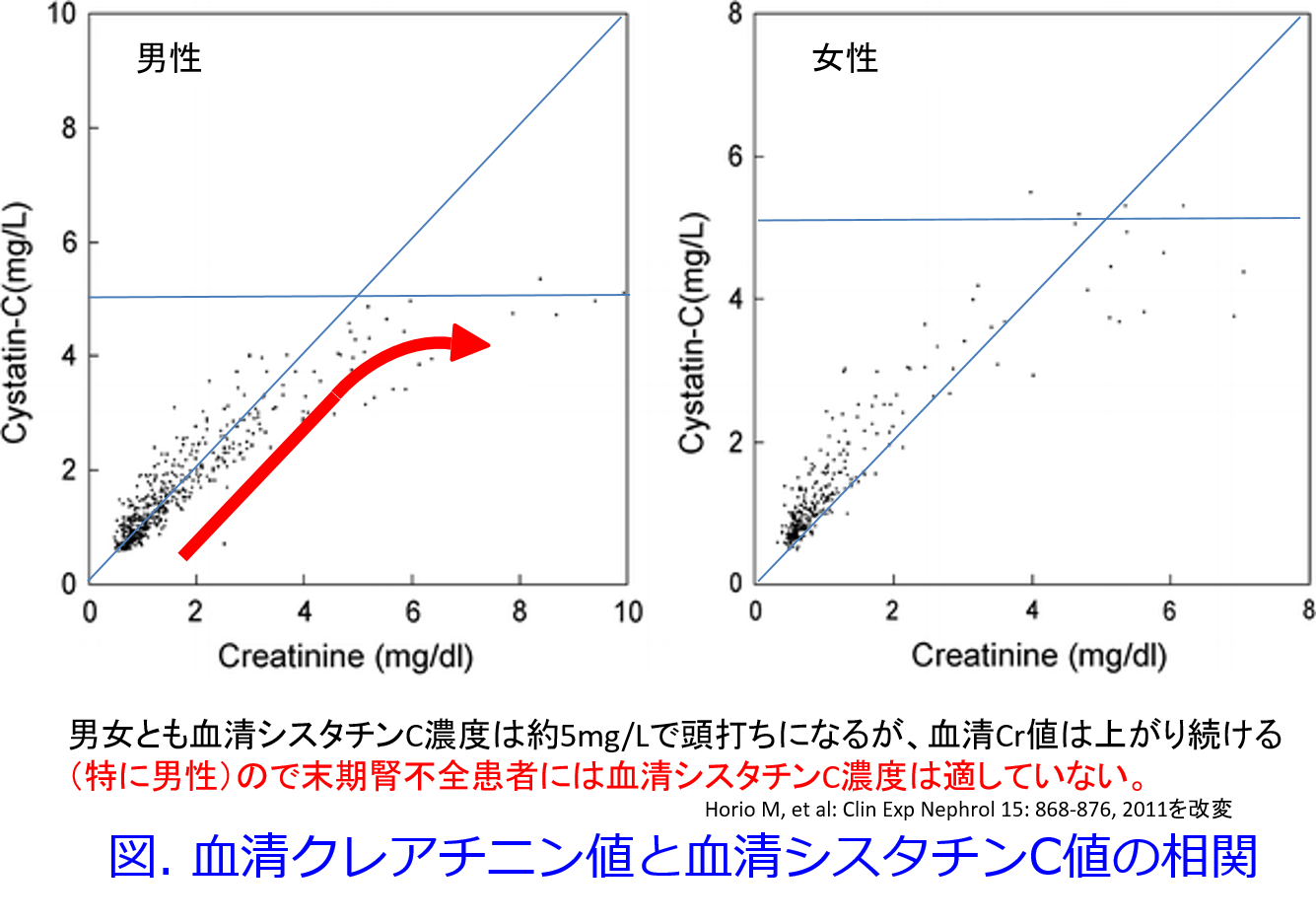
で求められますが、最後の「-8」は何かというと非腎クリアランスです。おそらく脾臓でシスタチンCは代謝されるために、筋肉量の多い男性で腎機能が悪くなると血清Cr値は20mg/dL以上でも上がるのに、血清シスタチンC濃度はほぼ5mg/L以上には上がらないので(図)、末期腎不全には血清Crの方が使いやすいということでしょうか?これはシスタチンCの弱点とも思っていません。血清シスタチンCが4mg/L以上であれば末期腎不全ですから、血清Cr値で十分判断できるだけのことだと思います。
手束病院 楠本倫子先生
Q.固定用量の薬は個別eGFRで投与設計をとのお話でしたが、アミカシンについては如何でしょうか。標準eGFRで投与量設定されている資料があります。平田先生のご意見をお願いいたします。
A.アミノグリコシド系抗菌薬の添付文書用量は固定用量となっており、アミカシンに関しては「成人1回アミカシン硫酸塩として100〜200mg(力価)を1日1〜2回筋肉内投与する」となっており1回投与量が非常に少ないですね。この用量ではCpeak依存性の殺菌作用を示すアミノグリコシド系抗菌薬の効果を担保することはできません。
eGFRで投与量設定されている資料というのは「抗菌薬TDM臨床実践ガイドライン2022」ではないでしょうか?アミカシンに関しては「臨床効果および細菌学的効果は,Cpeak/MIC と相関し、Cpeak/MIC≧8~10が必要とされている」と記載されており、添付文書よりも正確ですね。そしてアミカシンの投与量は「AMK では通常量15 mg/kg×1 回/日(III-A)または高用量 20 mg/kg×1回/日(II)を使用する。AMK で20 mg/kg×1 回/日の高用量を使用する場合は5 日以内の使用にとどめることが望ましい(III-A)。」とあります。
このガイドライン用量は固定用量ではなく、体格用量になっていますから、腎機能として標準化eGFR(mL/min/1.73m2 )を用います。これに関しては当ブログの「◆連載◆腎機能評価の10の鉄則 3日目」の鉄則1「投与量が体格用量(抗菌薬・抗がん薬などで mg/kg や mg/m2になっている)の場合には標準化 eGFR(mL/min/1.73m2)を使う。」をご覧ください。
固定用量では体格の考慮された個別eGFR(mL/min)を用いないと小柄な方は中毒性副作用を起こしやすく大柄な方は効かないということがありますが、体格別用量で個別eGFR(mL/min)を用いるとこの値には身長・体重をすでに含んでいるため、体格が二重補正され、小柄な人では薬用量が過小になって効果が期待できず、大柄な人には過量投与になって副作用が表れやすくなるため、体格別用量には標準化eGFR(mL/min/1.73m2)を用います。
名古屋市立大学医学部附属東部医療センター薬剤部 鬼頭侑香先生
本日は貴重なお話をありがとうございました。教えていただきたいことが3点あります。
Q1.Giusti-Hayton法による投与補正係数を積極的に使用するべき場面はどのような時か。
A1.Giusti-Hayton法を使わなくても2年に1回発行される日腎薬の特別号(グリーンブック)またはじほうの腎機能別薬物投与量POCKET BOOKに腎機能別の薬物の減量基準が記載されていますので、この式を使う必要はないと思います。しかしこれらの書物に載っていない新薬では基本的にはGiusti-Hayton法を用いて減量基準を我々学会の委員会メンバーが決めます。そして実際に臨床使用してみるとその減量基準で投与しても中毒性副作用が起こりやすかったり、血中濃度が異常高値を示す場合には非腎クリアランスが上昇しているのではないかと予測することがあります。
Q2.この投与補正係数を算出する際に用いるものはGFRかCCrどちらがいいか、GFRであればやはり標準化されたものよりも個別化されたものの方がいいのか。
A2.腎機能のゴールドスタンダードはGFRですからCCRよりGFRが当然優れています。前問の回答のように固定用量の場合(例えば1日100mgなどほとんどの薬物)は個別化eGFR(mL/min)を用います。抗がん薬のようなハイリスク薬では体格用量が定められていることがありますが、この場合には二重補正を避けるために標準化eGFR(mL/min/1.73m2)を用います。
Q3.DMの既往がない心不全患者でSGLT2阻害薬を使用されている患者では糸球体濾過量はどうなるのか。
以上勉強不足で見当違いな質問となっていたら申し訳ありませんがご教授いただけますと幸いです。
どうぞよろしくお願いいたします。
A3.DMの既往がない心不全患者は高血糖に起因する糸球体過剰濾過がないため、GFRのinitial dippingはわずかだと思います。SGLT2阻害薬の利尿作用も投与初期のみ、Na利尿作用も初期のみで1か月以内には消失するといわれています。
日本調剤 中島鉄博先生
Q.腎障害診療ガイドラインに記載されている体表面積補正を行なったCCrとは、実際にどのように補正をするのでしょうか。また、活動度が低めの70代男性患者さんでプレドニン30mg/dayを内服、シスタチンCが測定されており、eGFRcys=45(mL/min)程度、eGFRcys>CCrで10程度乖離している場合、この結果はどのように解釈するべきですか。よろしくお願い致します。
A.体表面積補正を行なったCCr(つまり単位はmL/min/1.73m2ですね)はeGFR推算式がないときに腎機能評価の体格による影響を排除するために使っていましたが、eGFR推算式完成後は使う必要がなくなりました。
シスタチンCにも血清クレアチニンと同様、様々な問題があります。高用量ステロイド投与されたときには高めに測定される(つまり腎機能は低めに評価される)ことが報告されています。その他の影響因子については本ブログの★1.腎不全・検査値の25.血清シスタチンC濃度に影響を与える薬物と病態をご覧ください。
新渡戸記念中野総合病院 井澤理枝先生
Q.本日の講演で推算CCrのround up法は避けた方がよいとおっしゃっておりましたが、以前職場で感染に詳しいICTに属している薬剤師と抗菌薬の投与量の算出方法で揉めたことがあります。その薬剤師はSCrが0.6を切っていたらround up法で算出しているのですが、eGFRのround up法は否定しないという平田先生のお話から推算CCrのround upはやはり現場では濫用しない方がよいという認識でよろしいでしょうか?
A.Round up法はどういう方法かご存知ですか?「血清Cr値に0.6を用いると推算値と実測値がよく相関する」という方法ではありません。血清Cr値が0.1mg/dLでも0.5mg/dLでも一律に0.6mg/dLを代入する方法なので、測定値を一定に低めに見積もるという手法なので、全く科学的ではありません。
一定の低めの腎機能にすることによって推算値と実測値の乖離を小さくするのがround up法の利点といえば利点ですので、サルコペニア患者のeGFRは確実に過大評価されますから、安全性に配慮してround up法を使う価値はないとは言えません。
しかし推算CCrは加齢とともに低下するように推算される式なのです(図)。CG式によるCCrでは若年者の腎機能高値、加齢による腎機能低下が顕著です。だから活動度の低い高齢者の腎機能推算はeGFRに比しフィットしやすいのです。このような特徴を持っているCG式にround up法をすると腎機能が低く推算されるため、薬物用量も少なくなります。それによって薬効が低下すると困るような薬物(抗菌薬はまさにそうですよね)では全く科学的ではないround up法はすべきではありません。患者様の生命を守るためには、薬物の治療効果を下げないためには、シスタチンCによるeGFRを用いてください。検査費用が高いというのであれば手間であっても実測CCrを測定してください。
仙台循環器病センター 佐々木順也先生
Q.いつも貴重なご講演ありがとうございます。大変勉強になります。
サルコペニア患者におけるシスタチンCと腎機能評価についての質問です。
シスタチンCは3か月に1度しか測定できないため、測定できない期間の腎機能評価で悩む場合があります。
シスタチンCと血清Cr測定時、eGFRcysと個別化eGFRcrで乖離がある患者がいるとします。
測定できない期間は個別化eGFRcrに乖離分のクリアランスを補正し、クリアランスを推察してもいいのでしょうか。
もしくは乖離しているクリアランスを考慮したとしても、Crの変動要因は様々であり正確性に欠けるため、Crの変動は腎機能が改善・増悪しているかの判断に留めておくべきでしょうか。
シスタチンCを測定できない場合は実測CCrを用いるのが最適だとは思うのですが、それができない場合に上記の様な考え方で腎機能評価をしてもいいものなのでしょうか。
A.佐々木先生のご質問内容は複雑なので、アンケートではなく、講演後に質問していただき、ディスカッションできたのであれば、とてもよい議論になっただろうと思います。ごめんなさいね。架空の議論をしてしまうと、僕の回答はとても冗長になりますし、読者の方も迷ってしまうので、今後、アンケートでお聞きになりたいときには知りたいこと、困ったことを具体的にご質問していただければと思います。
例えば「eGFRcysと個別化eGFRcrで乖離」、どちらが高いのか記載されていませんので、情報不足で判断が出来ません。「Crの変動要因は様々であり」も、どういった理由でどの程度上がったのか、下がったを具体的に記載していただきたいのです。
当ブログの「腎機能評価10の鉄則 解説」を読んでいただくと、その中にヒントが書いていると思います。それからクレアチニンもシスタチンCも様々な弱点があります。それについては当ブログ★1.腎不全・検査値の1.血清クレアチニン値が異常値になりやすい人および25.血清シスタチンC濃度に影響を与える薬物と病態をご覧ください。
第24回 基礎から学ぶ薬剤師塾 Q&A
第 24回 基礎から学ぶ薬剤師塾 Q&A
腎機能をしっかり見れる薬剤師を目指そう①
2023年4月8日チャットによる質問
①岡山済生会総合病院 横田健司先生
Q.いつもわかりやすい講演ありがとうございます。講演でもうお話し済みで聞き流していたらすみません。2011年以降は海外でも酵素法で測定されてるのでしょうか?もし2011年以降酵素法で測定した薬の添付文書にCCrでの記載でしたらCCrで推算してもよろしいのでしょうか?宜しくお願い致します。
A.講演で話した通り、2011年以降(正確には2010年12月31日より)は米・カナダではIDMS(isotope dilution mass spectrometry)法に準じた測定法に全面的に変更しました。クレアチニン測定法をIDMS法に変えたのではなく、各医療機関でIDMS法によって血清クレアチニン値が正確に測定された検体を用いてキャリブレーションするようになっただけのことです。これによってそれまでJaffe法を使っているために血清クレアチニン値が0.2高く測定される不都合が解消されました。米国に医療機関がより正確な酵素法に変えたのかどうかについてはよくわかりませんが、論文を読んでいるとJaffe法のままIDMS法に準じた方法に変えているものがありました。だから酵素法がどれだけ普及しているのかどうかは分かりませんが、おそらく米国では今もJaffe法を使っている医療施設は多いのだと思います。
2011年以降は基本的にIDMS法に準じた血清クレアチニン値をもとに算出されたeGFRを用いて治験するようにFDAがメーカーに指導していると思いますので、「2011年以降、酵素法で測定した薬の添付文書にCCrでの記載」というケースはなくなるはずです。ただし2010年までCCr を用いて行っていた治験中のものを2011年から急にeGFRに切り替えることはできません。CCrとeGFRが混在すると統計上、おかしなことになりますので、2011年以降もCCrで治験が持続された薬物は例外的にあると思います。この場合、CCrJaffeなので、講演で話したように酵素法による推算CCrEnzを使うのはあまりよくないと思います。
②ファーマライズ薬局株式会社 羽村知穂先生
Q.すみません。初歩的な質問ですが、eGFRとGFRは違うのでしょうか?
A.GFRは糸球体濾過速度glomerular filtration rateの略でイヌリンクリアランスのことで、静注投与されたイヌリンは「全く蛋白と結合せず、糸球体で100%濾過され、尿細管で再吸収も分泌もされずにそのまま尿中に排泄される」という特性から濾過されたイヌリン量=尿中に排泄されたイヌリン量になるため血漿イヌリン濃度×糸球体濾過速度(mL/min)=尿中イヌリン量×尿量になります。この式を変形すると
GFR(mL/min)=尿中イヌリン量×尿量/血漿イヌリン濃度 となってGFRが算出できます。
eGFRは推算糸球体濾過速度です。国内80施設が参加して413人を対象に腎機能評価のgold standardであるイヌリンクリアランス(GFR)と血清クレアチニン値を測定し、2009年に大阪大学の堀尾勝先生が以下の新たな推算式を作成しました(Matsuo S, et al: Am J Kidney Dis 53: 982-992, 2009)。
eGFR(mL/min/1.73m2) =194×Cr-1.094×Age-0.287×0.739 (女性)
この式によって血清クレアチニン値、年齢、性別の3項目だけで腎機能を推算することが可能になりました。
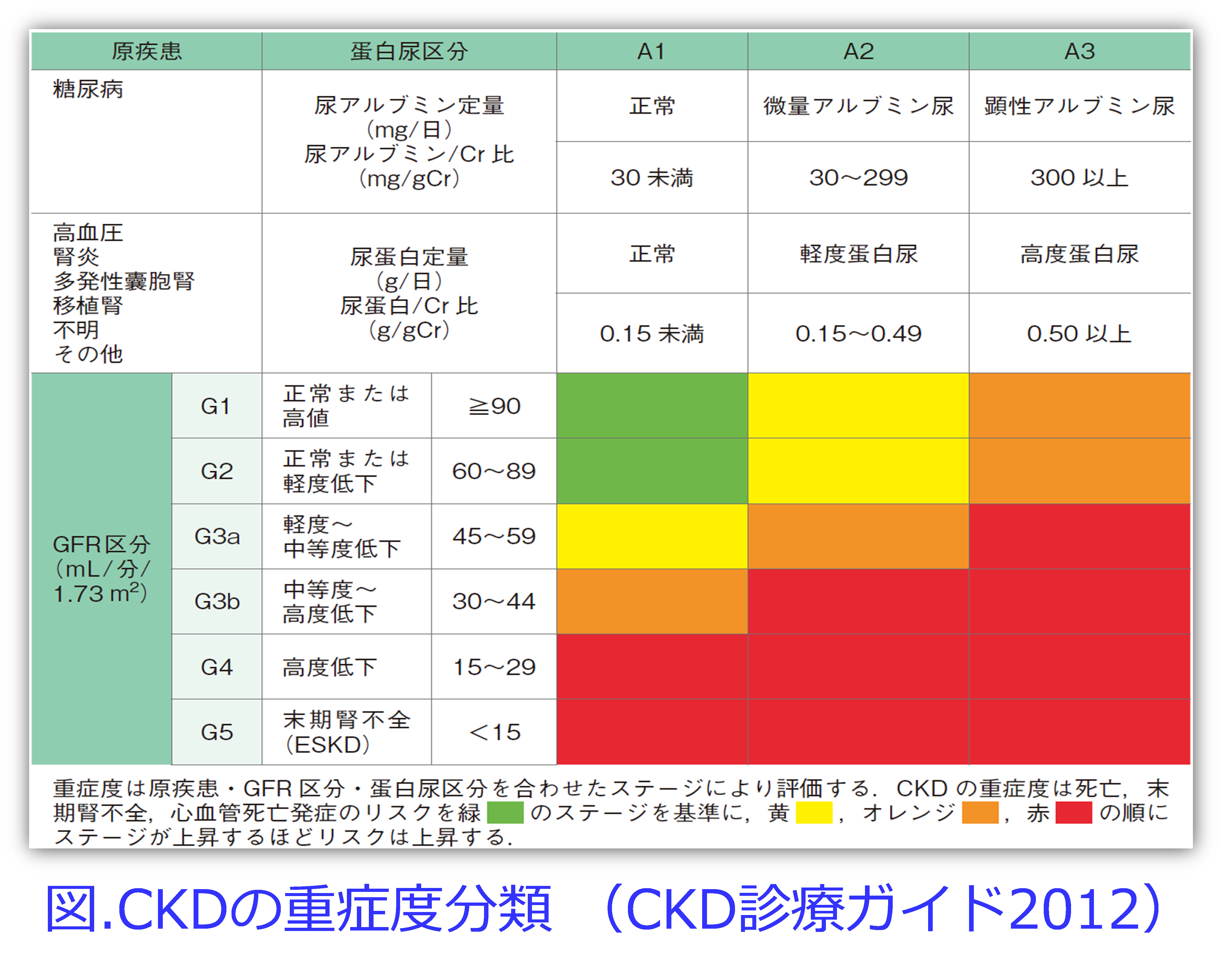
eGFRは体表面積補正されていますので、これによって体格に関係なく、腎機能がよいのか悪いのかをG1(正常または高値)~G5(末期腎不全で透析が必要)と診断することができるようになりました(図)。CKDはeGFR(mL/min/1.73m2)が60mL/min/1.73m2未満か蛋白尿またはアルブミン尿が陽性が3か月以上持続した場合、CKDと診断します。
③千葉大学医学部附属病院 椎名瞳先生
Q.抗菌薬治療の参考書であるサンフォードではCCrを元に記載されていますが、患者の体格を考慮すると個別化eGFRを当てはめ、かつ感染の重症度で判断すべきでしょうか。
A.日本の抗菌薬TDM臨床実践ガイドライン2022も、それ以前の2016年も基本的にCCrではなくeGFRに変わったと思います。ただし重症感染症に罹患しやすい方は、ほとんどが高齢者で免疫能が低下して栄養状態の不良な方々です。講演でも話した通り、栄養状態が不良で活動度が低下した方の筋肉量は少ないので、eGFRでは腎機能が過大評価されるのでほとんど使えません。使えるとしたらシスタチンCを用いたeGFRcysか、蓄尿による実測CCr×0.715でGFRとして評価する方法のみです。感染症専門の薬剤師の前で講演した時には、血清Cr値によるeGFRcrは感染症症例では過大評価することがほとんどですから、よりフィットしやすい推算CCrを用いている方がほとんどでした。サンフォードでもCCrがフィットしやすいために用いているのか、新たな抗菌薬が開発されていない=eGFRで治験された抗菌薬がないから治験時の腎機能のCCrを使っているのかよくわかりません。米国ではFDAはeGFR≒ 推算CCrとみなしてよいとしているので、そのままCCrを使っていても問題ないからかもしれません。例えば95歳の認知症患者でご家族が延命を望まない症例と、70歳で本人もご家族も延命を望んでいる症例を同じよう「○○で腎機能を判断すべき」などとは言えません。どの腎機能で選択すべきかについては症例ごとにご自身で判断していただきたいと思います。
④日本調剤 中島鉄博先生
Q.「推算CCrがサルコペニアに意外と有効」というスライドがありましたが、最後寝たきりなどでは実測またはシスタチンCでないとわからないということで、推算CCrはどこまで有効なのでしょうか。
A.血清Cr値によるeGFRcrはサルコペニアでは確実に腎機能を過大評価します。推算CCrはサルコペニア患者には意外とフィットしやすいのは確かです。少なくともeGFRcrよりも推算CCrの方が加齢に伴う低下が急峻なため、高齢患者での過大評価の程度は少なくなります。ただし「どこまで有効」という疑問に答えられるほどの答えは持ち合わせていません。サルコペニア患者の腎機能の絶対値を知りたいのであればシスタチンCを用いたeGFRcysか、蓄尿による実測CCr×0.715でGFRとして評価する方法のどちらかを用いるのがベストだと思っています。
⑤望星薬局 加藤博昭先生
Q.本当に初歩的な質問で申し訳ありません。仮に毎日血清クレアチニンを測定すると、数値の変動はあるのでしょうか?それとも大きな変動はないのでしょうか?
A.基本的に体調や生活に大きな変化がなければ、血清クレアチニン値はいつ測っても一定です。だから朝に測っても夜に測っても一定で、月曜日に測っても水曜日に測っても一定です。筋肉の中に含まれる筋力のパワーの源となるクレアチニンリン酸がクレアチンとして約100g(男女差があるので男120g 、女80gで平均100gくらいじゃないかなと思います)ありますが、そのうちの1%の1gが非酵素的に老廃物のクレアチニンに変換されます。そして産生されたクレアチニンは不要な老廃物ですので、尿中にすべて排泄されます。
だから薬を24時間365日、持続点滴でクレアチニンを投与して一定の血中濃度に保ち、クレアチニンの尿中排泄率が100%で一定速度で排泄されているので、「クレアチニン産生速度=クレアチニン排泄速度という定常状態になっているため、血清濃度はずっと一定になっている」と想像すると薬剤師的には理解しやすいのではないでしょうか。
2023年4月8日アンケートによる質問
介護老人保健施設 玉川すばる 薬剤部 廣瀬里美子先生
Q.病院から老健に転職しましたが腎機能が危うい高齢者ばかりです。しかし点滴での水分が補充できない状態にあるが(ルートをとっていない)腎負担の薬剤を投与しなくてはならないシーンに出会いますが、十分な飲水もままならず薬用量については先生はいかがお考えでしょうか。マニュアル通りに(体格や生活スタイルは考慮していますが)もう一つ工夫はあるでしょうか。ご意見あれば教えていただきたくよろしくお願いいたします。
A.ご本人、および家族がずっと長生きしたい、長生きしてほしいと願っているのでしたら、患者様たちのご希望に沿って、一生懸命、治療する必要があると思います。
リハビリを積極的に取り組んでいて、全く介護を必要とせず、運動機会の多い方は血清クレアチニン値を基にした推算腎機能(eGFRまたは推算CCr)でほぼ正確な腎機能が分かると思いますが、老健施設では要介護度の高い高齢者がほぼ全員と思います。このような場合、ある種の工夫で腎機能が分かるなんて魔法のようなものはありません。面倒だとは思いますが、下記の①か②しか腎機能の真の値(に近いもの)を知ることは不可能です。
腎不全で血中濃度が上昇する本当に怖い薬を投与せざるを得ないときには①血清シスタチンCを測定していただき、eGFRcysを日腎薬のHPで計算して投与量を決める、②実測CCrを測定していただくのも腎機能を把握するにはよい方法ですが、おむつをしている患者さんには無理です。バルンカテーテルを入れ、蓄尿できる患者さんでは24時間畜尿は勧められませんが、実測CCrの測定をトライしてもいいかもしれません。
手束病院 楠本倫子先生
Q.聞き逃していたらすみません。リリカやTS-1の投与設計で血清クレアチニンに0.2を足して計算する方が良いという事でよろしかったでしょうか?日常的にその計算はした事がなかったのですが、そうすべき薬かどうかはどこで判断できますか?今日お話になかったDOACもそうなのでしょうか?
A.血清クレアチニンに0.2を足して腎機能を計算すると、米国でJaffe法による治験時のデータに極めて近くなります。ということは添付文書でCCrによる腎機能別用量の記載が信頼できるものになります。
ただしこの方法をすべての薬に適応すると、大変だと思いますので、楠本先生ご自身が、この薬はハイリスク薬とお考えであれば、トライしてみてください。DOACに関しては腎排泄型のダビガトランは絶対に避けること、そして腎排泄の影響の最も少ないアピキサバンなどを使うほうがよいと思います。
熊本市薬剤師会学術研修会 Q&A
2023年3月22日 熊本市薬剤師会学術研修会 Q&A
腎機能の正しい評価
~添付文書の腎機能で使われるCCrは実は日本のCCrじゃない~
Q1.腎機能評価の指標として、糸球体濾過率が使用されていますが、年齢・体格・疾患や栄養状態など影響を与えうる因子が非常に多いことに評価の難しさを感じます。糸球体濾過率によらない、信頼性のある評価指標の研究結果はないでしょうか。
A.糸球体濾過率は機能している残存ネフロン数や腎血流量の変化を予測でき、CKD患者ではこれらの変化によって腎予後、透析導入までの期間も予測できる非常に優れた腎機能マーカーです。イヌリンクリアランスの実施はややこしい手順があるとしても、うまく病院内でシステム化すればできますし、実測クレアチニンクリアランスやシスタチンCを利用したeGFRは年齢、体格、疾患などの影響をほとんど受けないで極めて正確に腎機能を評価できます。講演ではこのことを中心に解説したつもりです。
ただしeGFRが使いものにならないサルコペニアやフレイルの患者に対してeGFRや推算CCrなどの従来の方法で腎機能を判断することは腎臓内科の先生方にも僕にも、誰にもできません。eGFRや推算 CCrは血清クレアチニンとちょっとした患者情報があれば算出できますから楽ですよね。でもサルコペニアではいくら楽でも腎機能を過大評価しすぎるため、絶対値としては全く使い物にならないものになります。使えないものを楽だから使おうとして「評価がむつかしい」って言わないでいただきたいです。皆さんは占い師ではなく薬剤師ですよね?だったらなんで腎機能が評価できないって簡単にあきらめるのでしょう?副作用を防ぐために科学的な腎機能評価方法を医師に提言しないのでしょう?
糸球体濾過率、あるいはそのサロゲートマーカーであるクレアチニンクリアランス(×0.715でGFRとして評価可能)が最も優れていて、100点満点で評価できて、患者さんに分かりやすく、経時的測定によって腎予後が予測できる点で、これほど優れた診断指標はありません。それが無理ならシスタチンCを基にしたeGFRもあるのです。これらは心不全におけるBNP、肝細胞障害におけるALTなどとは比べ物にならないくらいわかりやすい指標です。年齢・体格・疾患や栄養状態だけではなく、要介護度、筋肉量、服用薬物、サプリメントなどの影響も受けますが、それ等の影響を加味してより正確に「腎機能評価」ができるという話をしたつもりです。糸球体濾過率によらない、信頼性のある新しい腎機能評価指標の研究結果なんてありません。かつて1990年代に登場したシスタチンCは糸球体濾過率に相関性が高い評価指標として期待されました。そしてその有用性も確立されたのに、多くの薬剤師は測定依頼しないので、いまだに高価で3か月に1回しか測定できないままなのです。だからいまだに一般内科医すら「シスタチンCって何?」と言っています。血清クレアチニンが腎機能を表さないような筋肉量の少ない高齢者の正確な腎機能評価方法の決め手は実測イヌリンクリアランス、実測クレアチニンクリアランスがありますし、最も簡単なのがシスタチンCによるeGFRです。安易なものを知りたいと思う前に、正確な腎機能評価方法をしっかりマスターしようと努力してください。
Q2.平田先生が考えられる腎機能評価の理想はどのようなものと表現できるでしょうか。このような方法・指標が良いというようなものがあれば教えてください。
A.Q1、Q2は同じ質問者の方ですが、同様の質問になりますので1の回答で勘弁してください。繰り返しますが、講演で解説したとおり糸球体濾過量あるいはそのサロゲートマーカーであるクレアチニンクリアランス(×0.715でGFRとして評価可能)、シスタチンCによるeGFRがあれば年齢・体格・疾患や栄養状態、活動度、筋肉量の影響を受けずに腎機能を正確に評価することができます。
Q3.先生のブログで、簡易的な脱水の評価方法に毛細血管再充満時間をみると高い特異度でトリアージができるとありました。薬局内で実践しております。服薬期間中のフォローアップをする際に、電話先でご自身で行っていただく際に上記の手技が難しい場合は、口腔粘膜乾燥と舌乾燥の状況を確認することも有用だと感じましたが、いかがでしょうか。
A.脱水の指標はほかにも様々あります。通常、若年者であれば、脱水になれば口渇を感じ、飲水するのですが、高齢者は口渇中枢に異常のある方がいるので、脱水をきたしやすくなります。患者様ご自身に評価していただくのでしたら、尿量が減少していないか、起立性低血圧によって立ち眩みしていないか、舌が乾燥していないか、皮膚の張り(スキンツルゴール)が低下していないかなどで、ある程度脱水を疑うことができます。脱水を起こしやすい高齢者には日ごろからこまめな飲水を指導してください。ただし心不全でループ利尿薬が投与されている方には循環器医と話し合って1日飲水量を設定し、朝起きた時、お風呂上がりには必ず飲水、それで残った水を定期的にこまめに摂取していただくように指導するとよいと思います。
平田の薬剤師塾、いつもくどく、長くってごめんなさい
本を今までにたくさん書いたし、論文もたくさん書いた。学会での講演もたくさんやらせてもらってきた。だけどいつも時間いっぱい話したくなるし、同じことを何度も繰り返してしまう。論文を書けば、査読者から決まって「冗長(くどくて無駄に何度も繰り返している)」といわれる。でもこれが平田の個性なんだよね。

子供のころ出来が悪くって、成績は中の下。たまに小テストで満点を取ると、ほぼクラスの半分が満点を取るような内容でも教師から「やればできる」と言われた。運動神経もクラスで一番鈍く、走るのが一番遅かった。さかあがりができるようになったのも一番最後だった。何をやっても不器用で、遅かった。先生の言ってることが理解できないのだ。1回の説明では理解できないんだ、僕の鈍い頭では。1回のお手本では、すぐにさかあがりができないんだ、僕の能力では。1回や2回ではコツがつかめないから。

中学校に入って最初の中間テストは学年200人中130番だった。たまに何度も繰り返していってくれる先生がいると、その教科が好きになって徐々に成績は良くなってきた。それがたまたま数学と英語と化学と生物だったから、私学の薬学部に入れることができのかもしれない。古典や漢文はいい先生だったけど、手取り足取り教えてくれるタイプではなかったので、理解するコツがつかめなかった。大人になって司馬遼太郎さんの小説にのめりこみ、その後は明治から昭和などの現代史にのめりこむと日本史や世界史全体が大人になってから好きになった。このころ古典や漢文、歴史の授業があったら、僕は前のめりにのめりこむことができたんだろうなと思った。
で、僕はダメ薬剤師を40歳になるまで続けて、ある出会いがきっかけで「薬剤師」という仕事にのめりこむことができるようになった。そして講演会の前座の10分の症例報告のチャンスをもらい、それがうまくいくと30分の話をさせてもらい、それらの繰り返しで、いずれ教育講演や特別講演を任されるようになったが、もともと理解するのが苦手だったから、かっこいいことを話すんじゃなくって「何にも知らいない人でもわかるような話し方、そして分かりやすいスライドの作り方にしようと心に誓った。そしていずれ、薬学系雑誌に掲載依頼が来ても、出版の話が来ても、くどいくらい何度も何度も、試行錯誤しながら理解できるように繰り返す。だから本当に編集者泣かせなんだ、僕って著者は。そして60分の講演依頼があれば、60分を使って何とかわかってもらいたいために、またいつものようにくどい話をするので座長泣かせなんだ、僕って演者は。たまに僕の話を「熱い」といってくれる人がいるが、僕はほんとに不器用なんだ。だから熱く何度も何度も語って、わかってもらいたいんだ。 こんな話し方だから、何度も聞いてる人は飽きちゃうよね。でも大事なのは同じテーマで講演依頼があっても、僕は最新の話題、新たなスライドを必ず入れる。それをしないと僕自身が、エキサイトできないから。ごめんなさい、いつもいつも平田塾は長い話ばかりで、そしてくどい話ばかりで。でも僕は平田塾をやらせてもらっているから、昨日より今日の方が少しだけでも成長している薬剤師になれているんだと思う。
こんな話し方だから、何度も聞いてる人は飽きちゃうよね。でも大事なのは同じテーマで講演依頼があっても、僕は最新の話題、新たなスライドを必ず入れる。それをしないと僕自身が、エキサイトできないから。ごめんなさい、いつもいつも平田塾は長い話ばかりで、そしてくどい話ばかりで。でも僕は平田塾をやらせてもらっているから、昨日より今日の方が少しだけでも成長している薬剤師になれているんだと思う。
第23回 基礎から学ぶ薬剤師塾 Q&A
第 23回 基礎から学ぶ薬剤師塾 Q&A
高齢者薬物療法と薬物動態の変化
アンケートでの質問
手束病院 楠本倫子先生
Q.いつもわかりやすく熱い講演をありがとうございます。
バンコマイシン点滴静注用についてですが、MRSA感染症、寝たきりで高齢者、低アルブミン、SCr:0.8以下でも低体重の為CCr30mL/min未満でしたら他の抗MRSA薬を考慮すべきでしょうか?バンコマイシンを例えば負荷投与後は500〜750mgを24時間毎などの低用量を検討しても良いのでしょうか? TDMは外注になるので結果が出るのにタイムラグがあり、最近はあまりしていないのですがそれでも測る方が良いのでしょうか? 先生のお考えをお聞かせいただけたら幸いです。
A.抗菌薬TDM臨床実践ガイドライン2022ではバンコマイシンは「eGFR<30 mL/min/1.73 m2 の患者は腎障害発現率が高率になるので代替薬を考慮する」と記載されていますが、推奨度は一番低いⅣ(無効性や害を示す科学的根拠があり,行わないように勧められる)とされています。この引用文献の内容は「初期段階におけるAKIの有意な危険因子は、Cmin > 20 mg/L、ICU滞在、利尿薬またはピペラシリン/タゾバクタムの同時使用、および既存の腎機能障害であると特定された。」とありますので、テイコプラニンなどに変更した方が腎機能悪化の副作用は回避できそうですが、平田の個人的な見解では投与できないわけではないと思っています。
TDMは積極的に行った方が、投与設計能力が身につきますので外注でも積極的にやってみましょう。腎機能として「 寝たきりで高齢者、低アルブミン、SCr:0.8以下でも低体重の為、CCr30mL/min未満」というのはいかがでしょう?寝たきりの方の血清Cr値は0.2~0.4mg/dLが通常ですので、eGFRは過大評価してしまうので、CCrの方がフィットしやすいのですが、高齢の小柄な女性であれば血清Cr値が0.8mg/dLであればCCr30mL/minを切りますが、0.7以下であればCCrはおそらく30以上あるでしょうし、男性で0.8以下であれば推算CCrは確実に30以上あるでしょう。ということでCCr>30でバンコマイシンが投与できるとすれば、体格にもよりますが、50kgであれば初回負荷投与は1.0~1.5gを投与し、翌日からの維持用量は500~750mg/日で投与して、TDM結果のトラフ値が解析ソフトの予測値よりも高ければ、より減量、低ければより増量して、様子を見てはいかがでしょう。低アルブミン血症ではクレアチニンの尿細管分泌の寄与が増大するため血清Crが低値になり、eGFRはGFRよりも高く推算されることも頭の中に入れておいてください。
引用論文
Hashimoto N, et al: Candidates for area under the concentration-time curve (AUC)-guided dosing and risk reduction based on analyses of risk factors associated with nephrotoxicity in vancomycin-treated patients. J Glob Antimicrob Resist; 2021 Dec;27:12-19.
帯広病院 吉田依里先生
Q.急性腎障害のように腎機能が刻々と変化している場合の腎機能評価で気をつけることを教えて頂きたいです。(腎機能が変化している段階だからeGFRの式を使ってはいけないと【熊本腎と薬剤研究会】過去の講義動画で拝聴しました。数時間で変化するから評価自体が難しいという解釈でしょうか?今回の講義内容からの質問ではないため、大変失礼致します。)
A.急性腎障害(AKI)であれば、腎機能が急速に悪化するため、ワンポイントの腎機能を測定しても、変動しているため、「AKIではeGFRを使ってはいけない」というよりも、ワンポイントのeGFRでは正確な薬物の投与設計はできません。その理由として、クレアチニンの産生速度は遅いため、腎機能が低下してゼロになったとしても、ゆっくり上昇し続け、定常状態になりにくいことが考えられます。通常は定常状態になるまで1~2日を要するとされるクレアチニンは100%腎排泄(腸内細菌によるクレアチニン分解がなければ)なので腎機能低下によりさらに定常状態になる期間が延長します。例えば無尿になってクレアチニンが全く排泄されない状態になるとCCrもGFRもゼロになっているはずなのですが、血清クレアチニン濃度はゆっくりとしか上がりません。それによって算出されるeGFRも速やかに下がってくれません(図1)。
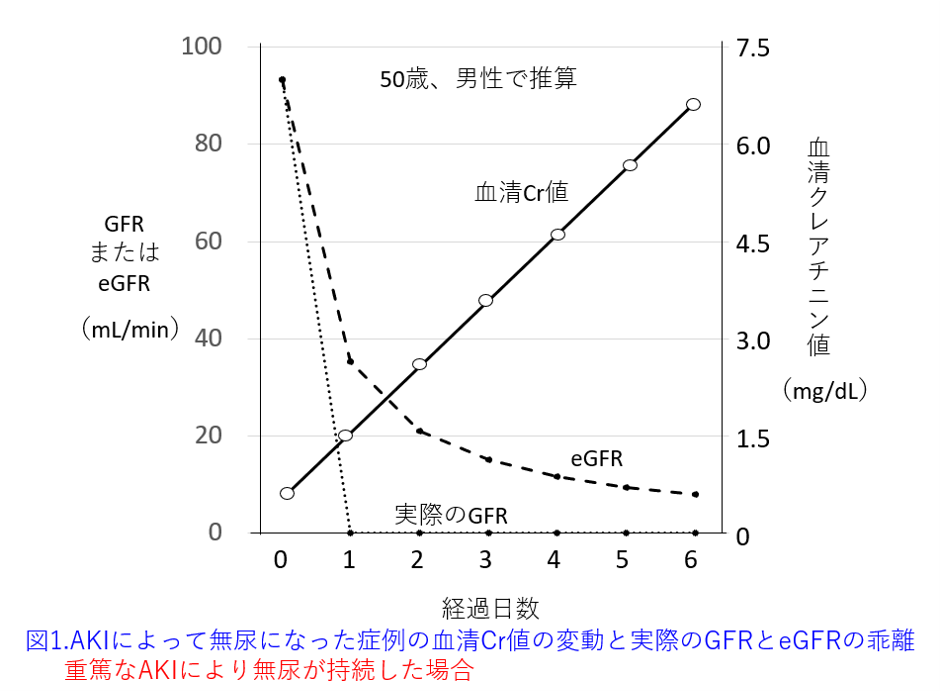
だからワンポイントのeGFRでは投与設計しにくいのです。できれば複数ポイントのeGFRを算出して、悪くなりつつあるのか、腎機能がよくなりつつあるのか、そしてその悪化速度あるいは改善速度を把握した方がよいでしょう。例えば、図1のように無尿の状態が続けば、血清クレアチニン値は直線的に上昇し続け、血液透析か腎移植をしない限り、上がり続けるでしょう(ただしやがて尿毒症で患者さんは生き続けることができなくなります)。この場合、どこからも全く排泄されない血清クレアチニン値は定常状態にならないのですから。この血清クレアチニン濃度の上昇も筋肉量の多い若年男性ではより速やかに上昇し、筋肉量の少ない高齢女性では非常に緩やかにしか上昇しません。
ただし無尿になった後、徐々に腎機能が回復すれば、クレアチニンが尿中排泄されるため、血清クレアチニン値の半減期は短縮し、直線的に上昇することはなく定常状態になって、eGFRとの乖離も徐々に縮小します(図2)。そしていずれ定常状態になり、数日以内に実際の腎機能とeGFRが一致します。この時点のeGFRによって薬物投与設計すれば、より有効で安全な投与設計ができると思います。
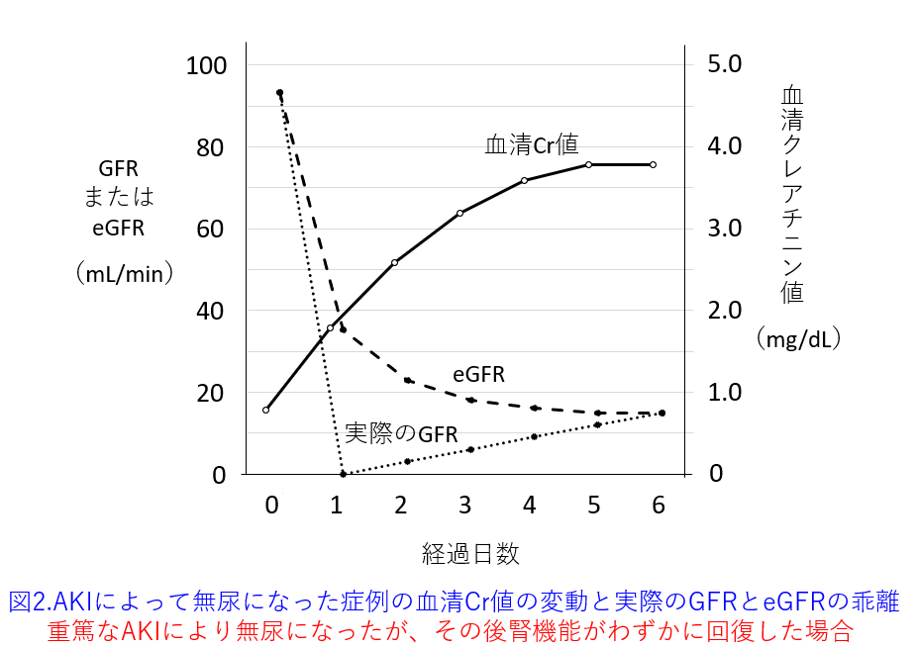
とここまで書いてみて、eGFRは全く不明より、あった方がよいのですが、急性腎障害時には絶対値として信用できないので、正確な投与設計はできないのです。正確な投与設計を使用と思ったら実測GFRか実測CCrを測定するしかありません。
ただしその間にeGFRに基づいてバンコマイシンが投与されていてTDMを実施してトラフ値が予測値以上に上昇してれば、実際の腎機能はeGFRよりも低いことが分かりますし、トラフ値が予測値よりも低ければ、実際の腎機能はeGFRよりも高かったと判断することができます。
参考文献
平田純生: 重症・慢性化を早期に防ぐ! 急性腎障害(AKI)の薬物療法. 月間薬事64: 3351-3356, 2022

