薬剤性腎障害などのNSAIDsの副作用が薬剤師による医師への教育によって有意に減少?
New England Journal of Medicineの3月17日号に載った論文「Safer Prescribing–A Trial of Education, Informatics, and Financial Incentives. より安全な処方のための教育、情報の提供、金銭的インセンティブ」を紹介します。これは薬剤師が自由に参加できる育薬フロンティアセンター主催の抄読会で6年生の福元君によって紹介されました。
NSAIDsや抗血小板薬をリスクの高い患者に投与するハイリスク処方による消化管出血、NSAIDsをCKD患者に投与したり、RA阻害薬+利尿薬と併用することによる急性腎障害(AKI: acute kidney injury)、あるいは心不全患者にNSAIDsを投与することによっておこる心機能悪化による入院に対して介入することによって、副作用による入院を減少できるかという研究が実施されました。
対象はプライマリケア診療所を営む英国スコットランドの開業医で、どのような介入をしたかというと、まず最初に行ったのが薬剤師など専門家によるハイリスク薬に関する教育なのです。そのほかの介入は表1に示す通りです。
表1. NSAIDsと抗血小板薬を含むハイリスク処方に対し3つの介入
(1)薬剤師など専門家による教育 (開始時に1時間受講)、その後8週ごとにレターなどが送付
(2)電子カルテから処方の見直しが必要な患者データを特定するなどの情報システムによる支援
(3)ハイリスク処方について見直しを行った際に支払う金銭的インセンティブ (初回固定額として600ドル、見直した患者ごとに25ドル;フルタイム医師当たり平均収入の約0.6 %に相当する平均約910ドルの支払いを見込んだ)をそれぞれ提供した。
では実際にどのような介入をハイリスク薬と定義したのかというと表2に示すNSAIDsと抗血小板薬を含む9種の処方でこれらを主要評価項目にしています。表2の(1)から(6)まではハイリスク患者に消化管出血を起こす可能性のあるハイリスク処方であり、(7)と(8)は急性腎障害(AKI)になるハイリスク処方であり、(9)は心不全を悪化させる可能性のあるハイリスク処方です。ではなぜ(7)(8)によるAKIになるかもしれない処方をハイリスク処方としたのかというと、英国では1999年から2009年の間に薬剤性腎障害による入院が約2倍に増加しており、AKIの重要な原因が薬剤性であるにもかかわらず薬剤間相互作用が急性腎障害リスクに及ぼす影響についてはほとんど知られていなかったことに起因します。
表2.NSAIDsと抗血小板薬に関する9種のハイリスク処方(主要評価項目)
(1)消化管潰瘍患者に胃粘膜保護薬処方なしでNSAIDまたはアスピリン処方
(2)75歳以上患者に胃粘膜保護薬処方なしでNSAID処方
(3)65歳以上患者に胃粘膜保護薬処方なしでNSAID処方
(4)65歳以上・アスピリン服用患者に胃粘膜保護薬処方なしでクロピドグレル処方
(5)経口抗凝固薬服用患者に胃粘膜保護薬処方なしでNSAID処方
(6)経口抗凝固薬服用患者に胃粘膜保護薬処方なしでアスピリンまたはクロピドグレル処方
(7)RAS阻害薬と利尿薬服用患者にNSAID処方
(8)慢性腎臓病患者にNSAID処方
(9)心不全歴あり患者にNSAID処方
副次評価項目として解析したのはこれらの処方に関連した「入院」です。統計解析は除外対象になったものも解析に含めるintention-to-treat解析です。
AKIに関しては1997年1月1日から2008年12月31日までに降圧薬投与を受けていた成人患者を登録し、48万7372人からなるコホートを対象にしています。主要転帰評価指標は、2剤または3剤の現在使用者のAKIによる入院に設定しています。最終的には試験を完了した33診療所を含み、介入前の対象患者3万3,334例と、介入後の対象患者3万3,060人について統計的解析を行っています。
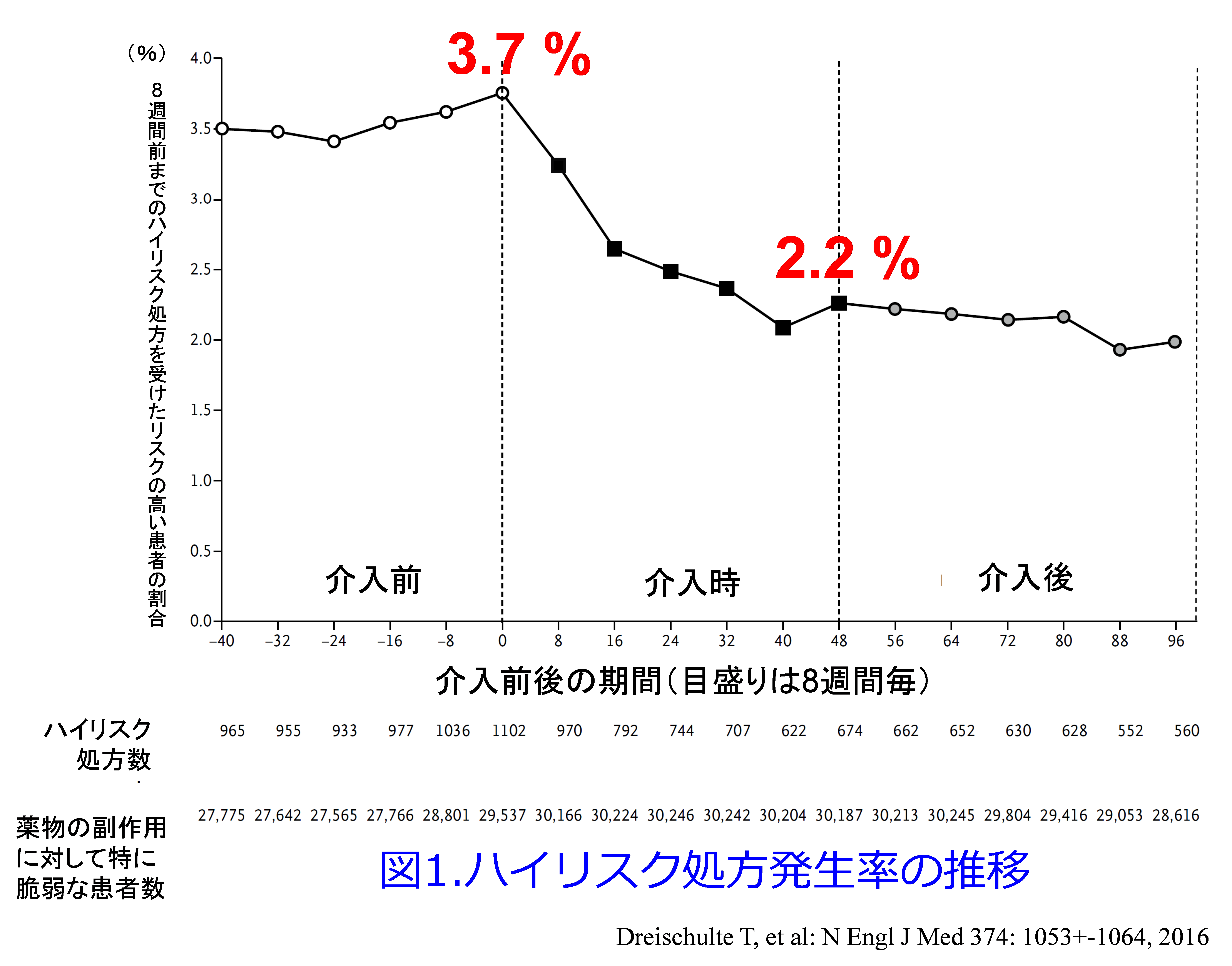
では結果を示しましょう。事前に規定したハイリスク処方(あらゆるリスクを有した患者)の発生率は、介入直前の3.7%(2万9,537例中1,102例)から、介入終了時の2.2%(3万187例中674例)へと40%程度減少し(P<0.001)(図1)、介入後もその傾向は持続しています。
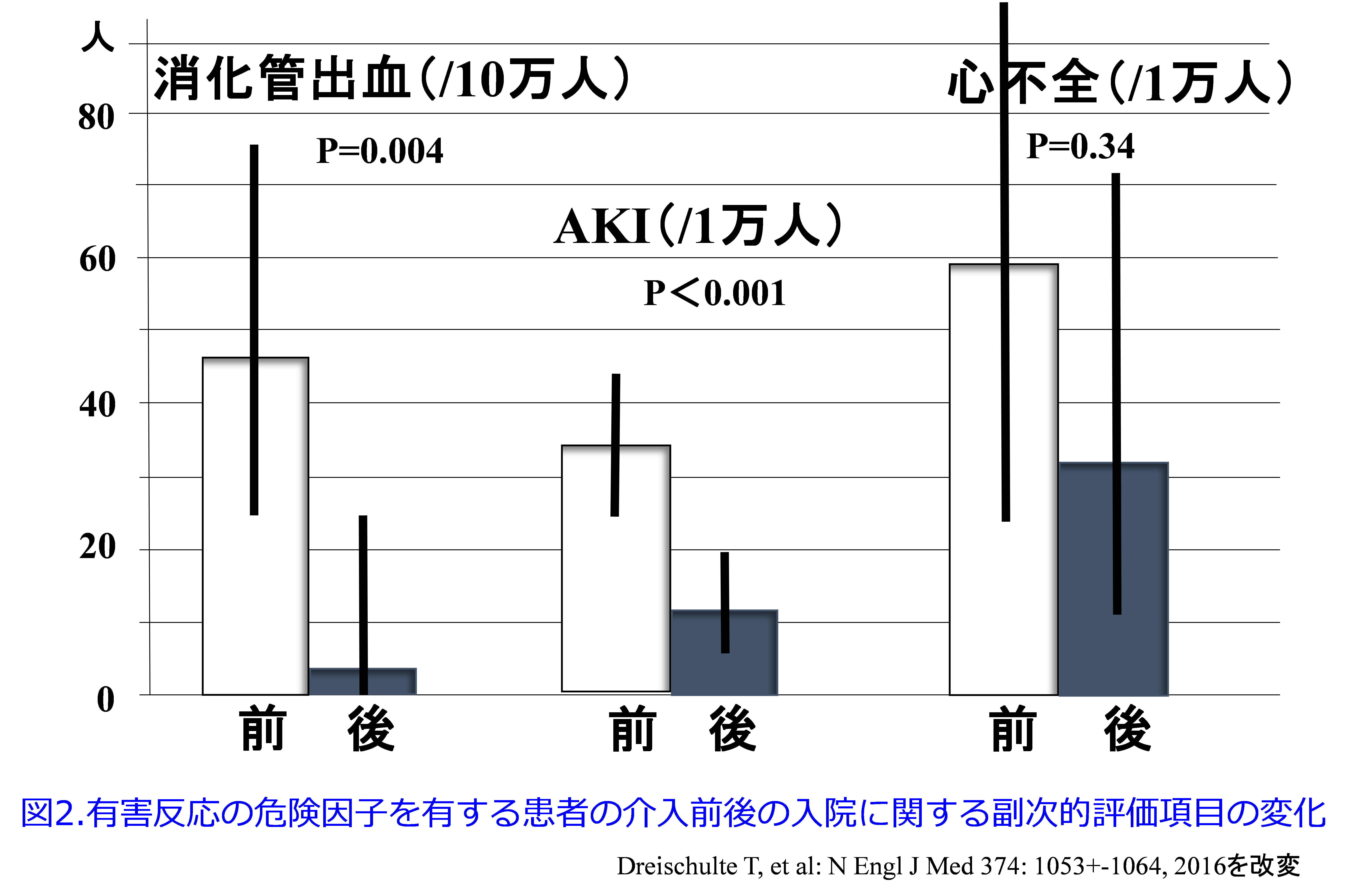
副次的評価項目である入院率の検討を行うと入院前の8週間における規定したハイリスク処方に関する潜在的な薬物関連入院に関しては消化管潰瘍や消化管出血による入院は、介入前の4.6件/1万患者年から介入期間中の0.4件/1万患者年へと、有意に減少し(P=0.004)、AKIによる入院も、34.6件/1万患者年から11.1件/1万患者年へと、有意に減少しました(P<0.001)。一方、NSAIDsによる心不全による入院は、59.0件/1万患者年から32.1件/1万患者年へと、有意な減少は認められませんでした(P=0.34)(図2)。
また、規定したハイリスク処方によらない潜在的な薬物関連入院に関しては消化管潰瘍や消化管出血による入院も、介入前の55.7件/1万患者年から介入期間中の37.0件/1万患者年へと、有意に減少しました(率比:0.66、95%CI:0.51-0.86、P=0.002)。心不全による入院も、707.7件/1万患者年から513.5件/1万患者年へと、有意に減少しました(率比:0.73、95%CI:0.56-0.95、P=0.02)。一方、AKIによる入院は、101.9件/1万患者年から86.0件/1万患者年へと、有意な減少は認められませんでした(率比:0.84、95%CI:0.68-1.09、p=0.19)。
この研究に参加した診療所は参加しなかった診療所よりもより意欲的でありハイリスク処方を変更する大きな能力を持っていた可能性があるなどのリミテーションはあるものの、ハイリスク処方を改善するための介入にプライマリケア専門医に対する薬剤師による教育が行われ、その他の介入もあったものの、結果として不適切処方による消化管出血やAKIなどの医原病が有意に減少できたことは大いに意義深い検討と言えます。日本では多剤投薬された患者の減薬を行うと点数が算定できるようになりましたが、まだまだ無駄な処方がされていることの裏付けかもしれません。入院を要するようなハイリスク薬処方を疑義照会によって減少させて、入院件数を減らすことに成功した薬剤師に点数が加算されるシステムが導入されれば、医薬品の安全性を担保することのできる薬剤師が誰なのかがわかる、つまり有能な薬剤師がは誰かを判断できる時代が来るかもしれません。
原著論文
Dreischulte T, Donnan P, Grant A, Hapca A, McCowan C, Guthrie B: Safer Prescribing–A Trial of Education, Informatics, and Financial Incentives. N Engl J Med. 374(11): 1053-1064, 2016

