腸内細菌叢の改善は腎機能悪化を防ぐ
腎機能をよくするための薬に食塩やNSAID?
腎機能は基本的に良くはならない。腎臓の糸球体の一部は再生できないからだ。ただし見かけの腎血流を一時的に高めれてやれば腎機能は改善したように見える。例えば終戦直後には腎機能をよくするためにその当時の医師は食塩摂取を勧めたそうだ。これによって循環血漿量が増え(腎臓への負荷をかけて)、糸球体内圧が上がってGFRが上がる。それによって一時的に血清クレアチニン値が下がれば、腎機能がよくなったように見えるのだ。ただし食塩摂取は長い目で見て血圧が上がり腎臓への負担を上げて、長い目で見ると腎機能は悪くなるだけでなく、高血圧を助長して心血管病、特に脳出血を増やすことはよく知られている。
これは良かれと思って慢性心不全にカテコラミンなどのβ刺激薬などの強心薬を用いると一時的に心機能は良くなるものの、長い目で見ると心臓の負荷が増大して予後が悪化する治療法によく似ている。現在は慢性心不全には「逆転の発想」でβ遮断薬を用いて前負荷を軽減して心臓を休ませ、レニン-アンジオテンシン系阻害薬を用いて後負荷・前負荷を軽減する薬物療法が主流になっている(図1)。 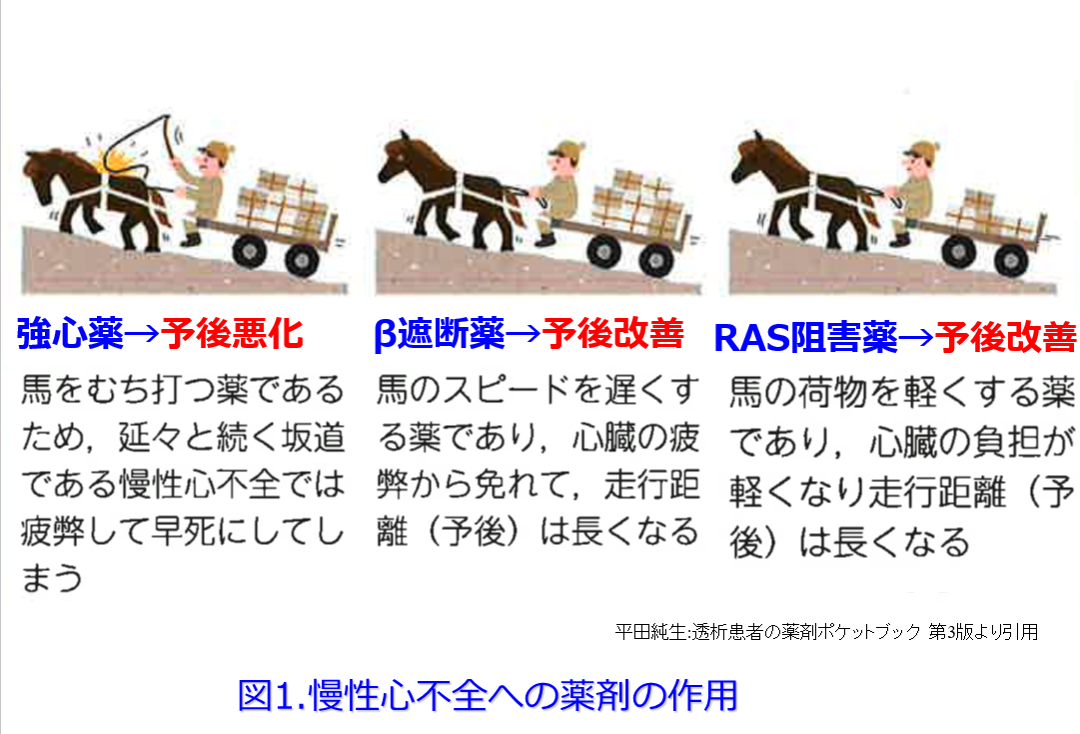
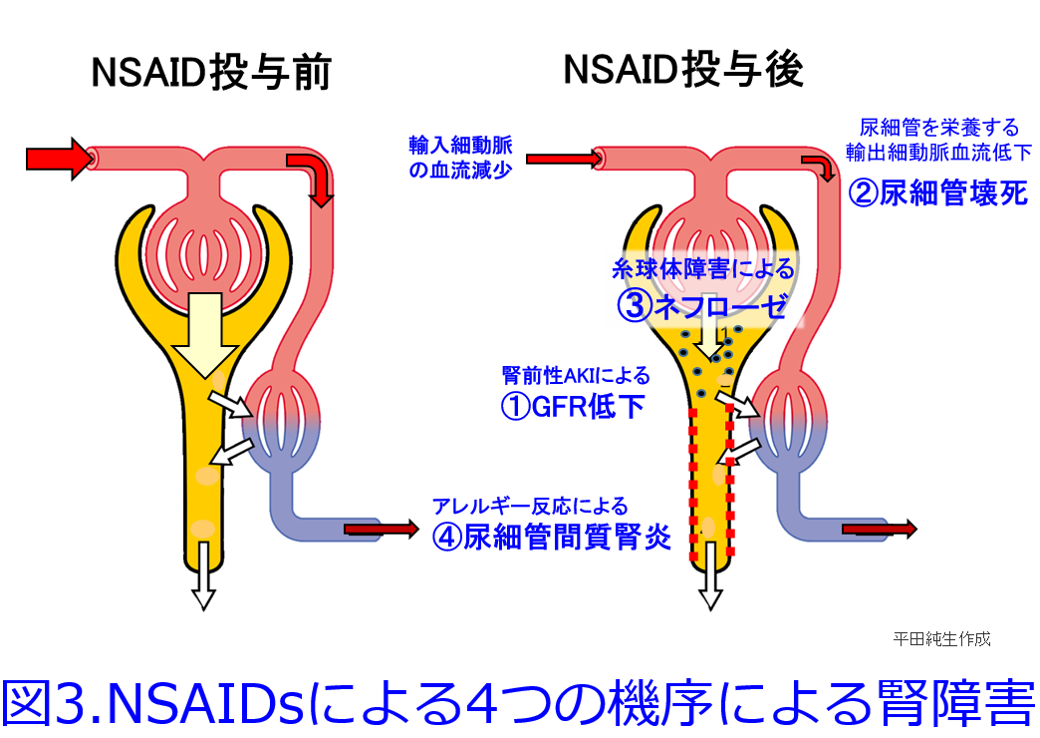
筆者が新米薬剤師のころ、つまり1980年前後にはネフローゼ症候群で蛋白尿を抑制するためにNSAIDのインドメタシンが用いられていたし、「今日の治療指針」にも書かれていた。確かにNSAIDは輸入細動脈を収縮することによって糸球体内圧を下げるので、蛋白尿は減少するはずだ。RAS阻害薬が輸出細動脈を拡張して、糸球体内圧を下げて(腎臓への負荷を軽減して)、蛋白尿を減少させるのと似た考え方だ(図2)。 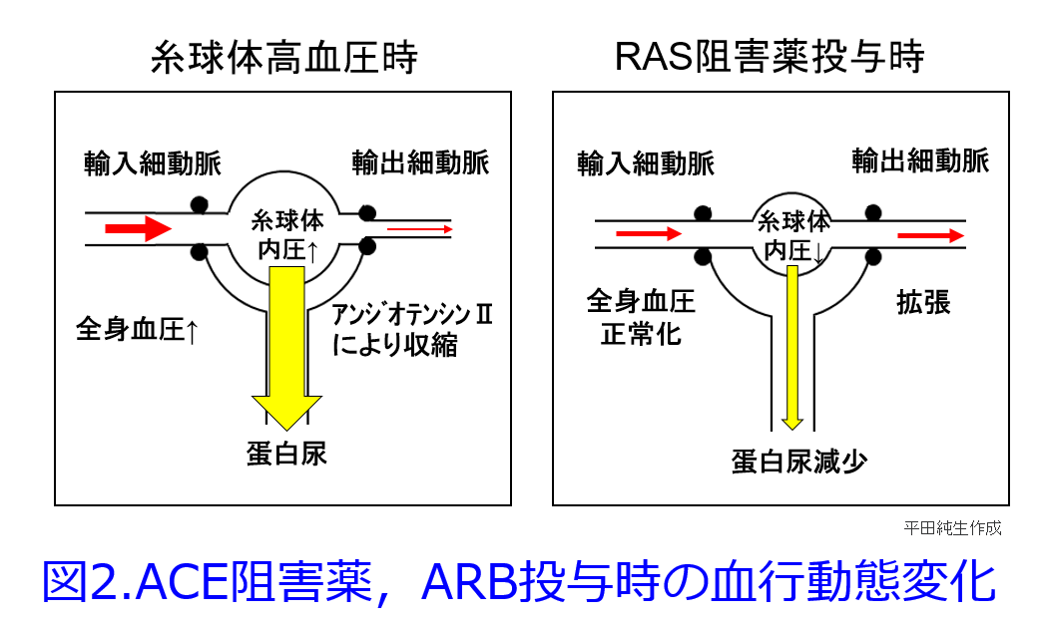 しかし休ませすぎると腎虚血によって急性腎障害になりやすい要注意の薬物なので、RAS阻害薬は蛋白尿のある患者にはとても効果的だが、蛋白尿のない症例ではうまく使わないと腎機能を悪化させてしまうことがある。NSAIDsは①輸入細動脈の血流減少によって腎前性急性腎障害の原因薬物になるだけではなく、②脱水時などにも連用すれば尿細管を栄養する輸出細動脈の血流が著明に低下すると重篤な尿細管壊死に至ることもあるし、③糸球体障害によるネフローゼをきたすこともあり、アレルゲン性の高い薬物であるため④アレルギー反応による尿細管間質性腎炎をきたすこともあるため、腎機能をよくする薬物にはなりえないのだ(図3)。
しかし休ませすぎると腎虚血によって急性腎障害になりやすい要注意の薬物なので、RAS阻害薬は蛋白尿のある患者にはとても効果的だが、蛋白尿のない症例ではうまく使わないと腎機能を悪化させてしまうことがある。NSAIDsは①輸入細動脈の血流減少によって腎前性急性腎障害の原因薬物になるだけではなく、②脱水時などにも連用すれば尿細管を栄養する輸出細動脈の血流が著明に低下すると重篤な尿細管壊死に至ることもあるし、③糸球体障害によるネフローゼをきたすこともあり、アレルゲン性の高い薬物であるため④アレルギー反応による尿細管間質性腎炎をきたすこともあるため、腎機能をよくする薬物にはなりえないのだ(図3)。
低栄養高齢者への低たんぱく療法の是非
炭水化物や脂肪はエネルギーを産生するとH2OとC2Oになるクリーンな栄養素だが、たんぱく質は尿素やクレアチニンといった老廃物、つまり燃えカスができる。このような尿毒素が腎不全になると蓄積して尿毒症を起こし、腎機能を悪化させる。老廃物の蓄積を抑えるためにはその発生源となるたんぱく質を制限すればよいのだが、制限しすぎると栄養状態が悪化する。CKD患者のほとんどが高齢者であり、加齢に伴い筋肉が脂肪に置き換わり、筋力が低下し活動が低下してエネルギーの消費をしなくなるから食事量が減少すると、蛋白異化が亢進してさらに筋肉量が減ってサルコペニアになってしまうというフレイルサイクルに陥ってしまう(図4)。 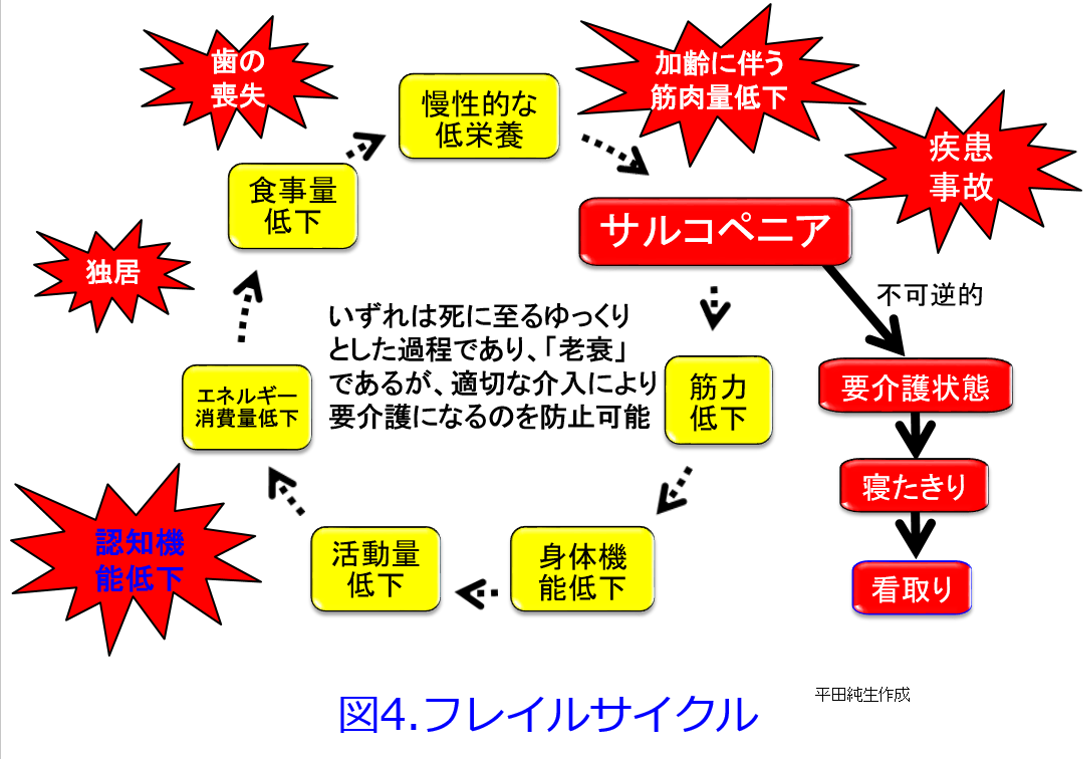 低栄養は免疫能の低下も引き起こすから肺炎の死亡率順位は加齢とともに上がってゆく(表1)。
低栄養は免疫能の低下も引き起こすから肺炎の死亡率順位は加齢とともに上がってゆく(表1)。 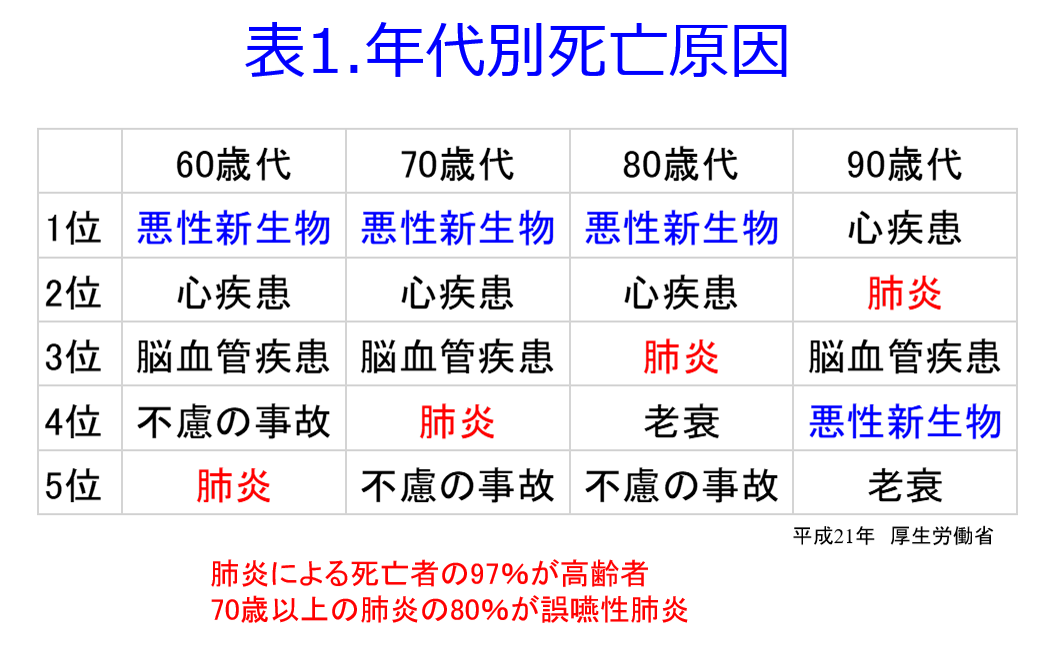 腎機能の悪化を防ぐにはたんぱく質摂取制限は重要な治療法ではあるが、低栄養状態の高齢者となると非常に悩ましい。一般的にはCKDステージ3aでは0.8~1.0 g/kg・標準体重/日、CKDステージ3b以降では0.6~0.8 g/kg・標準体重/日の摂取制限が推奨されている。高齢 CKD 患者においては、CKDステージ4~5 であっても十分な余命が見込まれる場合においてのみ、現状の BMI を維持すべき十分なエネルギー量を確保した上で,たんぱく質の摂取量を考慮する必要があるというところが妥当な落としどころであろう。現在の妥協点は高齢患者においても、0.8 g/kg・標準体重/日を目安にたんぱく質摂取制限が推奨されている。しかし高齢者が十分なエネルギー摂取ができれば体蛋白異化を防げて問題ないのだが、食欲の低下した高齢者に白米をたくさん食べていただくことには無理がある。筆者の個人的な考えではカロリーの多い中鎖脂肪酸(MCT)などをうまく活用していただくなどで、体蛋白の崩壊を防ぐ、あるいは後期高齢者・超高齢者では肉、魚、卵などの良質な動物性たんぱくは制限せずに、もちろんカリウムやリン値などには気を付けながら好きなものを何でも食べていただき、筋肉を減らさないようにしていただきたいと思っている。
腎機能の悪化を防ぐにはたんぱく質摂取制限は重要な治療法ではあるが、低栄養状態の高齢者となると非常に悩ましい。一般的にはCKDステージ3aでは0.8~1.0 g/kg・標準体重/日、CKDステージ3b以降では0.6~0.8 g/kg・標準体重/日の摂取制限が推奨されている。高齢 CKD 患者においては、CKDステージ4~5 であっても十分な余命が見込まれる場合においてのみ、現状の BMI を維持すべき十分なエネルギー量を確保した上で,たんぱく質の摂取量を考慮する必要があるというところが妥当な落としどころであろう。現在の妥協点は高齢患者においても、0.8 g/kg・標準体重/日を目安にたんぱく質摂取制限が推奨されている。しかし高齢者が十分なエネルギー摂取ができれば体蛋白異化を防げて問題ないのだが、食欲の低下した高齢者に白米をたくさん食べていただくことには無理がある。筆者の個人的な考えではカロリーの多い中鎖脂肪酸(MCT)などをうまく活用していただくなどで、体蛋白の崩壊を防ぐ、あるいは後期高齢者・超高齢者では肉、魚、卵などの良質な動物性たんぱくは制限せずに、もちろんカリウムやリン値などには気を付けながら好きなものを何でも食べていただき、筋肉を減らさないようにしていただきたいと思っている。
食物繊維の摂取は腎機能悪化を防ぐ
クレメジン?がインドールを吸着して糞便中に排泄することによって、尿毒素のインドキシル硫酸の産生を抑制して腎機能の進行を阻止することはよく知られている(図5)。 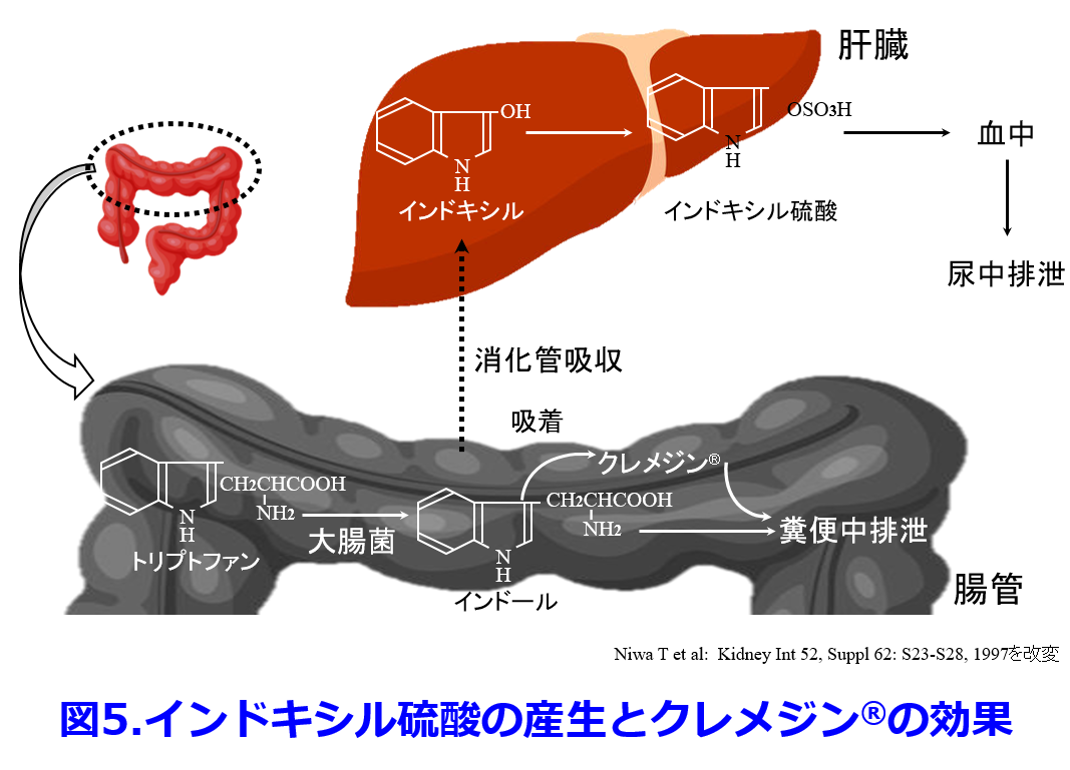 ただしこの図5でトリプトファンからインドールに変換する細菌は近年、大腸菌よりもBacteroides属がメインだといわれている。たんぱく質の摂取は窒素代謝産物の産生を助長し、その中には腎機能を悪化させる尿毒素も産生されている。以前に本HP内「わかりやすい細菌と抗菌薬の話」の第11回、12回で解説したようにインドキシル硫酸だけでなく、p-クレジル硫酸、トリメチルアミン-N-オキサイド(TMAO)の蓄積はいずれも死亡率を上げ、腎機能を悪化させたり、心血管病変を惹起する。そしてこれらすべての尿毒素の産生には腸内細菌が関わっており(図6)
ただしこの図5でトリプトファンからインドールに変換する細菌は近年、大腸菌よりもBacteroides属がメインだといわれている。たんぱく質の摂取は窒素代謝産物の産生を助長し、その中には腎機能を悪化させる尿毒素も産生されている。以前に本HP内「わかりやすい細菌と抗菌薬の話」の第11回、12回で解説したようにインドキシル硫酸だけでなく、p-クレジル硫酸、トリメチルアミン-N-オキサイド(TMAO)の蓄積はいずれも死亡率を上げ、腎機能を悪化させたり、心血管病変を惹起する。そしてこれらすべての尿毒素の産生には腸内細菌が関わっており(図6) 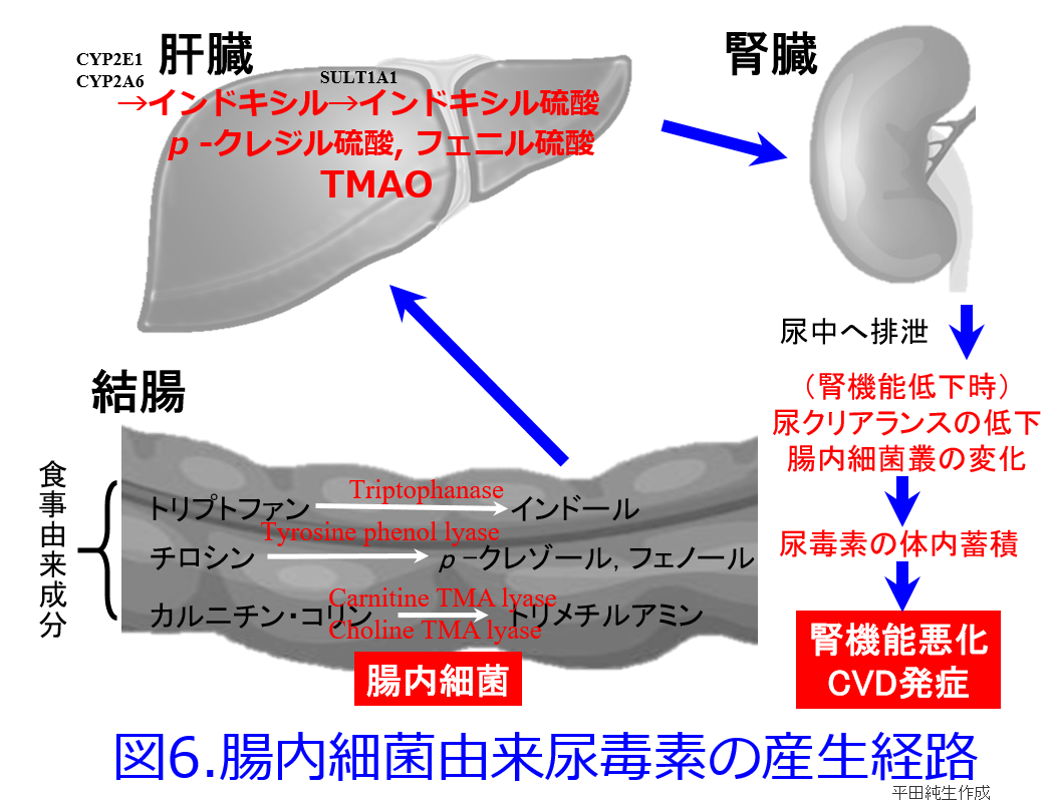 、便秘や肉食、食物繊維不足、肥満などによって尿毒素の産生はさらに助長される。
、便秘や肉食、食物繊維不足、肥満などによって尿毒素の産生はさらに助長される。
Mishimaら1)はアデニン誘発慢性腎不全のマウスに新規下剤のルビプロストン500μg/日を投与し効果を検証した。投与マウスでは腸液の分泌が増加し、腸壁の悪化・善玉菌の減少が改善した。TMAOやインドキシル硫酸などの尿毒素の蓄積も軽減し、BUNの上昇・尿細管間質障害・腎線維化が抑制された。腸内細菌叢の改善に伴ってインドキシル硫酸・馬尿酸・ trans-aconitateの血漿濃度が低下した。これによって腸内細菌叢・腸内環境の改善によって尿毒素の蓄積を抑制することによって腎障害の進行が抑制されたことが明らかになった。
筆者らも腎不全モデルマウスに浸透圧下剤でありプレバイオティクスであるラクツロースを投与するとインドキシル硫酸やp-クレジル硫酸濃度が低下するとともに腎機能悪化が抑制されたことを明らかにした。また腎不全モデルマウスのTGF-βのmRNA発現が低下し、腎線維化が抑制されたことも明らかにした2)。しかも興味深いことにラクツロース投与群ではインドキシル硫酸産生に関与し、肉類を多く摂取する米国人に多いBacteroides属が減少し、食物繊維分解作用が強く食物繊維を多く摂取する東南アジア人に多いPrevotella属が増加した(図7)。 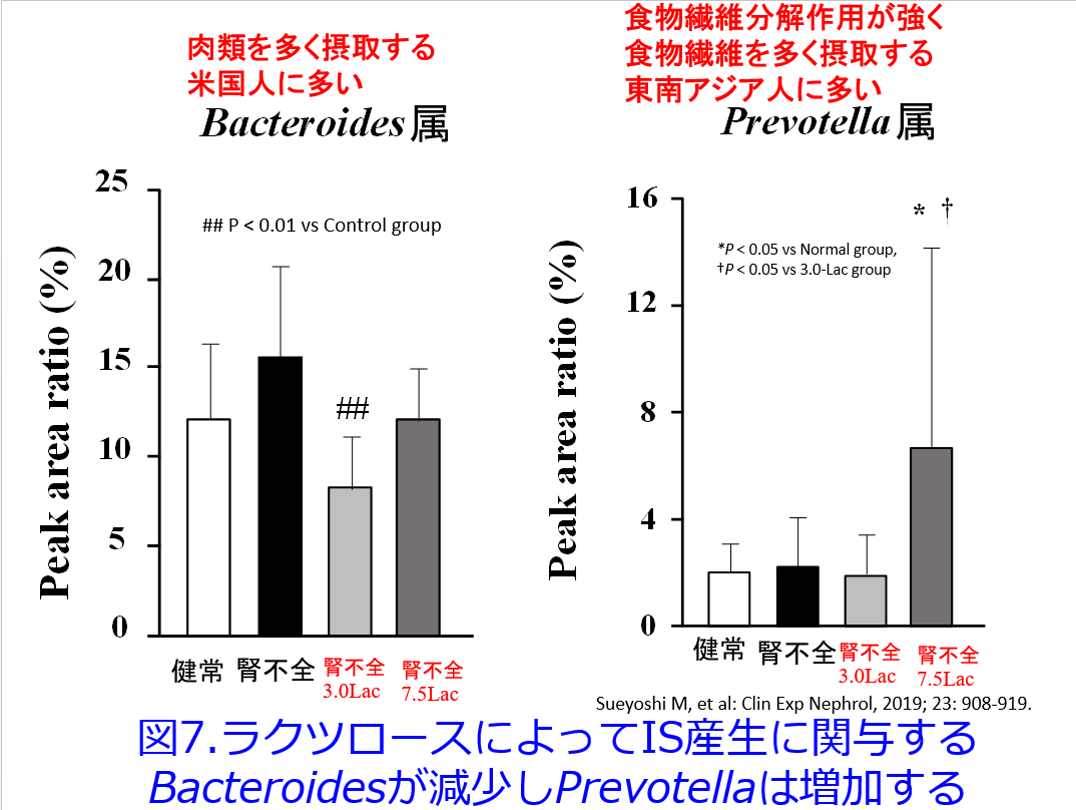
発展途上国の住民は、米国住民よりも腸内細菌叢の構成が多様で、腸管内に有益な微生物が多く存在するが米国に移住すると腸内細菌叢が変化し肥満や慢性疾患のリスクが高まることが知られている3)。さらにPrevotella属が多いタイプには認知症患者がいない4)、Prevotella属が有意に減少すると潰瘍性大腸炎が再燃しやすい5)などの報告もある。
便秘が腎機能を悪化させ透析導入を増やすことも明らかにされているが6)、以前、保存期CKD患者に大黄甘草湯を投与すると腎機能の悪化を抑制できたという報告があったが7)、これは個人的には下剤によってたんぱく質の吸収を抑える低たんぱく療法の一種だと思っていたが、ひょっとすると便秘を改善することによる腸内細菌叢改善作用だったのかもしれない。単に便秘改善だけではなく腸内細菌叢の改善あるいは多様化が腎機能悪化に関与していると筆者は考えている。21世紀以降、DNAシーケンシング分析とそのメタゲノミクスへの応用の技術的進歩は目覚ましく、複雑な細菌叢を定量化し、それらが人間の健康と病気に与える影響の解明に貢献している。腸内細菌叢の解明によって腸脳連関や腸腎連関に関する報告も増加しつつある。
腎機能正常者1,630人を6年追跡し、CKD発症率と食物繊維摂取量の三分位との関連についてみた報告では8)、総繊維摂取量の最低三分位と比較して総繊維摂取量最高の被験者のORは0.47(95% CI 0.27、0.86)。さらに、総繊維摂取量が5 g /日増加するごとに、CKDの発症リスクが11%減少したことが報告されており、交絡因子を調節しても結果は変わらず、特に野菜・豆類が良いそうだ。ということで、腎機能を悪化させない決め手は尿毒素を増やさない、低たんぱく食だけでなく、食物繊維やプレバイオティクス、プロバイオティクスの摂取による腸内細菌叢の改善による尿毒素産生低下かもしれない。
高カリウム血症には気を付けて!
このように「食物繊維は腎機能悪化を防ぐ」ことを聞いて、安易に高齢者や腎機能低下患者に野菜や果物の摂取を推奨しないでいただきたい。腎機能低下患者では高カリウム血症が起こりやすく、高カリウム血症を助長するRAS阻害薬を服用している患者が非常に多いからだ。聞くところによると、ある市ではカリウム摂取は血圧を下げるので、糖尿病やCKDを合併した高齢者に保健婦さんや栄養士さんが野菜・果物の摂取を勧めているそうだ。もしも心不全などでRAS阻害薬だけでなくスピロノラクトンやエキサセレノンなどのMRAが併用されている高齢患者では突然死のリスクになる。それとST合剤に含まれるトリメトプリムも高カリウム血症のリスクが非常に高い。ケールを主成分とする青汁もカリウム含量が非常に高いため、腎機能低下患者にはNGだ。難消化性デキストリンなどのカリウムを含まない水溶性食物繊維サプリメントやカリウムを含まない不溶性繊維サプリメントの方が安全なので、これらのことをよく知ってうえで患者指導にあたっていただきたい。
引用文献
1)Mishima E, et al: J Am Soc Nephrol , 2014
2)Sueyoshi M, et al: Clin Exp Nephrol, 2019; 23: 908-919
3)Vangay P, et al: Cell 2018; 175: 962-972 PMID: 30388453
4)Saji N, et al: Sci Rep 2019; 9(1):1008. doi: 10.1038/s41598-018-38218-7.
5)北江博晃, GI Week 2021
6)Sumida K, et al: J Am Soc Nephrol 28: 1248-1258, 2017
7)Akamatsu A, et al: 和漢医薬学雑誌5:1-12, 1988
8)Mirmiran P, et al: Br J Nutr 119: 479-485, 2018

