平田の薬剤師塾 開催スケジュール
◆第72回 6月11日(木)特別講座 お申込はこちらから
はじめての学会発表・論文作成ゼミナール
◆第73回 6月18日(木)初級者編 お申込はこちらから
透析患者の薬物療法~CKD-MBD~
ミニレビュー:薬剤師でも知っておきたい透析患者の栄養管理
◆第74回 6月25日(木)中級者編 お申込はこちらから
透析患者の薬物適正使用~腎性貧血を中心に~
※お申し込み期限は講演会開始直前までとなります。
お申し込みの際は 免責事項 をご確認のうえお手続きください。
2026年7月16日開催「平田の薬剤師塾」ご案内
2026年7月16日(木)開催の平田の薬剤師塾のお知らせです。
◆第76回「平田の薬剤師塾」中級者コースのテーマは
「抗菌薬適正使用の理論と実践 実践編」です。
腎
お申し込みは こちら から
【申込期限:講演会開始直前まで】
【定員:300名】
お支払いが完了していれば、開始直前でもご視聴いただけます。また、受講者の方は講演終了後、数日後から1週間、オンデマンド配信にて繰り返しご聴講いただけます。あわせて、講演終了後に講演スライドをお送りいたします。
2026年7月9日開催「平田の薬剤師塾」ご案内
2026年7月9日(木)開催の平田の薬剤師塾のお知らせです。
◆第75回「平田の薬剤師塾」初級者コースのテーマは
「抗菌薬適正使用の理論と実践 序論」です
腎
お申し込みは こちら から
【申込期限:講演会開始直前まで】
【定員:300名】
お支払いが完了していれば、開始直前でもご視聴いただけます。また、受講者の方は講演終了後、数日後から1週間、オンデマンド配信にて繰り返しご聴講いただけます。あわせて、講演終了後に講演スライドをお送りいたします。
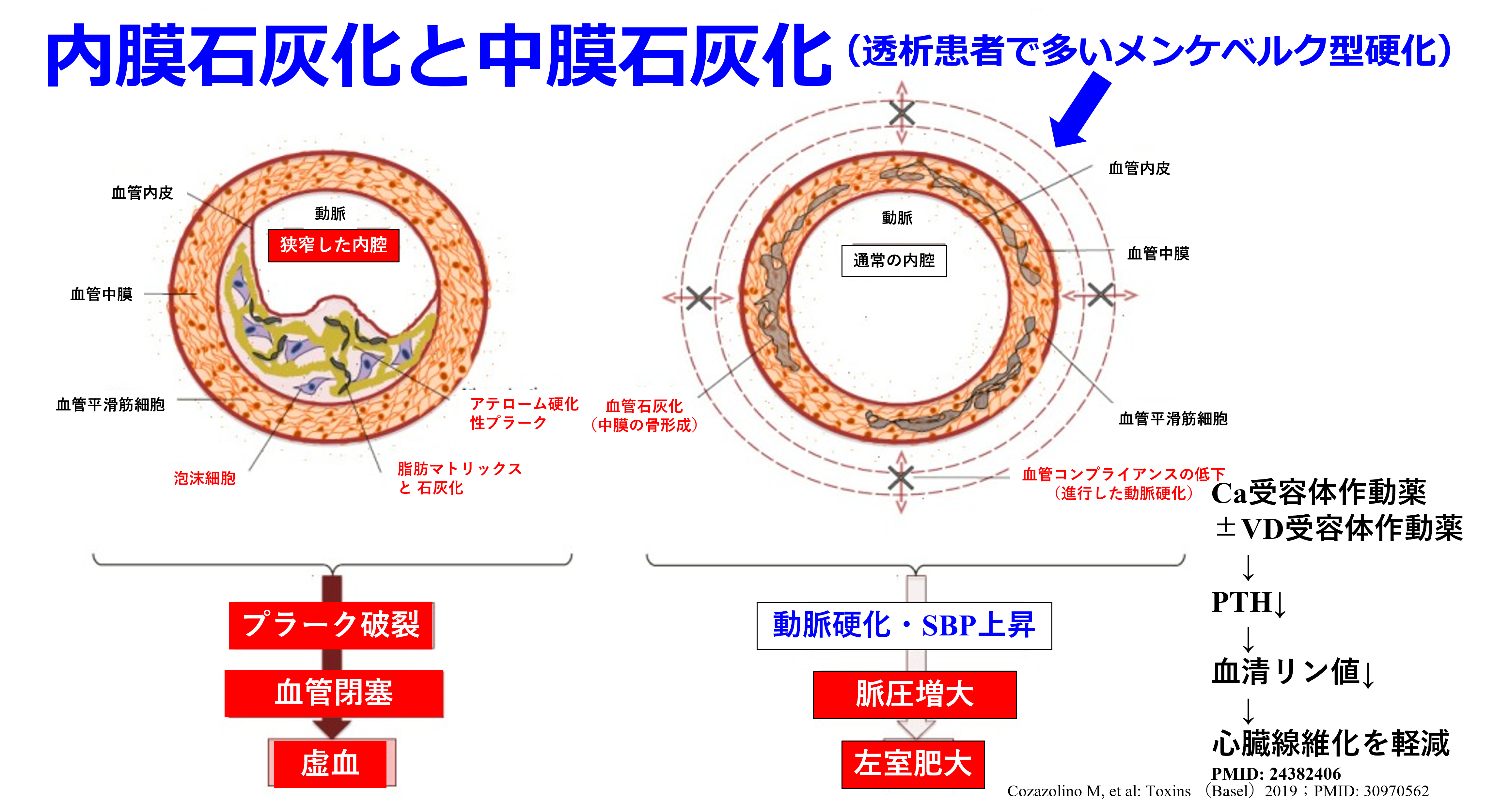
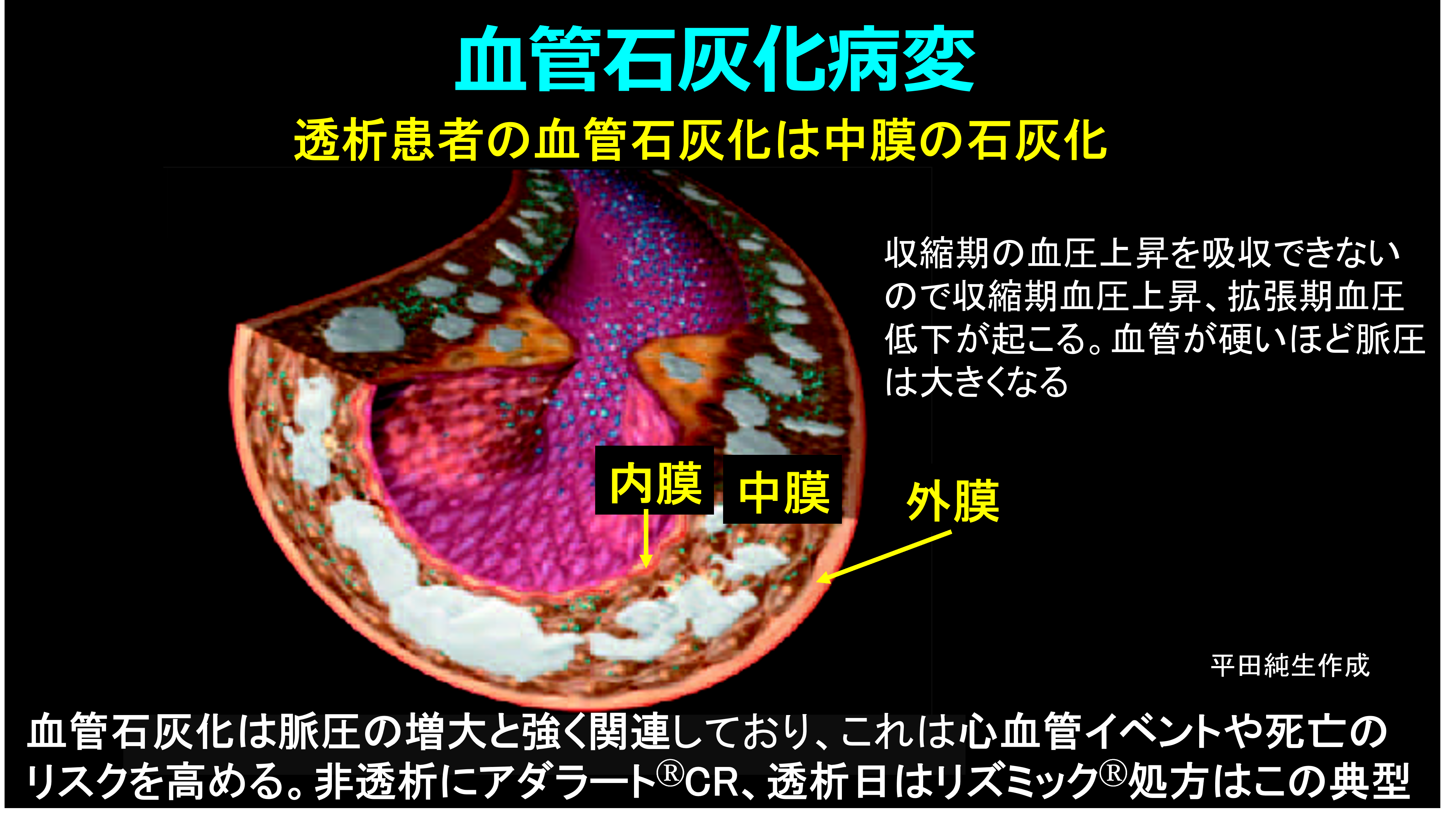
同じ患者に降圧薬と昇圧薬が処方されたら、新人薬剤師は混乱してしまうだろうね。でも透析患者ではふつうにみられることだ。結論から言おう。透析患者の多くは血管石灰化が進行しており、脈圧の増大と強く関連しているからだ。脈圧=収縮期血圧-拡張期血圧だけど、これは心機能の低下した後期高齢者に多いが、透析患者ではこれが若年者でも起こりやすく、心血管イベントや死亡のリスクを高める重要な要因になっている。
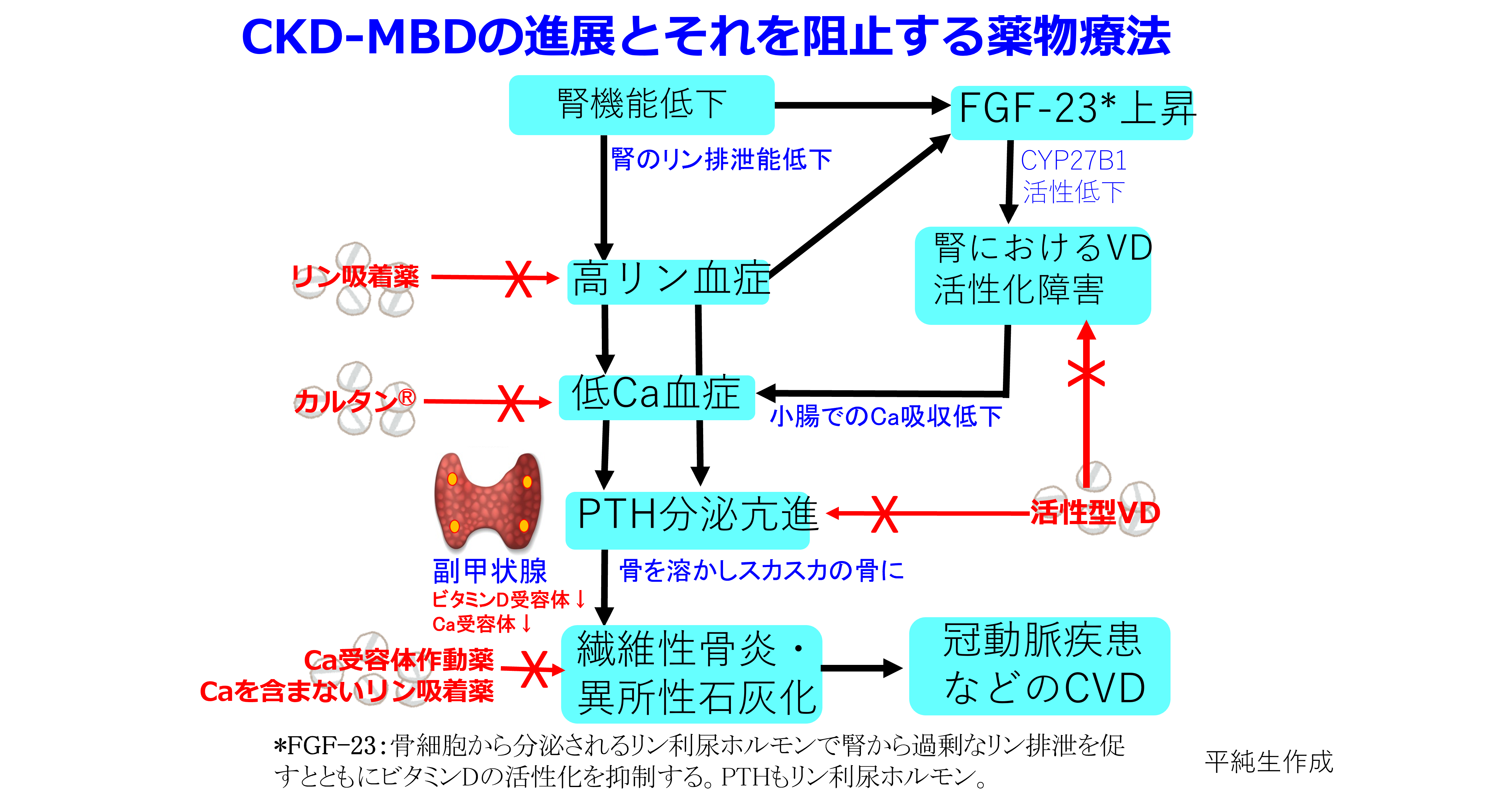
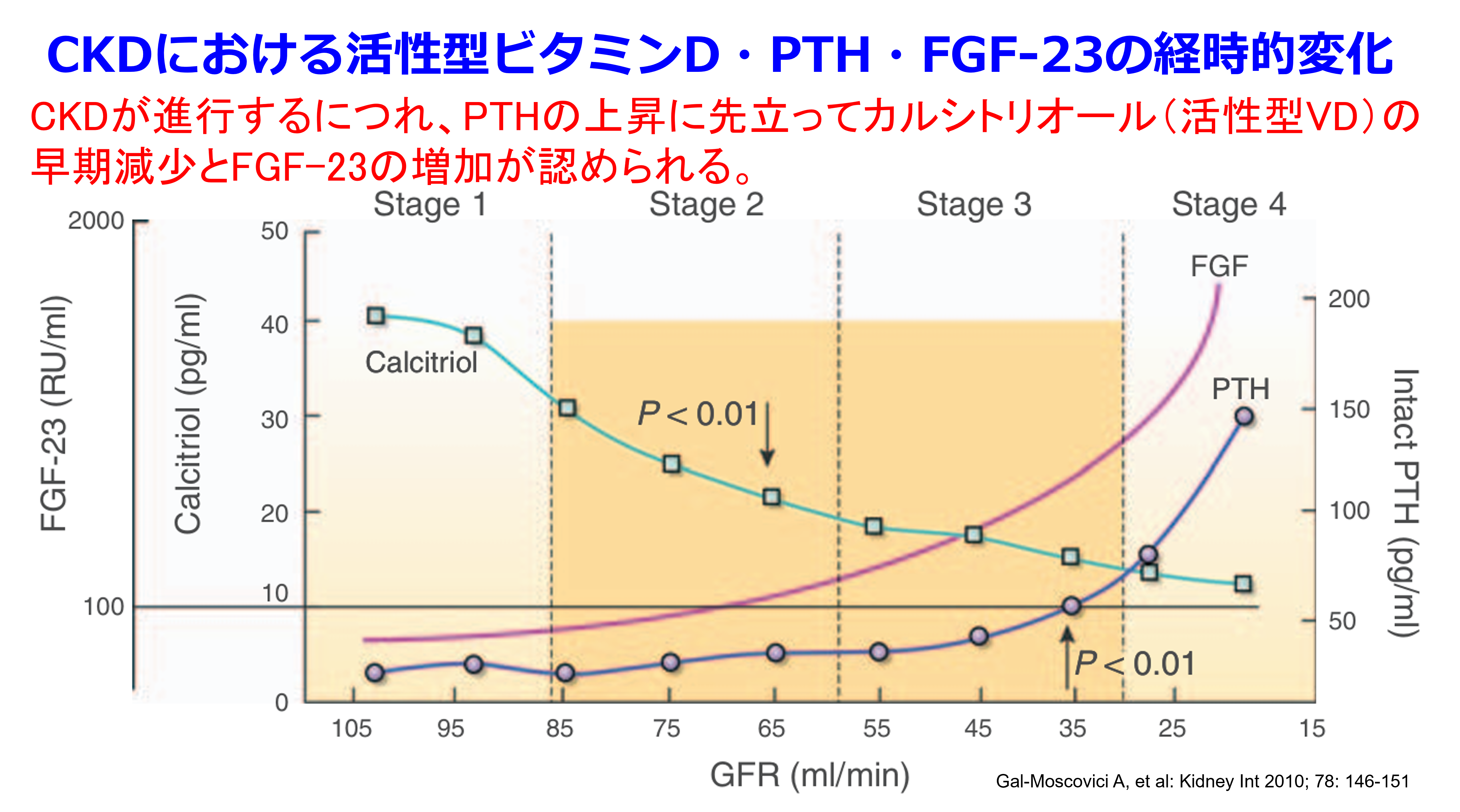
その原因はCKD-MBD(慢性腎臓病に伴う骨・ミネラル代謝異常)によることが多い。腎機能が低下すると、腎におけるリン排泄能が低下しリン利尿ホルモンのFGF-23の産生が亢進し、腎におけるビタミンDの活性化を障害して高リン血症・低Ca血症状態が持続する。そのためPTHの分泌が亢進して骨を溶かして血清Ca値を上げるから骨がスカスカになって線維性骨炎になり、血管では石灰化が亢進する。健常者でも内膜の石灰化は起こるが透析患者の血管石灰化は血管の中膜にヒドロキシアパタイト、つまり骨ができる(メンケベルク型の動脈硬化)。血管が骨のように硬くなるから高血圧は必発!これを防ぐにはPTHが上がらないようにリン・Caのコントロール、そしてPTHをオルケディアⓇのようなCa受容体作動薬(カルシミメティクス)と活性型ビタミンD(VD受容体作動薬)によって下げるけど、これらの治療がうまくいっていない方は動脈の弾力性が全く失われる。だから心収縮によって生じた圧を動脈が吸収しきれない(血管進展性が不良になっている)から収縮期血圧は非常に高くなるが、その結果、拡張期血圧は低くなって脈圧が増大する。透析中に体外循環・除水によって循環血漿量が減少すると血管コンプライアンスが低いので、一転して著明な低血圧になる。低血圧ショックにならないよう、昇圧薬を投与せざるを得なくなるんだ。CKD-MBDの新ガイドライン2025ではPとCa管理はPTH管理より優先し、Ca 9.5未満、P 5.5mg/dL未満と厳しくなったことも知っておこう。
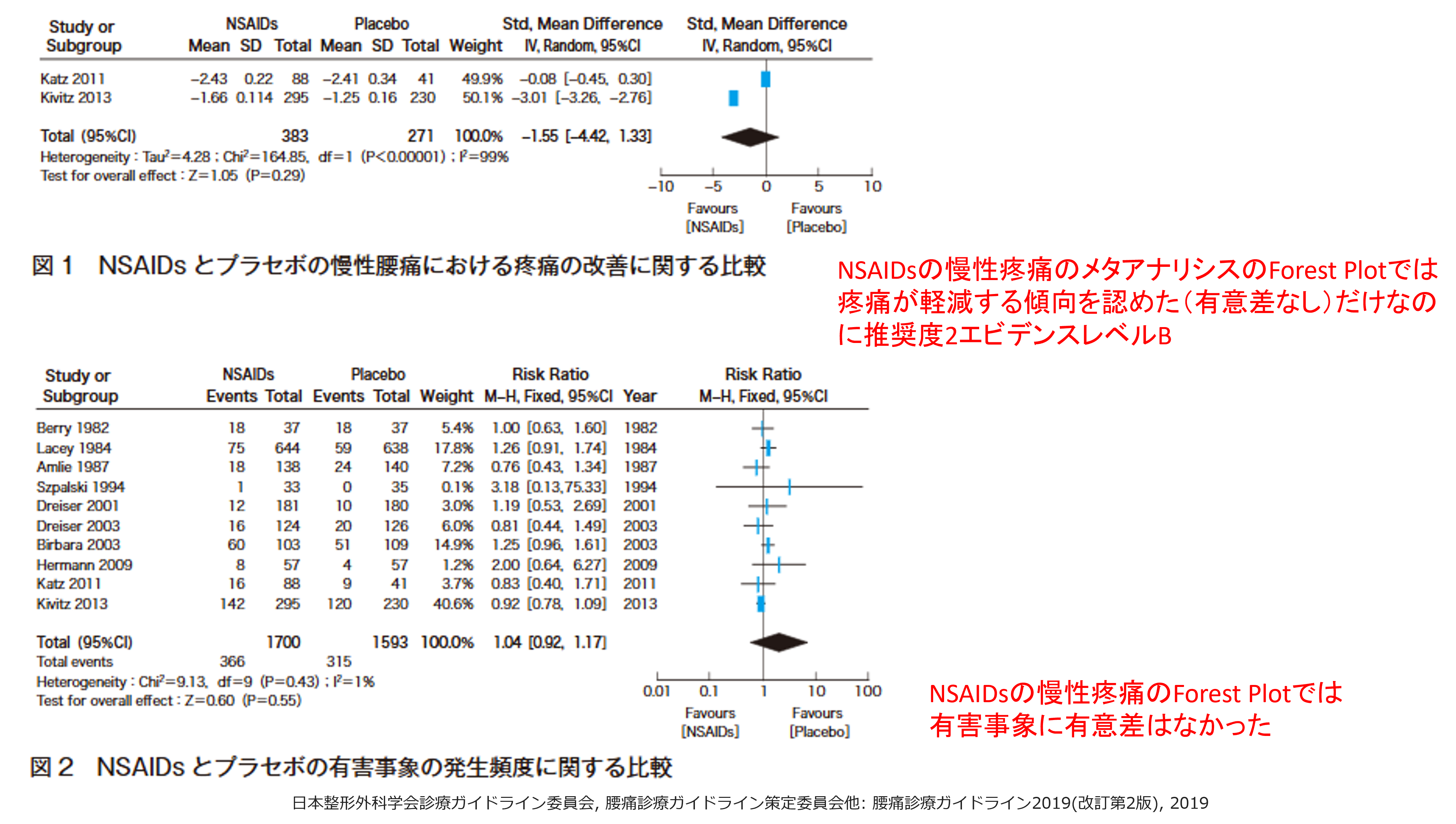
腰痛診療ガイドライン2019 改訂2版ではノイロトロピンⓇについては1977~1987年に行われた日本人の書いた5本の論文が収載されていますが、5報中、急性・慢性腰痛の疼痛を有意に改善したのは1977年の1報のみ。しかも5報で100%のうち5.4%しか寄与していないノイロトロピンⓇ使用者31名のみの論文です(図6)
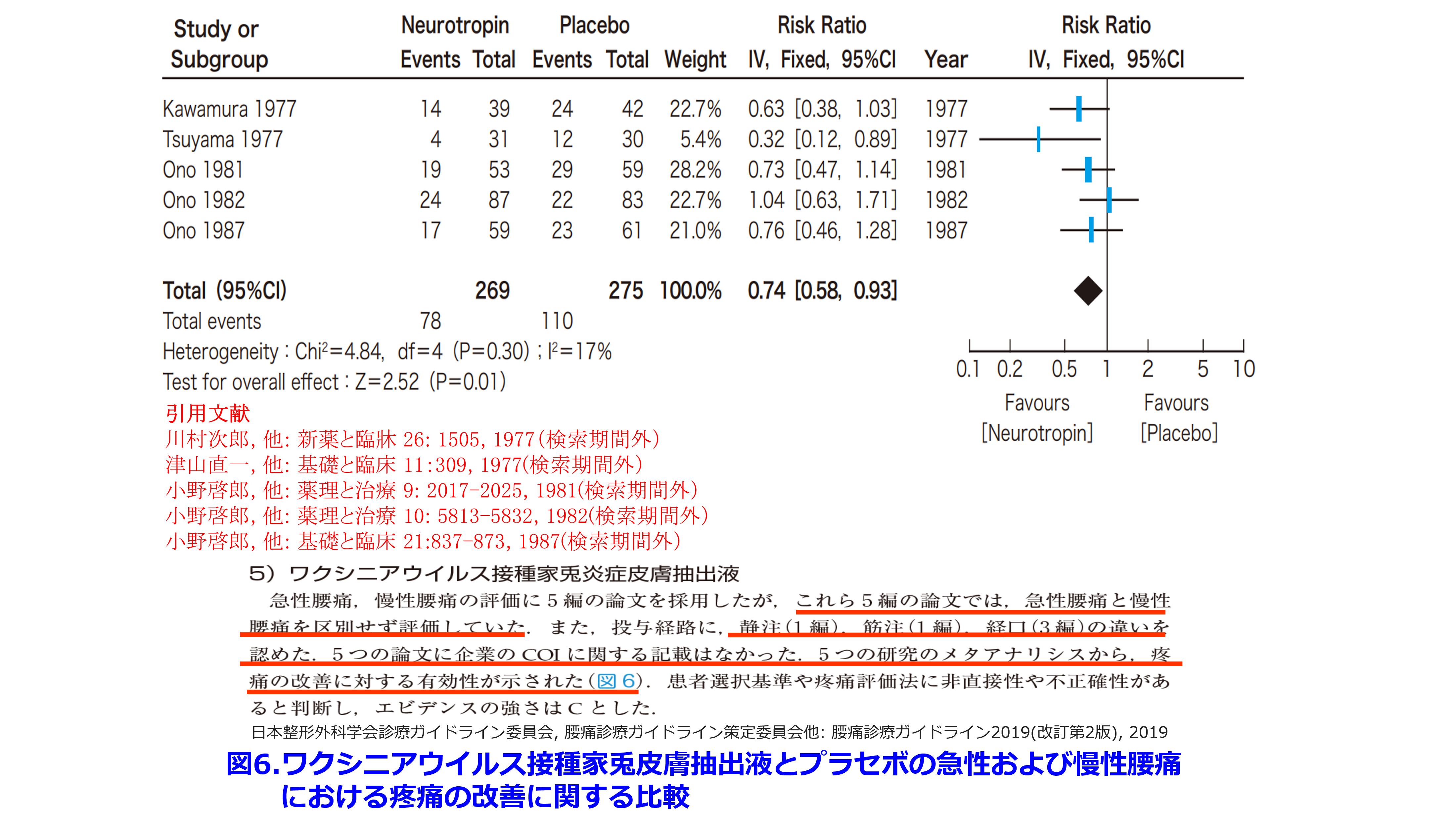
図6では、有効であったという論文はTsuyama1977とありますが、引用文献を見ると日本語で、しかも基礎と臨床(検索期間外)となっております。ちなみに「基礎と臨床」という雑誌はメーカーと医師が共同して「○○の使用経験、臨床効果」など主観的判断で薬効を評価するようなレベルの低い雑誌で、毎月発行され、その1冊が400ページもあるメーカーのお抱え雑誌で、複数査読性雑誌ではないのではないでしょうか。だって「○○の使用経験」という論文ってタイトル名だけで、まずタイトルだけでまともな査読者はリジェクトするでしょ?同じ刊には「腰痛症におけるポンタールⓇの使用経験」という論文がありました。ポンタールⓇはロキソニンⓇが販売される前の同じメーカーの主力NSAIDでしたが、この論文は当然ですが腰痛診療ガイドライン2019のシステマティックレビュー(SR)論文の対象にはなっていません。ノイロトロピンⓇのエビデンスを示した図6のその他の論文もすべて和文でClinical Question2「腰痛に薬物治療は有用か」という章の中で和文論文は奇異なことに、このノイロトロピンⓇに関する非常に古い論文5報のみで、その他はすべて英語論文でした。これらのタイトルはすべて二重盲検比較試験とされていますが、今だったら二重盲検比較試験を和文で書く研究者はいないと思います。なんで「複数査読制の英文誌に投稿しなかったの?」と思ってしまいます。このようなレベルの低い論文でシステマティックレビューをしたガイドラインって信頼できるのでしょうか?1980年前後って論文執筆者のCOIなんか調べていないのに、こんな和文論文を採用できるのでしょうか?ノイロトロピンⓇは副作用の少ない薬であることは認めますが、トラマドールと同等でアセトアミノフェンよりもエビデンスレベルが高いことが不思議でなりません。ちなみに2018年に刊行された慢性疼痛治療ガイドラインではアセトアミノフェンは1A(使用を強く推奨する)なのですから。「このガイドラインの問題点」は山ほどありますので、まとめてみました。このガイドライン作成委員の先生方、反論をいただければ幸いです。納得できるデータを見せていただければこの意見を撤回し謝罪させていただきます。


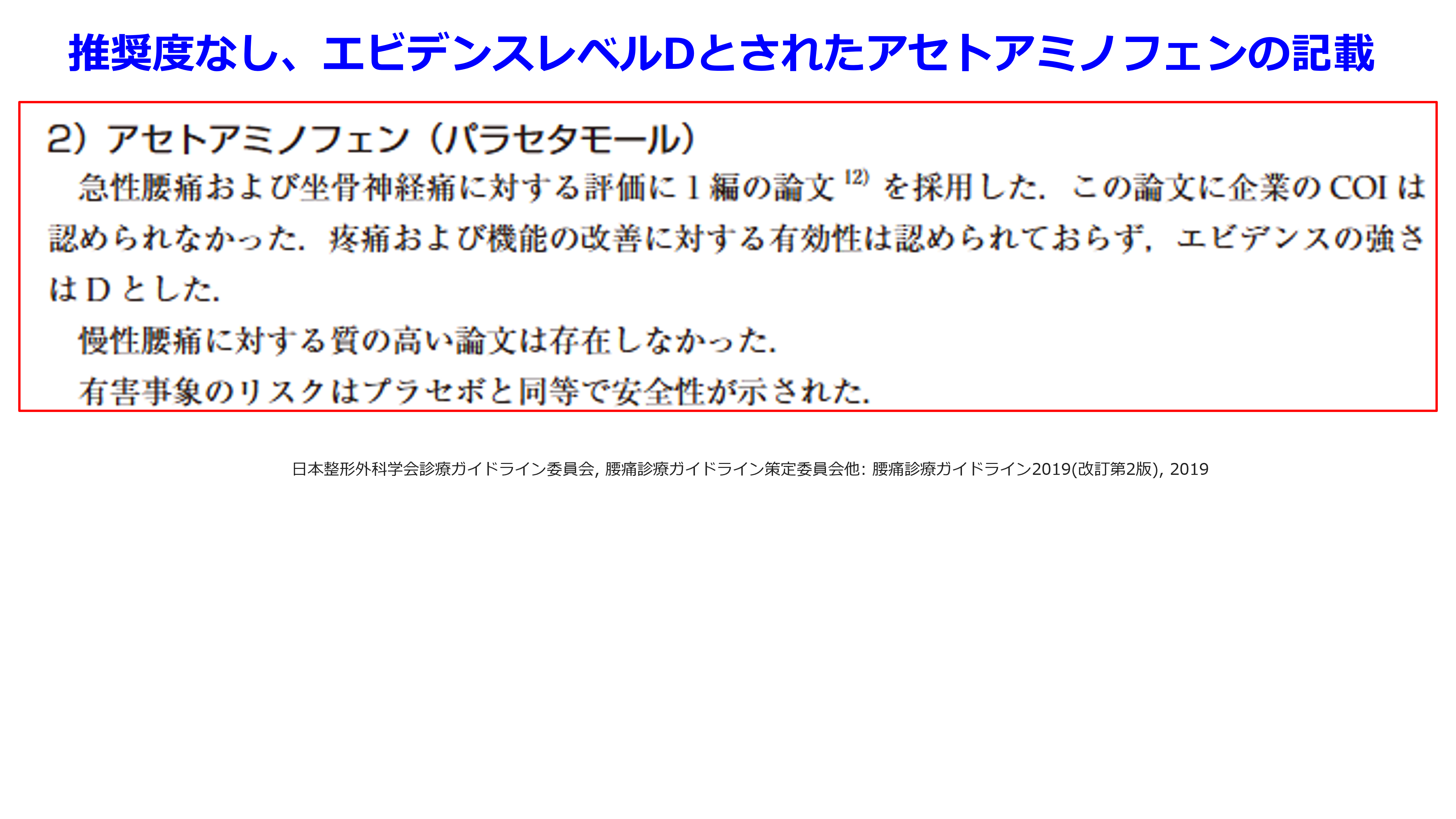
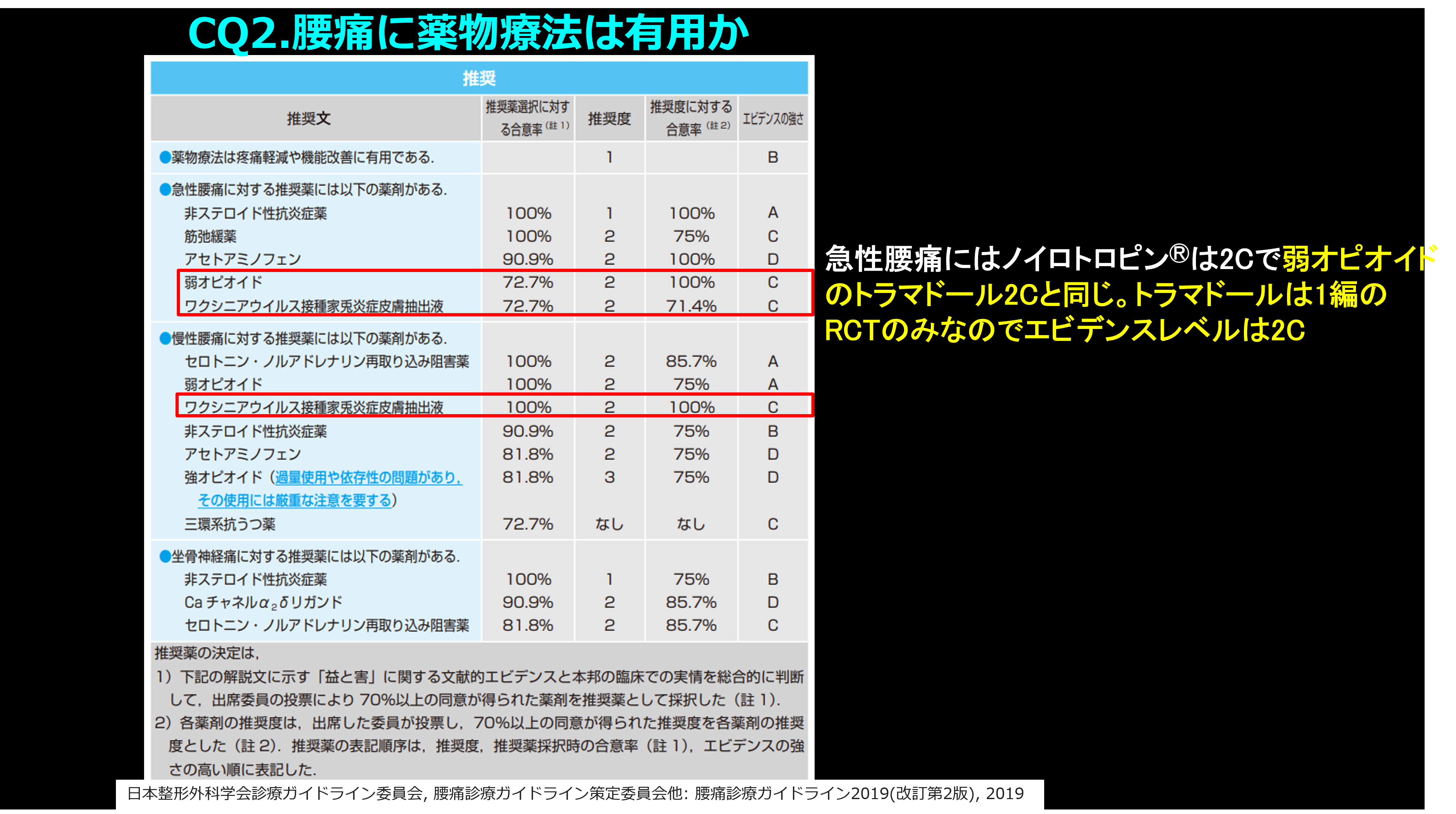
腰痛診療ガイドライン2019 改訂2版で急性腰痛にはNSAIDsは1A(1は推奨度、Aはエビデンスレベル:図1, 2)で、アセトアミノフェンは2D(推奨度の合意率は100%になっています)で、これに関しては異論ありません。急性腰痛に関してはアセトアミノフェンの1つの論文では有効性は認められなかったのですから。ただし日本でのみ承認されているノイロトロピンⓇの2C(トラマドールと同じ2C)には大きな違和感があります。有効成分はワクシニアウイルス接種家兎炎症皮膚抽出液(天然痘ワクチンを投与して炎症を起こしたウサギの皮膚抽出液)とされていますが、単一の有効成分は同定されておらず、急性腰痛の推奨度2Cの合意率は71.4%と低いのです(CQの表)。ガイドライン作成委員の投票により投票者の7割以上の同意の集約をもって全体の意見(推奨決定)としていますが、7割以上の同意が得られなかった場合は、投票結果を示したうえで十分な討論を行ったのち、再投票を行ったとあるので、71.4%はぎりぎりセーフなのでしょうか?(表)
ノイロトロピンⓇ注は1950年、錠剤は1988年に発売されていますが、僕が薬剤師をやっていたころ、「副作用は全くないけど、プラセボ効果以外で著効したことがない鎮痛薬」だと思っていました。みなさん、本当にこの薬は効いてますか?過去にもクレスチン、レンチナン、アバン、カラン、ノイキノンなど爆発的に売れたけれども消えていった薬って、たくさんありましたよね。共通点は副作用はないけど、まったく効かない薬。ノイロトロピンⓇは「副作用がきついけど、NSAIDsを欲しがる」患者さんにはプラセボ効果を狙えていい薬かもしれないと思いますが、本当に効くの?本当に利用価値があるの?少なくとも僕の知っている医療者はみんな効かないといっています。

平田のX「ケレンディアⓇが待望の慢性心不全への適応を取得」
ケレンディアⓇ(フィネレノン)は非ステロイドミネラロコルチコイド受容体拮抗薬(nsMRA: Non-steroidal Mineralocorticoid Receptor Antagonistだから、これからはミネラルじゃなくってミネラロと呼びましょ)が昨年12月22日に慢性心不全への適応が追加。ただし本剤投与開始時に重度の腎機能障害(eGFR25mL/min/1.73m2未満)のある患者には禁忌になっている(開始時に25だよ)。心不全領域でRAS阻害薬+MRAで心配だった高カリウム血症がMRAをフィネレノンに変更すればあまり気にしなくても済むようになったのは朗報に違いない。
フィネレノンはDKDのアルブミン尿を30~40%低下させるので、RAS阻害薬+ SGLT2阻害薬を使ってでもアルブミン尿(+)ならフィネレノンを併用が推奨されるが、非DMのCKDではまだ適応がないのは残念だ。いまだにスピロノラクトンやエプレレノンを高カリウム血症に気を付けながら、使わなくてはならない。というかRAS阻害薬と併用することが多いので、カリウム抑制薬なしでタンパク尿陽性CKD患者には怖くて使えないのが現実かもしれない。
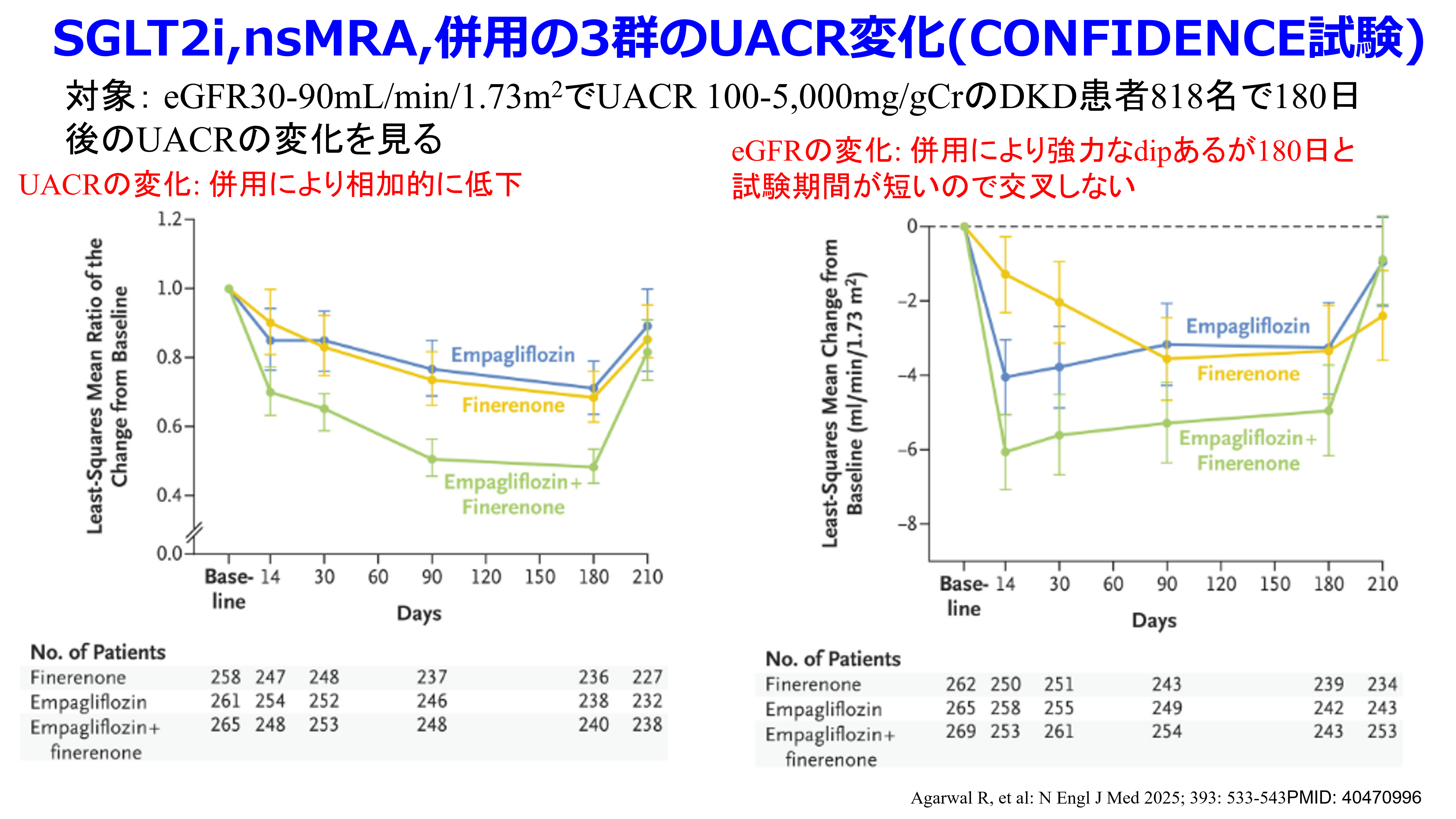
ここでフィネレノンの特徴についておさらいしておこう。①nsMRAだからステロイド骨格がないのは当然だが、さすがニフェジピンを作ったバイエル。なんとジヒドロピリジン骨格を持っている。②他のMRAは弱いながらも降圧作用・利尿作用があるが、フィネレノンには利尿降圧作用は期待できない。でもこれは心不全で併用されるARNIによる過降圧の懸念を考えると利点かもしれない。③尿中アルブミン尿の低下作用は目を見張るものがあり、SGLT2阻害薬との併用は相加的(CONFIDENCE試験)で、しかも心不全入院、心血管死を有意に低下してくれる(FIDELIO-DKD試験) そして最大の特徴は④高カリウム血症を起こしにくいこと。心エンドポイントのFIGARO試験で血清カリウム値は0.16mEq/Lのみの上昇のみ、腎エンドポイントのFIDERIOで血清カリウム値は0.25~0.3mEq/Lのみの上昇のみだったので、高カリウム血症の心配がほぼなくなった。SGLT2阻害薬の併用はさらに高カリウム血症になりにくいというのも心強い!



平田のX「CKD-MBDガイドライン2025ようやく公開」
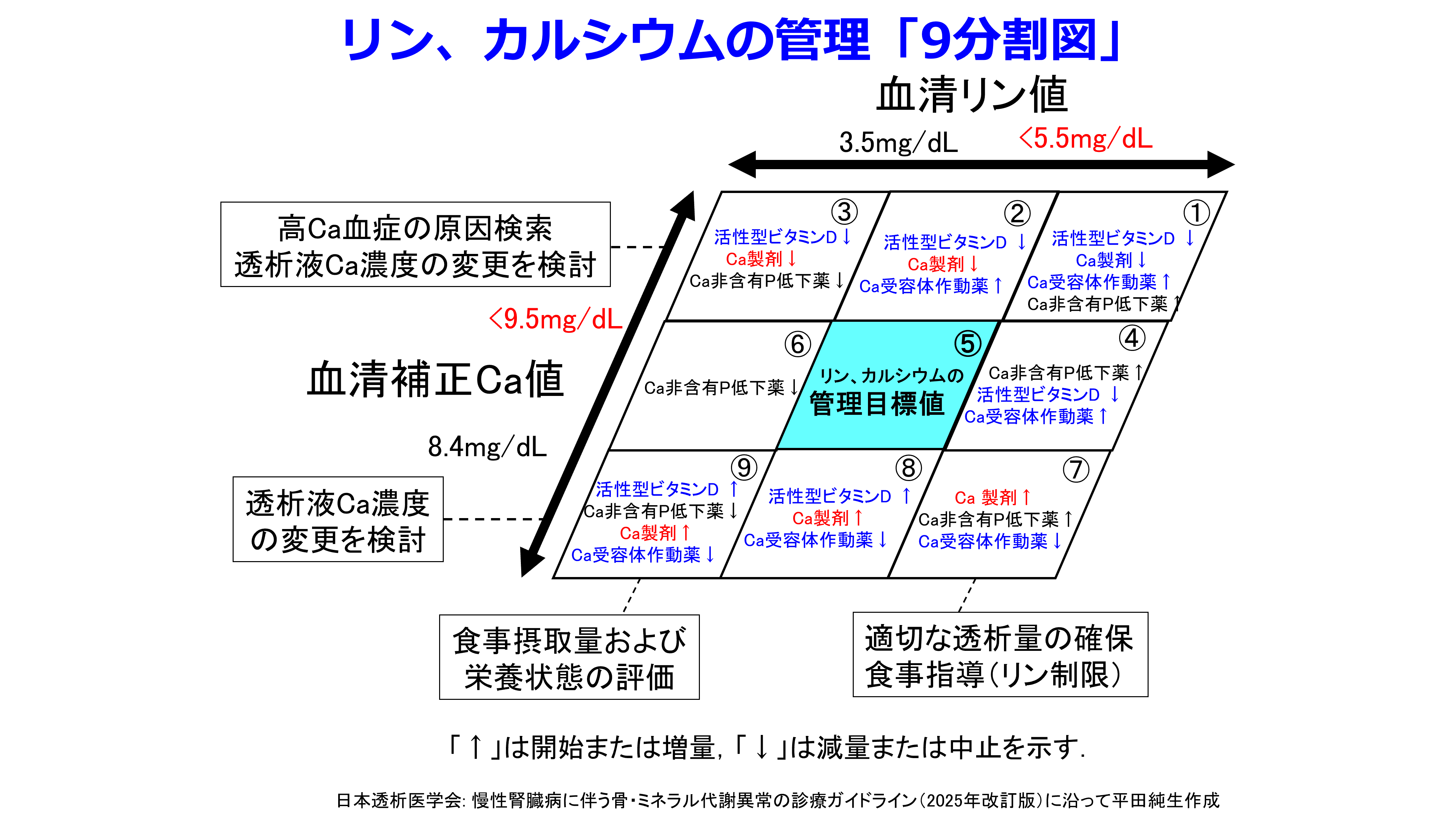
日本透析医学会の慢性腎臓病に伴う骨・ミネラル代謝異常の診療ガイドライン(2025年改訂版)はいったいいつ出るのだろうと思ってた。依頼原稿の締め切りが近づいているが、新しいリン、Ca、intact PTHの管理目標値が不明のままじゃ書けないので大いに困ってたが、透析医学会誌に掲載されないまま、2026年になる直前、12月26日に公開された。2012年以来の改訂、つまり13年ぶりの改訂?通常は5~6年おきにガイドラインは改訂されるはずなんだけど、この学会は遅い。腎性貧血ガイドラインも2016年以来改訂されていない。
2025年版の変更点を要約すると
①血清リン値(0未満から5.5mg/dL未満に)、血清補正Ca値(10.0mg/dL未満から9.5mg/dL未満に)は以前より管理目標が厳しくなった。
②前ガイドラインではP>Ca>PTH の順で管理の優先順位を示したが,今回はPとCaの間に優劣をつけないがP, Ca管理はPTH管理より優先されることになった。
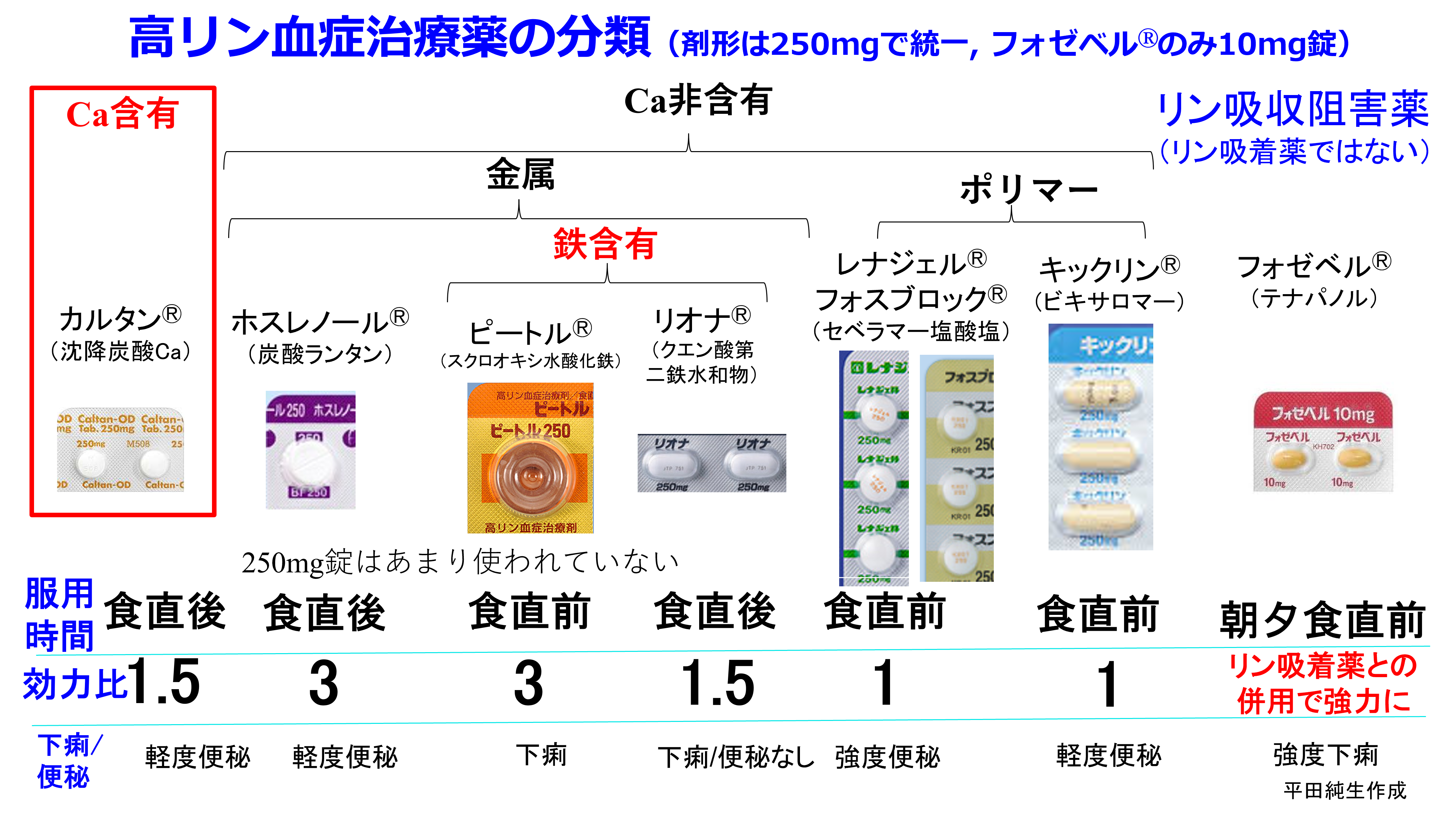
③横山啓太郎先生作成の9分割図はとても使いやすいので、変更点を赤字にしている。低カルシウム血症気味になれば「炭酸カルシウムの食間投与」から他のCa剤の使用も可能になった。ガイドラインの図ではシナカルセトからカルシミメティクスに変更されているが、僕はCa受容体作動薬を用いた。活性型ビタミンDからVDRAに変更されたが僕はそのまま活性型ビタミンDにしている。これらは青地で書いている。
これからじっくり読み込んで、細部まで理解したい。
昨年、出版される予定の2冊が遅くなり、今年はそれらを含めて4~5冊出版されそうです。平田の薬剤師塾No2(じほう)、透析患者の薬剤ポケットブック(メディカ出版)、高齢者の薬ワースト30/ベスト10(中外医学社)、学び直し 薬物動態学(仮: 金芳堂)などです。

平田のX「高齢者の帯状疱疹の痛み止めにロキソニンを使わないで」
帯状疱疹の痛み、つまり皮疹による痛み(ヒリヒリ,チクチク,ピリピリ)と帯状疱疹後神経痛PHN(ピリピリ,ジンジン,ズキズキ,チカチカ,キリキリとうずくような痛み、焼けつくような痛み、締め付けられる痛み、電気が走るような痛み、肌に何かが貼り付いたような違和感)は重複することもあるが、ちょっと違う。帯状疱疹そのものの痛みでは炎症や痛みを一時的に和らげるためにNSAIDsやアセトアミノフェンを使うことが推奨されているようだ(帯状疱疹診療ガイドライン2025)。これが長引いて発症するPHNには通常の痛み止めのNSAIDsやアセトアミノフェンは効かないので、リリカ、タリージェや神経ブロックによって治療する。
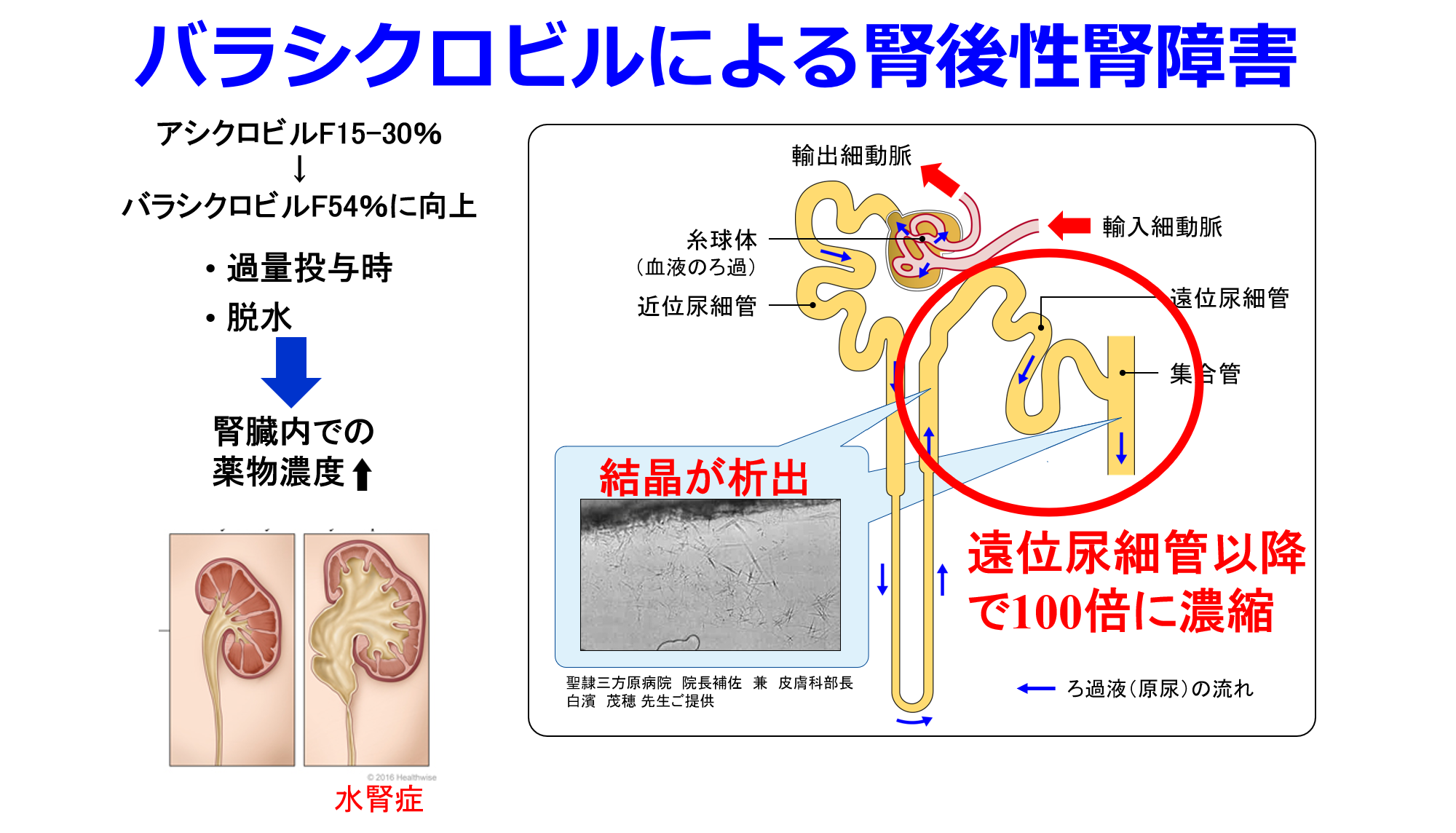
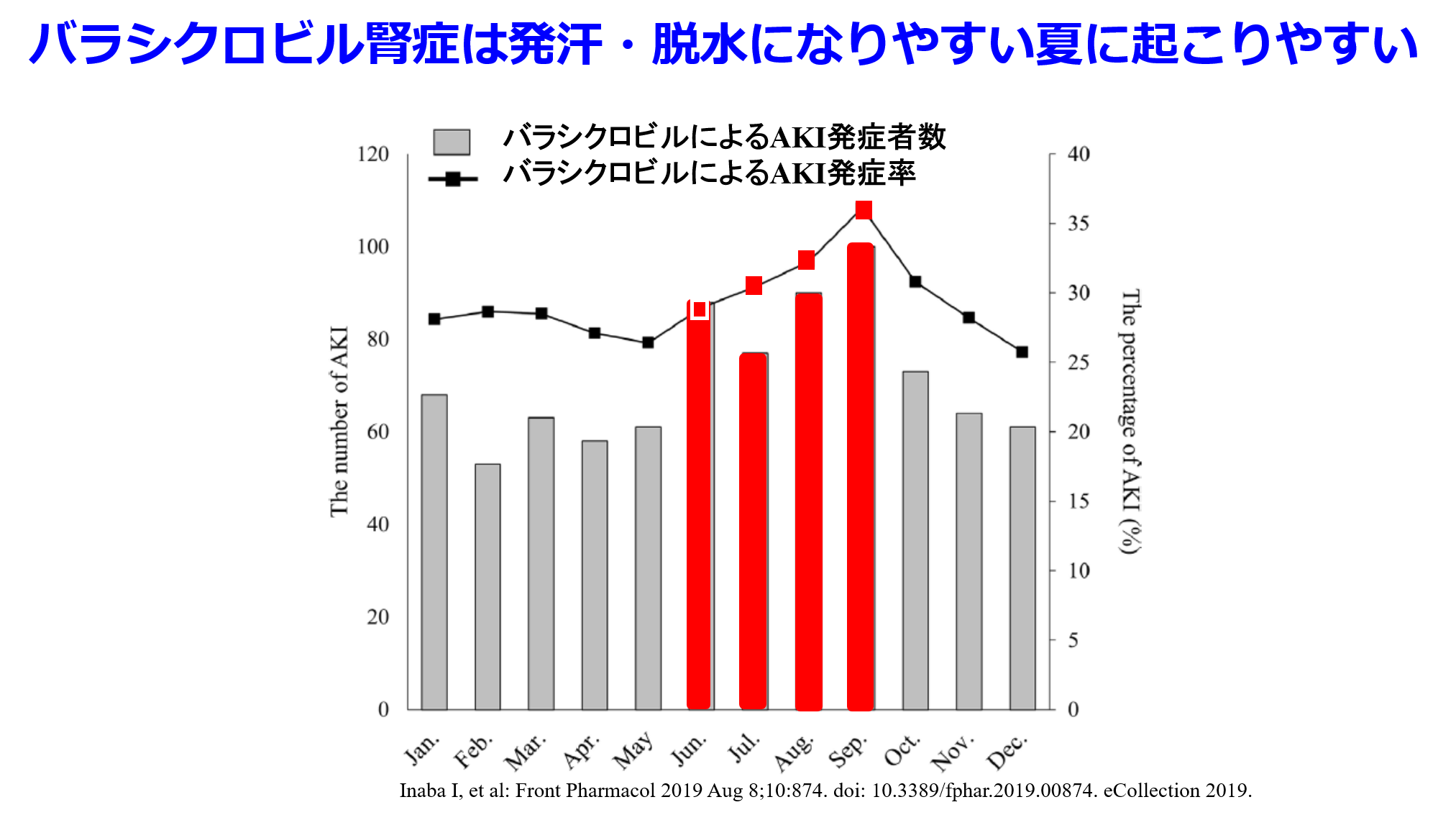
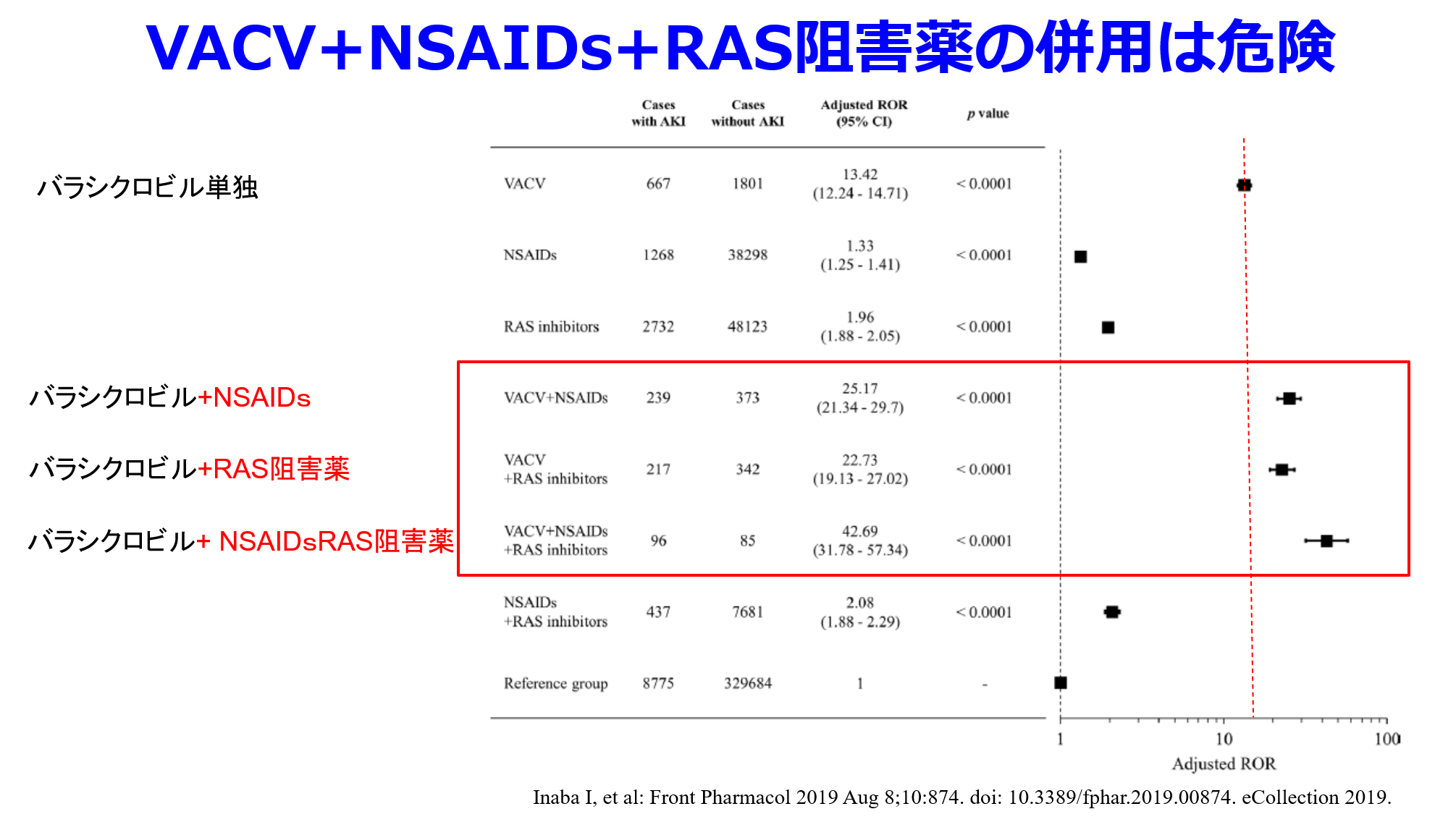
帯状疱疹は近年、若年者にも増えつつあるものの、いまだに圧倒的に免疫能の低下した高齢者の病気だ。小柄な高齢女性(腎機能が低下し過量投与になりやすい)が罹患しやすく、この時に用いられるバラシクロビルによる腎症(脳症も併発しやすい)は腎排泄性でありながら水への溶解度の低い活性代謝物アシクロビルが腎尿細管の遠位部~集合管で約100倍に濃縮されるために、結晶が析出して無尿になり水腎症を発症する。これが典型的な腎後性腎障害なのだ。このとき何が腎症発症のリスク因子になるかというと、腎血流の低下や脱水だから、NSAIDs、RAS阻害薬、利尿薬のトリプルワーミー処方を一時中止し、夏季は特にバラシクロビル腎症を発症しやすいので、飲水励行の服薬指導が重要だと思う。ただしRAS阻害薬、利尿薬の中止は高血圧や心血管合併症の悪化の原因になるかもしれない。そのため、バラシクロビル投与期間の1週間だけでいいから、帯状疱疹の痛み止めとして腎前性腎障害の原因薬物でバラシクロビル腎症の発症を助長するNSAIDsの投与はやめていただきたい。薬剤師も疑義紹介してほしい。その代替薬としてアセトアミノフェン(500mg 3錠/日では効かないので)750mg 3錠/日を提案するか、この1週間だけであれば、トラマドールやトラムセットなどの弱オピオイドの投与もありだ。
その前に腎症・脳症の発症原因になるバラシクロビルを腎機能の掴みにくい高齢者に無理して投与せず、これらの副作用の起こりにくいファムシクロビル、腎障害・脳症を起こさないアメナメビルを投与するのが一番いいのだが、なぜなのだろう、バラシクロビルを好む医師は多い。若年者だったらいけど、高齢者にはどーなんだろと思ってしまう。

5月14日開催「平田の薬剤師塾」質問への回答
5月14日(木)開催の、「必要とされる薬剤師はここが違う~初めての学会発表から、論文作成~」について以下のような質問をいただきましたので回答させていただきます。
Q.8年前臨床が楽しくて、学会発表を年に1回行っていました。腎薬に論文投稿しました、何度もやり直しましたがリジェクト数回。論文に長ける教授経験のある医師に手伝ってもらっての結果でした。その後まったく臨床に興味がなくなり、現在何に疑問も抱かずに7年過ごし危機感を感じています。患者さんの役に立つ薬剤師になりたい。何から始めたらいいでしょうか
A.なんでもいいですから、「薬剤師として心ときめく」ってことはないですか?
例えば、病棟に行って患者さんと話しているうちに、「この人のために何とかしてあげたい」と思ったこと、医師がよく分かっていない薬物動態などの得意な情報を駆使して、薬剤師として問題を一気に解決できたような「達成感」を経験したこと、学会や講演会で「これだ」と思うような刺激を感じたこと、患者さんに説明したあと、「あんたの説明が一番よく分かった」と言ってくれたこと、このような「薬剤師として心ときめく」ことを探してみてください。そしてそれに向かって一生懸命頑張ってみませんか?
Q.人間薬剤師の強み、人間薬剤師にしかできないこと、どのような能力、技術を身につければA Iに取って代わられない薬剤師になれるでしょうか。
A.AIは瞬時にデータを解析することができますが、患者さんとの心のこもったコミュニケーション能力は人ならではのものです(AIの表面上の思いやりは見せますが)。AIの示したデータを最終的に判断するのは薬剤師である人間ですし、患者さんの心の中をうかがい知ることができるのも薬剤師である人間だと思います。
様々な患者さんと接してきた薬剤師としての経験値はAIに取って代われないものだと思っています。今後、AIによって消えてゆく医療職もありますが、調剤しかできない薬剤師でなければ、薬剤師は生き残る職種だと思います
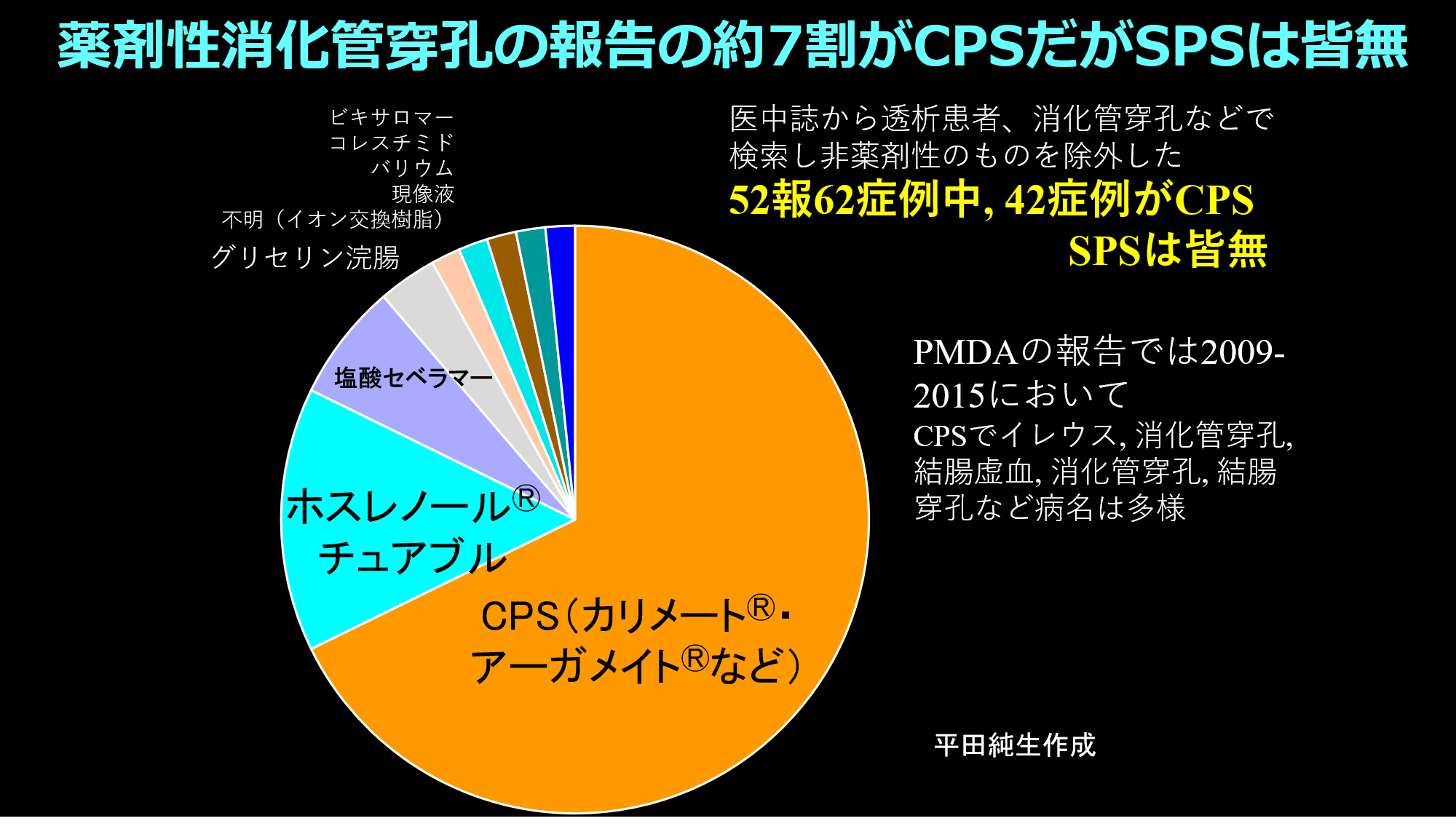
平田のX「カリメートとケイキサレートの違い」
Na型レジン(SPS)のケイキサレートはCa型レジン(CPS)のカリメートに比べると便秘しにくく、カリウム吸着力が2倍強いと言われている。メーカーさんには恨みはないが、明らかにカリメートは劣るのだ。しかしなぜかCPSのほうがよく使われており、ロケルマ発売までの国内シェアの85%がCPSだ。SPSの発売された1971年は透析の黎明期でNaは心不全の原因になると嫌われていたので、1975年に発売されたCPSに取って代わられた。この当時は活性型ビタミンDがまだなかった時代だったのでCaは正義の味方だったから、ヘパリンNaだってヘパリンCaに変わろうとしてた変な時代だった。かたや悪の代表だったはずの当時の透析液Na濃度は135mEqと低すぎたので、透析中の低血圧ショックが頻繁に起こっていたが、140mEqになってから透析中のトラブルが激減した。Naはそんなに悪ものではなかったのだ。
僕がカリメートに疑念を持ち始めたのはCPS服用透析患者で、消化管穿孔症例を経験したから。その当時の白鷺病院の透析カルテは永久保存だったから、カルテ庫で、消化管穿孔の原因になる虚血性腸炎発症によって開腹手術を受けた透析患者+虚血性腸炎疑いで入院した患者を調べ上げた。開腹手術を受けた15名中7名がCPS服用者で非発症群での処方率10%に比し有意に多く、共通点は多量の堅固な便塊(時にはカリメートの塊を含む)が手術時に見つかったことだ。そしてそれは海外での症例報告と酷似していた。
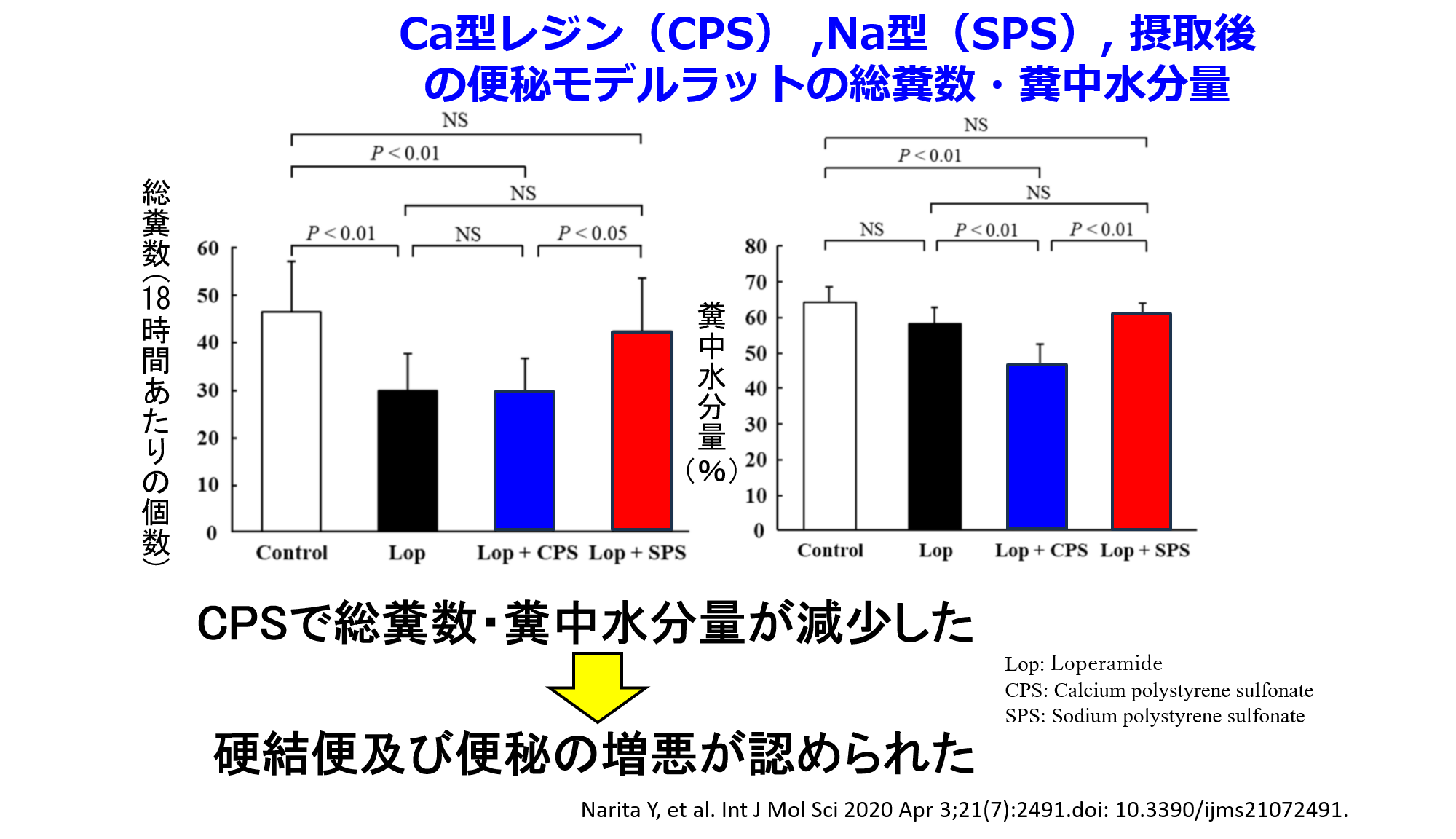
医中誌で調べてみると透析患者の薬剤性消化管穿孔の原因薬物の7割がCPSであり、SPSの報告は皆無だった。ただし上述のようにCPSのシェアが高いから販売バイアスによってSPSの報告がなかったことも考えられる。そこで熊本大の学生の研究テーマとして便秘モデルラットにSPSとCPSを投与すると明らかにCPSで便秘の増悪が認められた。
「たかが便秘」とよく言われるが、便秘によって腸閉塞、腸管穿孔になって開腹手術を受けた半分が死亡している。透析患者の死因の9位は腸閉塞で、年間300名以上が亡くなっており、その原因が慢性便秘なのだ。僕は薬剤師だが、医師を含めて「透析患者の便秘」「透析患者の虚血性腸炎」に関する論文数は責任著者を含めると日本で最多だから、透析患者の合併症の便秘に関する執筆依頼はいまだ絶えない。